Етнбрзнв что это такое
ВЭБ – вирус Эпштейна Барр

Заболевания, которые вызывает ВЭБ, еще называют «болезнями поцелуев», ведь наибольшее количество вирусных частиц содержится в слюне инфицированного человека. Правда, полный отказ от поцелуев с кем-либо защититься от вируса, скорее всего, не поможет. Ведь вирус может передаваться не только через слюну. Почти 95% жителей Земли уже заражены ВЭБ. То, как вирус себя проявит, зависит от состояния вашей иммунной системы.
История названия вируса
Вирус Эпштейна-Барр, относящийся к самым распространенным вирусам в человеческой популяции, был открыт и описан не так давно, в средине прошлого столетия. Свое название он получил в честь английского вирусолога Майкла Эпштейна и его аспирантки Ивонны Барр, которые обнаружили этот вирус и исследовали его при помощи редкого в то время устройства – электронного микроскопа, который давал ученым значительно больше возможностей, чем обычный.
До появления электронных микроскопов биолог Илья Мечников предполагал, что онкологические и другие заболевания вызывают мельчайшие вирусы, которые при помощи увеличительных линз увидеть невозможно.
Вирус Эпштейна-Барр (ВЭБ): что это такое?
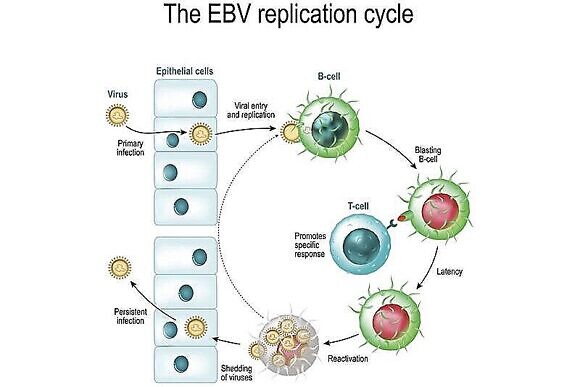
ВЭБ (или ЭБВ – аббревиатура названия вируса на английском языке: Epstein Barr Virus) входит в семейство Herpesviridae и подсемейство гамма-Herpesviridae. Это вирус герпеса 4 типа. Он способен поражать даже самых маленьких детей. Согласно статистике, более 10% детей в возрасте до года уже инфицированы этим вирусом. С течением времени и по мере взросления ребенка и его взаимодействия с окружающими людьми значительно увеличивается риск заражения. К 18 годам ВЭБ обнаруживается почти у 65% юношей и девушек вне зависимости от их образа жизни, социально-экономического статуса и отсутствия или наличия половых связей. Этот вирус встречается на всех континентах нашей планеты.
Источником заражения является инфицированный человек с типичными или стертыми, т.е. практически незаметными формами болезни. Наиболее распространенный путь передачи – воздушно-капельный. Вирус передается с частицами слюны во время разговора, при чихании и кашле, при употреблении пищи и напитков из одной посуды, при использовании общих средств гигиены и предметов обихода, в том числе игрушек у детей. Как уже упоминалось, возможна передача ВЭБ через поцелуи, а также через кровь, сперму, влагалищные и уретральные выделения. При трансплантации органов и переливании крови также может произойти заражение.
В отличие от многих других вирусов герпеса, ВЭБ при попадании в организм в первую очередь локализуется в области ротовой полости, глотки, миндалин и слюнных желез. Практически сразу же начинается активное размножение клеток вируса, после чего они распространяются по всем органам и системам. Инфицируется лимфатическая система, практически все внутренние органы, включая ЖКТ, а также кровь. Уже через несколько дней после заражения инфицированный человек начинает активно выделять вирус в окружающее пространство.
ВЭБ – персистирующая инфекция?
Обосновавшись в организме, ВЭБ у части людей приводит к развитию неверифицированной респираторной инфекции, что чаще всего все принимают за обычную простуду. Беспокоят слабость, повышается температура тела, дискомфорт в области носоглотки, увеличиваются лимфатические узлы.
Как правило, эти симптомы регрессируют в течение недели-двух, после чего ВЭБ-инфекция приобретает неактивное течение. Иммунная система пока не научилась навсегда избавляться от ВЭБ, т.е. эта инфекция является персистирующей, что подразумевает способность патогенных микроорганизмов длительное время жить в организме человека без каких-либо проявлений. Опасность персистенции состоит в том, что в любой момент «спящий» вирус может активизироваться и привести к развитию ряда заболеваний, в том числе опасных для жизни.
Классификация заболеваний при ЭБВ
При ослабленной иммунной системе ВЭБ способен стать причиной развития следующих заболеваний:
Вирус Эпштейна-Барра – главный «виновник» заболевания, о существовании которого знают пока не все, но многие ощущают на себе его влияние. Речь идет о синдроме хронической усталости (СХУ), который включен в Международную Классификацию Болезней (МКБ-10). Развитие этого синдрома приводит к длительной усталости, общей слабости и отсутствия улучшения состояния даже после отдыха. При этой персистирующей инфекции и СХУ поражаются нервная, эндокринная и иммунная системы человека. Отсутствие лечения может стать причиной развития тяжелой депрессии и различных других осложнений.
ЭБВ инфекция у детей
Вирус Эпштейна-Барр у детей нередко приводит к развитию такого заболевания, как инфекционный мононуклеоз. Инкубационный период инфекции составляет от четырех до семи недель. Развитие заболевания начинается с появления симптомов интоксикации, лихорадки, повышенной потливости, болей в горле. Поражаются ротоглотка и лимфатические узлы, печень, селезенка, наблюдаются изменения в составе крови. i
Лечение инфекционного мононуклеоза у детей проводят как амбулаторно, так и в условиях стационара, в зависимости от состояния ребенка. Методы медикаментозного лечения включают средства этиотропной и симптоматической терапии, а также средства иммунотерапии и иммунокоррекции.
В острую фазу заболевания ВЭБ способен подавлять продукцию интерферонов альфа, обеспечивающих вирусу возможность «ускользания от иммунитета», именно поэтому для лечения инфекционного мононуклеоза специалисты нередко назначают препараты на основе интерферона.
Препараты интерферона альфа входят в клинические рекомендации оказания медицинской помощи детям больным инфекционным мононуклеозом, разработанные научно-исследовательским центром по лечению инфекционно-воспалительных заболеваний у детей ФГБУ НИИДИ ФМБА России.
Какой сдать анализ, как провести диагностирование и как лечиться при ВЭБ
Для диагностики применяются физикальные данные и лабораторные исследования, в том числе метод ПЦР. Обнаружение антител к ЭБВ проводится путем ИФА. По показаниям также проводятся инструментальные методы диагностики, включающие рентгенографию, биопсию, КТ, МРТ и УЗИ и ряд других анализов.
При развитии инфекционного мононуклеоза для лечения взрослых так же, как и для лечения детей, применяются препараты для проведения этиотропного и симптоматического лечения, а также противовирусные препараты с содержанием интерферонов. ii
Как уже упоминалось выше, ВЭБ является вирусом герпеса 4 типа. Одним из препаратов, применяемых для лечения заболеваний, вызванных вирусами герпеса, является ВИФЕРОН – противовирусный и иммуномодулирующий препарат, который обладает рядом уникальных фармакологических свойств.
В составе препарата содержится интерферон альфа-2b, который помогает блокировать размножение вирусов, а также помогает корректировать показатели собственного иммунитета организма. ВИФЕРОН выпускается в форме свечей (суппозиториев), мази и геля. Научно доказано, что форма выпуска обеспечивает препарату уникальные фармакодинамические характеристики, а наличие высокоактивных антиоксидантов, витаминов Е и С, позволяет усилить противовирусную активность интерферона. Для лечения герпесвирусных инфекций у взрослых применяются свечи в дозировке 1 000 000 МЕ, у беременных женщин – 500 000 МЕ, у детей – 150 000 МЕ 1 раз в 12 часов в течение пяти дней.
Справочно-информационный материал
Автор статьи
Врач-терапевт, кардиолог, к.м.н.
Синусовая брадикардия — что это такое у женщин, мужчин, лечение брадиаритмии
Синусовая брадикардия — замедление сердечного ритма до 60 ударов в минуту при правильном сердечном ритме. Заболевание развивается из-за неспособности синусового узла вырабатывать необходимое количество электрических импульсов. Брадиаритмия не всегда указывает на наличие патологий, в некоторых случаях может быть вариантом нормы.
Синусовая брадикардия — норма или патология
Физиологическая брадиартмия возникает у людей, у которых преобладает тормозящее воздействие нервной системы на работу сердца. Это часто наблюдается у профессиональных спортсменов. Замедление сердечного ритма не является патологией у спящих людей.
При физиологической брадикардии ЧСС не менее 50 ударов в минуту, нет других негативных симптомов и жалоб, ритм сердца не нарушен.
О патологической брадиаритмии свидетельствует замедление сердечного ритма при отсутствии провоцирующих факторов, патология проявляется внезапными приступами, пульс аритмичный, ухудшается общее самочувствие.
Виды патологической брадикардии:
Причины
Синусовая брадикардия — не самостоятельное заболевание, а симптом различных патологий.
О каких болезнях может свидетельствовать брадиаритмия:
К провоцирующим факторам относят курение, алкогольную и наркотическую зависимость, прием препаратов для замедления сердечного ритма, переохлаждение.
Клинические проявления
Выраженность симптомов зависит от степени тяжести брадикардии. При ЧСС 50-60 ударов в минуту общее состояние удовлетворительное, сознание и артериальное давление в норме. Может беспокоить незначительная слабость и головокружение.
При снижении ЧСС до 30-40 ударов в минуту беспокоит:
При пульсе 30-40 ударов в минуту состояние критическое, сознание отсутствует, может наступить кома. Пульс не прощупывается, дыхание поверхностное или отсутствует, АД сильно снижено.
Синусовая брадикардия может быть периодической или хронической. Приступ длится от нескольких минут до нескольких дней. Это опасное состояние, особенно в комплексе с тахикардией. При хронической форме пульс замедлен постоянно, но часто организм подстраивается к такому ритму.
Методы диагностики
Первичный диагноз терапевт или кардиолог ставит на основании жалоб пациента, внешнего осмотра, прослушивания сердечных тонов.
Основной метод диагностики — ЭКГ в покое и после физических нагрузок. На кардиограмме брадикардия отражается увеличением промежутков между правильным синусовым ритмом и желудочковыми комплексами.
Если на ЭКГ брадиаритмия не отображается, назначают холтеровское исследование. В течение суток пациент носит аппарат, который постоянно фиксирует ЧСС, сердечный ритм и другие необходимые показатели.
Лечение синусовой брадикардии
При патологической брадиаритмии назначают препараты для купирования неприятных симптомов, лечения основного заболевания.
Группы лекарственных препаратов:
При тяжелом течении брадикардии, которая развивается на фоне органических поражений, устанавливают электрокардиостимулятор.
Что делать при приступе синусовой брадикардии
При внезапном приступе у человека возникает страх и паника, из-за головокружения он может упасть. Поэтому пациента необходимо уложить на спину, обеспечить доступ кислорода, расслабить все давящие элементы одежды. Под ноги положить подушку или валик. Вызвать скорую помощь.
Что можно сделать до приезда врачей:
Врачу рассказать обо всех проведенных действиях, продолжительности обморока.
Как избежать брадикардии
Чтобы избежать развития синусовой брадикардии, необходимо соблюдать следующие правила:
Без правильного лечения при синусовой брадикардии развиваются опасные осложнения. Это ишемический инсульт, тромбоэмболия легочной артерии, инфаркт миокарда, пароксизмальная желудочковая тахикардия, внезапная остановка сердца.
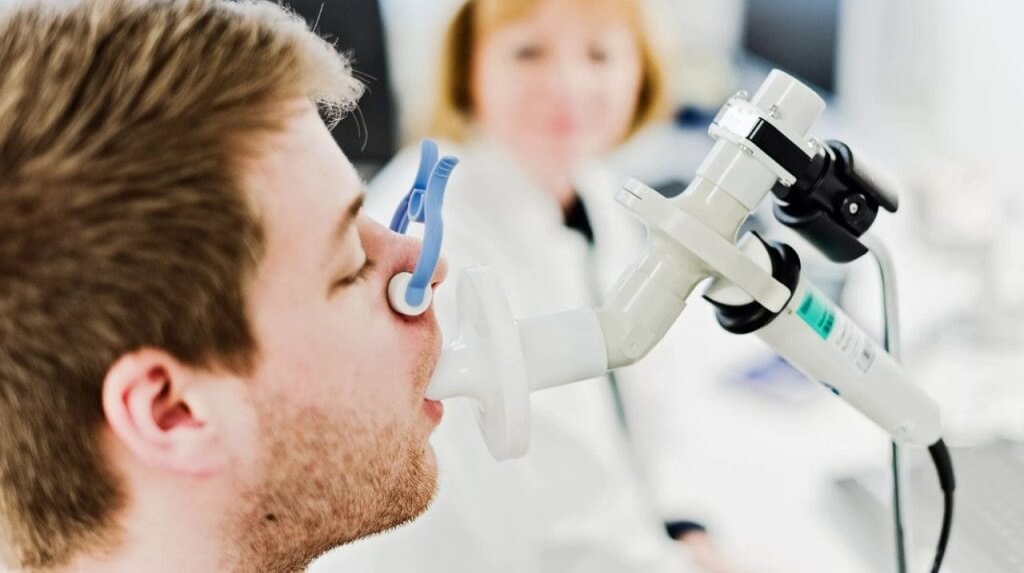
Функции внешнего дыхания: показания, противопоказания, методика исследования
Внешнее дыхание – термин, обозначающий циркуляцию воздуха, направленную по системе дыхательных путей. Отклонения от нормы в процессе указывают на заболевания. Оценка функции внешнего дыхания способна выявить нарушения в работе легких, а так же бронхов, диагностирует скрытые патологии.
ФВД: что это такое?
Исследование ФВД – процедура, определяющая вентиляционную способность легких. Тест дает представление о полном и остаточном объеме воздуха в легких, скорости движения воздуха во внутренних органах. Врачи сравнивают результаты диагностики с показателями нормы функции внешнего дыхания и делают вывод о прогрессировании заболевания, эффективности лечения, ставят диагноз.
Оценка ФВД безопасна и проводится взрослым и детям. Тест помогает выявить причину одышки, контролировать состояние организма у спортсменов, людей, относящихся к группе риска (курящие, работники вредных производств). Исследование необходимо и пациентам, готовящихся к операции на легких и бронхах.
Показания и противопоказания
Обязательным тест считается при наличии показаний:
Плановое обследование проходят курильщики и спортсмены перед стартом соревнований.
Как медицинское исследование, анализ ФВД имеет противопоказания. Тест не проводится при наличии у пациента туберкулеза, пневмоторакса, умственных и психических расстройств, кровотечений в дыхательных органах, глаукомы. Исследованию не подлежат люди, перенесшие аневризму аорты, инфаркт или инсульт, дети до 5 лет и пожилые в возрасте после 75 лет.
Что показывает функция внешнего дыхания
На монитор аппарата во время теста выводится ряд показателей, которые подлежат расшифровке специалистом. Поскольку уровень подготовки и физической активности индивидуальны для каждого пациента, оценка результатов также будет разниться.
Разъясняя пациенту особенности функционирования его дыхательной системы, доктор может прокомментировать, что показывает функция внешнего дыхания. К основным показателям относятся:
Основываясь на перечисленных показателях теста, врач диагностирует патологии плевры, легких и бронхов, мышц, отвечающих за дыхание.
ФВД: подготовка к исследованию
Чтобы пройти обследование, вы можете обратиться в наш центр и получить консультацию опытного кардиолога. Врач расскажет, как проводится функция внешнего дыхания, и как правильно подготовиться к анализу.
Перед диагностической процедурой необходимо исключить факторы, влияющие на результат. За несколько дней до теста запрещено:
Пациенту заранее заготавливает легкую одежду, не сдавливающую живот и грудь.
Метод исследования функции внешнего дыхания в МЦОЗ:
Процесс, как делают и как проверяют функцию внешнего дыхания, зависит от выбранного способа. Каждый из них отличается технически и по количеству определяемых показателей.
Для распознавания хронической обструктивной болезни легких и бронхиальной астмы может применяться спирометрическая проба с бронхлитиками. Тест выполняется для оценки значимости препятствия.
Детям до 5 лет исследование ФВД не проводят: крик, плач, негативные эмоции искажают данные. Школьники проходят тест в кабинете функциональной диагностики, он оснащен игрушками, тут царит благожелательная атмосфера. Найти подход к ребенку может педиатр. Детям до 9 лет понять инструкции врача помогают картинки. Тесты проводят 2-3 раза. Если результаты мало отличаются, исследование считают информативным.
ФВД: расшифровка, показатели
Цель исследования – выявление аномалий ФВД. Для этого врач анализирует полученные показатели и ставит диагноз. Есть различные типы нарушений функции внешнего дыхания:
Результаты исследований выводятся на монитор в виде цифровых данных и графиков. Самостоятельно пациенту расшифровать их сложно: для этого требуются медицинские знания. Лучше обратиться к врачу, который грамотно прокомментирует данные теста.
Сделать это можно в Международном центре охраны здоровья. У нас работают квалифицированные доктора, которые проведут обследование легких, расшифруют показатели и назначат курс лечения.
Если пациент обращается в клинику впервые, врач осмотрит его, расспросит о жалобах и назначит один из типов исследования ФВД. Перед процедурой он расскажет о ходе процедуры, предоставит инструкции, чтобы пациент чувствовал себя комфортно.
Традиционно обследованием легочной ткани пациента занимается пульмонолог, лечением детей и подростков – детский пульмонолог. Когда причина ухудшения состояния не определена, поможет терапевт. Он поставит предварительный диагноз, направит к пульмонологу или кардиологу. Обращаясь в нашу клинику, пациенты могут быть уверены, что им окажут высококвалифицированную помощь.
Для записи на исследование звоните нам или заполняйте на интернет-ресурсе специальную форму. Операторы выберут комфортное для клиента время, сориентируют по стоимости, напомнят о подготовке к тесту.
Посттромбофлебитическая болезнь (ПТФБ синдром). Симптомы, диагностика и лечение ПТФС
Посттромбофлебитический синдром — что это такое
Посттромбофлебитическийтический синдром (ПТФС) – это комплекс патологических симптомов, развивающихся после перенесённого тромбоза глубоких вен при условии недостаточной реканализации тромбированных венозных сегментов и слабых компенсаторных возможностях организма. В современной европейской литературе постромбофлебитический синдром также называют венозным стрессовым расстройством. Заболеванием, которое возникает как осложнение длительного нарушения венозного оттока после тромбоза глубоких вен (ТГВ). Посттромбофлебитическая болезнь
Причины появления посттромбофлебитического синдрома
Даже несмотря на продолжающиеся исследования, причины ПТФС остаются не до конца понятны. Согласно современным европейским данным к развитию постромбофлебитического синдрома приводит следующая цепочка событий. Воспалительная реакция, возникающая в ответ на наличие тромботических масс в просвете сосудов, вызывает травмирование и последующий фиброз тканей. Повреждаются и деформируются венозные клапаны, в большей степени механически от тромба. Возникающая вследствие этого клапанная несостоятельность в сочетании с постоянной венозной обструкцией повышает давление в венах и капиллярах. Венозная гипертензия вызывает застойные явления в тканях, такие как разрыв мелких поверхностных вен, подкожное кровоизлияния, повышение проницаемости тканей. Это в свою очередь проявляется такими симптомами, как боль, отек, гиперпигментация, липодерматосклероз и даже язва.
Посттромбофлебитический синдром – это тяжёлая хроническая патология
Посттромбофлебитический синдром возникает спустя определённое время после перенесённого венозного тромбоза. Симптомы болезни могут возникнуть через полгода или более от момента тромботического события. Течение заболевания всегда тяжёлое. Прогрессивно нарастают признаки хронической венозной недостаточности, появляются и увеличиваются трофические расстройства.
Посттромбофлебитический синдром значимо снижает качество жизни человека после перенесённого тромбоза глубоких вен, особенно в отношении физических нагрузок, вызывает изменение психо-эмоциональной сферы пациента и приводит к ограничениям в повседневной деятельности.
Посттромбофлебитический синдром – симптомы
Признаки и симптомы посттромбофлебитического синдрома нижних конечностей могут включать:
Данные признаки и симптомы могут существенно различаться у пациентов и с течением времени, клиническая картина меняется в сторону усиления тяжести. При посттромбофлебитическом синдроме симптомы обычно усиливаются после длительной ходьбы или стояния и улучшаются после отдыха или принятия горизонтального положения нижней конечности.
Посттромбофлебитический синдром при варикозе
Варикозная болезнь является одной из причин венозного тромбоза, который, в свою очередь, осложняется посттромбофлебитическим синдромом. Длительно существующая варикозная болезнь – это риск развития многочисленных осложнений, и ПТФС – один из самых тяжёлых из них.
Посттромбофлебитический синдром, стадии и формы
Посттромбофлебитический синдром входит в структуру заболеваний, проявляющихся симптомами хронической венозной недостаточности (ХВН). Наиболее современной и актуальной градацией посттромбофлебитического синдрома сегодня является классификация CEAP. Данный инструмент наиболее точно описывает трофические и морфологические изменения, которые происходят в нижней конечности при развитии патологии. Также, врачи многих государственных медицинских учреждений пользуются классификацией по G.H.Pratt, в модификации М.И. Кузина. Согласно ей, посттромбофлебитический синдром разделяется на следующие формы:
Посттромбофлебитический синдром, диагностика
Диагностика посттромбофлебитического синдрома основана на клиническом обследовании пациента, оценке жалоб и анамнеза. Также важным диагностическим критерием является современное ультразвуковое дуплексное сканирование.
Чем опасен посттромбофлебитический синдром
Посттромбофлебитический синдром – это тяжёлая патология, нередко приводящая пациентов к инвалидизации. По сути, это осложнение тромбоза глубоких вен. Симптомы болезни часто прогрессируют, всё больше усложняя жизнь больных. Нередко на фоне ПТФС возникают рецидивы тромбоза глубоких вен. В отдельных случаях может развиться ещё более опасная патология, тромбоэмболия лёгочной артерии. Посттромбофлебитический синдром, даже сегодня, при наличии широкого арсенала консервативных и инвазивных методов, не поддаётся полному излечению. Поэтому так важно своевременно и грамотно лечить патологию венозной системы, удалять варикозно расширенные вены, проводить адекватное лечение тромбоза глубоких вен.
Лечением посттромботического синдрома в Москве занимаются сосудистые хирурги и флебологи, как государственных, так и частных городских медицинских центрах. Лечение включает консервативные мероприятия и оперативные вмешательства.
К первым относятся:
Основные виды современных оперативных вмешательств при посттромбофлебитическом синдроме:
Посттромбофлебитический синдром — лечение в домашних условиях
Лечение посттромбофлебитического синдрома в домашних условиях заключается использовании компрессионного трикотажа, медикаментозной терапии, ежедневном выполнении специальной гимнастики для ног.
Посттромбофлебитический синдром – лечение народными средствами
На настоящее время эффективность ни одного народного средства для лечения посттромботической болезни не подтверждена научными данными. Поэтому рекомендовать эти способы лечения, крайне сомнительная затея.
Посттромбофлебитический синдром — профилактика
Профилактика посттромбофлебитического синдрома начинается с профилактики первичного и рецидивирующего тромбоза глубоких вен. Для людей, госпитализированных с высоким риском ТГВ, методы профилактики должны включать раннюю активизацию, использование компрессионных чулок или устройств переменной пневмокомпрессии, электростимуляции и (или) применение антикоагулянтных препаратов.
При уже диагностированном тромбозе хорошие результаты показывает инновационная методика тромболизиса. Это эндоваскулярная процедура, направленная на растворение тромботического сгустка в вене. Также, для профилактики посттромбофлебитического синдрома необходима адекватная терапия антикоагулянтами.
Европейские сосудистые хирурги и флебологи рекомендуют для пациентов с избыточной массой тела, уже перенесших тромбоз глубоких вен, снизить вес.
Часто задаваемые вопросы наших пациентов в интернете о посттромбофлебитическом синдроме
Что делать, чтобы не было посттромбофлебитического синдрома?
Чтобы не было посттромбофлебитического синдрома необходимо периодически проходить обследование у врача флеболога с выполнением современного ультразвукового сканирования венозной системы нижних конечностей. В случае, если уже имел место венозный тромбоз, нужно выполнять рекомендации лечащего доктора, использовать компрессионный трикотаж, принимать назначенные препараты.
Как лучше лечить посттромбофлебитический синдром в Москве?
Если у Вас диагностирован посттромбофлебитический синдром, необходимо проконсультироваться у хорошего флеболога или сосудистого хирурга в Москве, с обязательным выполнением современного ультразвукового дуплексного сканирования и строго следовать рекомендациям доктора.
Что такое посттромбофлебитический синдром нижних конечностей?
Посттромбофлебитический синдром нижних конечностей – это очень серьёзное осложнение тромбоза глубоких вен, проявляющийся отёком, болью, гиперпигментацией кожи и трофической язвой. Даже самые современные европейские технологии сегодня не гарантируют полного излечения от посттромбофлебитического синдрома нижних конечностей.
Какое современное лечение посттромбофлебитического синдрома нижних конечностей в Москве?
Современное лечение посттромбофлебитического синдрома в Москве выполняется в городских флебологических и сосудистых центрах. Лечение будет зависеть от клинической формы заболевания: отёчно-болевая, варикозная, язвенная и смешанная. Также выбор современного лечения посттромбофлебитического синдрома основан на степени окклюзии (непроходимости) венозного русла. При наличии показаний выполняются современные миниинвазивные стентирующие операции под рентген контролем.
Какое возможно лечение посттромбофлебитического синдрома нижних конечностей в домашних условиях?
Лечение посттромбофлебитического синдрома нижних конечностей в домашних условиях возможно только после консультации и ультразвукового исследования в хорошем городском сосудистом или флебологическом центре. Данное лечение будет обязательно включать: ношение компрессионного трикотажа, приём препаратов для улучшения микроциркуляции, специальный комплекс упражнений для ног.