Болит надкостница на ноге впереди что делать
Почему возникает боль в голени спереди
С болью в голени в течение жизни сталкивается практически каждый человек. Причиной такого симптома могут быть разные заболевания. Чтобы не допустить появления неприятных последствий возможной патологии, рекомендуется своевременно обращаться к специалистам АртроМедЦентра. Эффективным методом устранения боли в голени является MBST-терапия.
Анатомия голени
Нога и лодыжка – это сложная механическая структура, правильная работа которой обеспечивает полноценную двигательную активность всего организма. В голеностопном суставе есть три кости. Их взаимодействие должно быть правильным, в сочетании с функциями соединительнотканных элементов, связок, мышц и сухожилий.
В стопе насчитывается 20 костей, 30 суставов, 100 мышц, связок и сухожилий. Их работа должна происходить правильно и слажено. Когда нарушается хотя бы одна функция общего механизма, начинают развиваться определенные патологические процессы. Они сопровождаются болезненностью внизу ноги.
Голень является частью нижней конечности, которая соединяет колено с пяткой. В голени есть малая и большая берцовая кость, к которым прикрепляется коленная чашечка. Возле пятки эти две кости переходят во переднюю и заднюю лодыжку. По всех частях голени располагаются мышцы. С их помощью сгибается, разгибается и вращается стопа. В большинстве случаев, появление болей в голени не связано с серьезными патологиями. Однако помощь врача является обязательной.
Какие структуры могут воспаляться в голени?
Болезненность в голени и лодыжке возникает резко после травмы – ушиба, растяжения, перелома, вывиха. Также причиной может стать болезнь хронического характера. В голени могут воспаляться такие структуры:
Причины болей в голени
После физических усилий или незначительной травмы боль обычно проходит самостоятельно, не требует вмешательства специалистов. Если болезненные ощущения не проходят в течение 2-3 дней, необходимо посетить ортопеда или травматолога, который поможет установить диагноз и назначит лечение.
Одной из причин появления боли является плоскостопие. При такой патологии форма стопы уплощена, неправильная. Ее функционирование нарушается, не выполняется амортизационная функция стопы. В результате мышцы и связки испытывают дополнительную нагрузку, появляется усталость после ходьбы. В таком случае необходимо воспользоваться ортопедической обувью или специальными стельками.
Спровоцировать неприятные ощущения в голени может варикозное расширение вен. Такое заболевание сопровождается застоем крови в сосудах. Нарушается ее микроциркуляция, стенки сосудов сильно растягиваются. При венозном застое возникает дискомфорт и болезненные ощущения.
Чтобы уменьшить выраженность неприятных ощущений, рекомендуется носить специальные компрессионные изделия. Тромбоз вен и облитерирующий атеросклероз также относятся к заболеваниям сосудистой системы. Их развитие сопровождается нарушением кровообращения, застоем крови, формированием атеросклеротических бляшек.
К другим причинам появления боли в голени относят:
У людей, которые выкуривают больше двух пачек сигарет в день, нередко в голени появляется боль. После отказа от вредной привычки боль курильщиков прекращается самостоятельно. Это может быть последствием нагрузки на сосудистую систему.
Диагностика причин болей в голени
К основным диагностическим мероприятиям относят:
Лечение болей в голени при различных заболеваниях
В зависимости от установленного диагноза, врачами составляется алгоритм терапии. Нередко болезненность в голени спровоцирована именно повышенными физическими нагрузками, продолжительной ходьбой. Поэтому в большинстве случаев после отдыха устраняются все неприятные симптомы.
Чтобы восстановить полноценную функцию мышц, связок, сухожилий, понадобится медикаментозное и физиотерапевтическое лечение с последующим восстановлением – массажами, лечебными упражнениями, мануальной терапией.
Чтобы уменьшить нагрузку на больную конечность, необходимо носить специальные устройства. Для профилактики патологий стопы врачи назначают ортопедическую обувь или стельки. Также врачи могут назначать противовоспалительные препараты, миорелаксанты, хондропротекторы. В тяжелых случаях может понадобиться хирургическое лечение.
MBST-терапия
С помощью магнитного излучения, которое подает аппарат MBST, можно достичь таких целей:
Записаться на лечение голеностопа в Москве можно в АртроМедЦентре. Пройденный курс MBST-терапии является хорошей профилактикой артрита, артроза, атеросклероза, остеопороза. После процедуры улучшается кровообращение, укрепляются стенки сосудов. При прохождении MBST-терапии ткани начинают лучше усваивать кальций, быстрее восстанавливаются повреждения и микротрещины.
Благодаря комплексному подходу к лечению и профилактике можно избавиться от неприятных симптомов и не допустить дальнейшее развитие заболеваний.
Воспаление надкостницы зуба
Последнее обновление: 24.11.2021
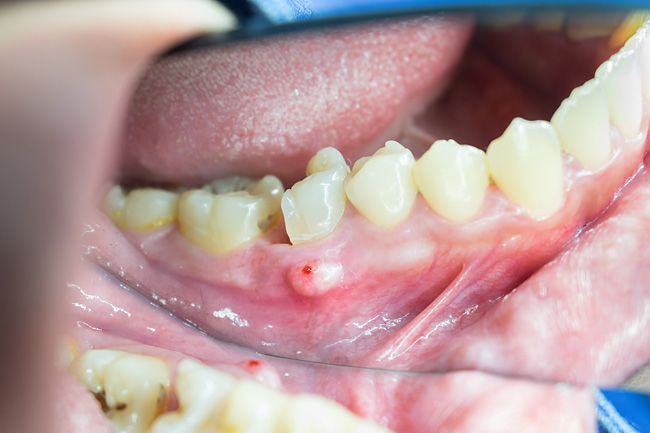
Воспаление надкостницы (периостит) — заболевание, приносящее множество мучительных симптомов. Как правило, острая боль и сильный отек немедленно приводят пациента к стоматологу, и это правильно: от своевременности лечения зависит не только состояние полости рта, но и здоровье в целом.
Что представляет собой воспаление надкостницы
Надкостница — соединительная ткань, которая покрывает наружную сторону костной ткани. Она пронизана сосудами, нервными окончаниями и выступает звеном, соединяющим зуб и его связочный аппарат.
Воспаление этой ткани — довольно опасное явление, опасность которого связана с близостью кости. При отсутствии должного лечения может развиться флегмона или воспаление костной ткани, а это чревато некротическими явлениями и сепсисом.
Типичные симптомы
Симптомы воспаления надкостницы зуба достаточно ярко выражены:
При длительном воспалительном процессе может образоваться свищ: гной находит выход в полость рта, что сопровождается появлением крови, однако боль и жар временно утихают. Это связано с тем, что содержимое перестает скапливаться в тканях и получает отток, но обратиться к врачу нужно обязательно.
Диагностика
Периостит (флюс) легко диагностируется. Острое воспаление надкостницы зуба протекает достаточно типично, однако врач, помимо осмотра, для диагностики может назначить рентген-снимок и лабораторные анализы.
На рентгеновском снимке в большинстве случаев заметно разрушение пульпы. В анализе крови обнаруживаются повышенное количество лейкоцитов и СОЭ выше нормы, что говорит о воспалительном процессе.
Почему возникает воспаление надкостницы
Выделяют три пути попадания болезнетворных бактерий в надкостницу:
Виды воспаления
Симптомы воспаления надкостницы зуба зависят от формы течения процесса. При острой форме боль и отек выражены, могут наблюдаться затруднения при глотании, распространение отека на область лица и шеи, увеличение лимфатических узлов. Острое воспаление наблюдается в течение нескольких дней.
Хроническая форма может беспокоить пациента несколько месяцев. Симптомы более умерены, возможно появление свища — отверстия, через которое воспаленные ткани избавляются от гнойного содержимого.
Также выделяют два вида и острых, и хронических воспалений:
И в том, и в другом случае обратиться к врачу нужно обязательно, поскольку риск осложнений очень велик.
Особенности лечения
Лечение воспаления надкостницы зуба должно проводиться только врачом. Специалист выбирает тактику в зависимости от вида и формы заболевания.
Медикаментозное лечение целесообразно только в том случае, если вы обращаетесь к врачу сразу же, при первых симптомах заболевания. Терапия включает в себя:
Курс лечения составляет не менее 5-7 дней. Если облегчения не наступает, применяют хирургические методы.
Симптомы и лечение воспаления надкостницы зуба индивидуальны. При запущенном воспалении, неэффективности консервативных методов и других показаниях врач проводит вскрытие тканей — периостотомию. Проводится в несколько этапов:
Дренаж удаляется врачом спустя несколько дней, делать это самостоятельно не стоит. Специалист должен убедиться в том, что содержимое воспаленных тканей вышло, и можно дать ране срастаться. При небольшом разрезе наложения швов не потребуется.
Если причиной болезни был разрушенный зуб, проводят его лечение: восстановление формы с помощью пломбировочных материалов, пломбирование корневых каналов. Иногда требуется удаление, его проводят одновременно с хирургическим лечением периостита.
Дополнительно могут быть рекомендованы физиотерапевтические процедуры. Они ускорят снятие воспаления и заживление. К ним относят УВЧ, дарсонваль-терапию, инфракрасное излучение, магнитотерапию. В период заживления целесообразно применять витамины, общеукрепляющие лекарственные средства.
Как помочь себе до визита к врачу
При воспалении надкостницы челюсти стоит забыть о таких народных методах, как прогревание: любые горячие компрессы усугубят ситуацию. Если вскрывать образование, пить антибиотики без назначения врача, удалять гной самостоятельно, это может привести к печальным последствиям.
Облегчить свое состояние можно следующим образом:
Эти меры помогут облегчить боль и немного уменьшить отек, однако обратиться к специалисту необходимо при первой же возможности. В качестве антисептического средства для ополаскивания можно использовать ополаскиватель для полости рта АКТИВ. Он не содержит спирта, поэтому отсутствует риск ожога воспаленных тканей, а хлоргексидин и бензидамин в составе помогут облегчить состояние до того, как вы попадете на прием к врачу.
Клинические исследования
Многократно проведенные клинические исследования доказали, что двухкомпонентный ополаскиватель для полости рта АСЕПТА АКТИВ более эффективно борется причинами воспаления и кровоточивости по сравнению с однокомпонентными ополаскивателями – на 41% эффективнее снижает воспаление и на 43% снижает кровоточивость дёсен.
Роль противовоспалительного ополаскивателя в лечении заболеваний пародонта (Л.Ю. Орехова, А.А. Леонтьев, С.Б. Улитовский)
Л.Ю. ОРЕХОВА, д.м.н., проф., завкафедрой; А.А. ЛЕОНТЬЕВ, врач-стоматолог; С.Б. УЛИТОВСКИЙ, д.м.н., проф.
Кафедра терапевтической стоматологии СПб ГМУ им. акад. И. П. Павлова
Болезнь Осгуда-Шляттера
Специалисты реабилитационного центра “Лаборатория движения” помогут в восстановлении функций опорно-двигательного аппарата
Среди большого количества остеохондропатий самой парадоксальной является болезнь Осгуда-Шляттера. Синдром бугристости большеберцовой кости, связанный с чрезмерными физическими нагрузками, встречается только в подростковом и юношеском возрасте. В большинстве случаев патология разрешается спонтанно, по окончанию роста костей. Однако до этого времени пациенту необходимо обеспечить соответствующее лечение и грамотную реабилитацию.
Рассказывает специалист ЦМРТ
Дата публикации: 07 Июня 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины возникновения болезни Осгуда-Шляттера
Остеохондропатия бугристости большеберцовой кости обуславливается незрелостью костной ткани растущих структур скелета. В большинстве случаев синдром развивается у подростков 10-15-18 лет, активно занимающихся спортом (хоккеем, футболом, баскетболом, фигурным катанием, гимнастикой, волейболом и пр.). Для взрослых болезнь Осгуда-Шляттера не характерна.
Основная причина патологического состояния — чрезмерное растяжение и надрыв сухожилия коленной чашечки в области эпифиза (конечного отдела) большеберцовой кости. Подобную травму может спровоцировать падение или часто повторяющаяся микротравматизация, связанная с физическими нагрузками.
Симптомы остеохондропатии бугристости большеберцовой кости
Самые типичные проявления синдрома: отечность и болезненность, локализующиеся чуть ниже надколенника. Боль, возникающая чаще только в одном колене, усиливается после физических нагрузок и утихает в состоянии покоя. При пальпации определяется напряженность близлежащих мышц и выраженное увеличение апофиза (окостеневшего бугристого отростка, расположенного рядом с эпифизом большеберцовой кости). Если в патологический процесс вовлекается суставной хрящ, пациенты жалуются на нарушение двигательной функции коленного сустава. Системные осложнения при болезни Осгуда-Шляттера отсутствуют.
Стадии остеохондропатии
Дистрофически-некротический процесс в зоне бугристости большеберцовой кости условно подразделяется на 5 стадий:
Диагностика
Диагноз устанавливается на основании комплексных обследований. Они включают:
Самым высокочувствительным способом выявления патологических изменений апофиза в быстрорастущих костных структурах признана магнитно-резонансная томография. Безопасное и атравматичное исследование дает объективную оценку состоянию близлежащих мягкотканных и хрящевых структур, выявляет ранние бессимптомные трансформации, невидимые на рентгене, позволяет выбрать самый оптимальный метод лечения и проанализировать его результаты.
Болит надкостница на ноге впереди что делать


Подошвенный фасциит
Характеристика заболевания
Подошвенный фасциит это воспалительный процесс в области прикрепления подошвенного апоневроза и всех окружающих перифасциальных структур к надкостнице бугра пяточной кости. Воспаление развивается в результате повышенной растяжимости фасции, что приводит к хронической микротравме с разрывами апоневроза и последующим развитием дегенеративного процесса. Синонимами названия фасциит являются пяточная шпора, подпяточная боль, синдром болезненной пятки, кальканеодиния.
Анатомия и функция апоневроза
Подошвенный апоневроз идет от медиального бугра пяточной кости к проксимальным фалангам пальцев стопы. В норме толщина подошвенного апоневроза по данным УЗИ колеблется от 3 до 8 мм. Подошвенная фасция стабилизирует стопу благодаря «эффекту лебедки», который заключается в том, что при отталкивании от опоры пятка оказывается растянутой в двух направлениях. Кверху ее тянет ахиллово сухожилие, а вперед ее тянет подошвенный апоневроз, который при опоре на пальцы, заворачивается вокруг головок плюсневых костей наподобие ворота лебедки. Апоневроз является пассивным стабилизатором свода стопы. Он поддерживает свод стопы, участвует в сгибании пальцев и уменьшает нагрузку на латеральный край стопы.
Причины фасциита
1. Избыточная пронация стопы при перекате. При вальгусе заднего отдела стопы, а также при плоском своде происходит уменьшение супинации в начале переката и увеличение пронации в середине и конце переката. Пронация вызывает перераспределение нагрузки по стопе, уменьшение нагрузки на латеральный край стопы и возрастание нагрузки на медиальный край и апоневроз. Во время избыточной пронации увеличивается натяжение апоневроза, что приводит к его растяжению в месте прикрепления к бугру пяточной кости. Постоянная пронация является причиной хронической микротравме апоневроза. По мере прогрессирования недостаточности подошвенной фасции возрастает нагрузка на головки плюсневых костей с увеличением давления под ними, что приводит к образованию омозолелости кожи в переднем отделе стопы.
2. Полая стопа. При полой стопе ее деформация носит относительно жесткий характер. У человека с полой стопой имеется увеличение угла наклона плюсневых костей за счет увеличения натяжения подошвенного апоневроза и утолщение подошвенного апоневроза. При полой стопе имеется отсутствие опоры на латеральный край стопы, уменьшение площади опоры стопы, что приводит к снижению возможности распределять нагрузку во время отталкивания от опоры. Нагрузка на средний отдел оказывается уменьшенной, а нагрузка на передний отдел и задний отдел оказывается увеличенной. В результате снижения возможности распределять давления по поверхности стопы развивается вторичное утолщение подошвенной фасции. Малая площадь опоры стопы является причиной высокого среднего давления под стопой, что способствует неприятным ощущениям в стопе.
Факторы, способствующие прогрессированию фасциита:
1. Большой вес тела, ожирение.
2. Ночной сон со сгибанием в голеностопном суставе под действием веса переднего отдела стопы и гипертонуса икроножной мышцы, что приводит к сокращению подошвенного апоневроза и постепенному развитию его контрактуры. Утром после пробуждения растяжение апоневроза на протяжении первых шагов оказывается болезненным. Ситуация усугубляется у пациентов с гипермобильностью суставов.
3. При фасциите клиническая симптоматика может быть обусловлена комплексом изменений, к которым относятся: воспаление, неврит первой ветви латерального подошвенного нерва, периневральный фиброз нерва, который иннервирует мышцу, отводящую 5 палец, шпора пяточной кости, травма пяточной области, периостит, травматический разрыв апоневроза, серонегативный артрит.
Симптоматика фасциита
Проявлениями фасциита являются боль в своде стопы, боль в латеральном отделе стопы, отек проксимального отдела стопы, слабость мышц стопы, хромота. При фасциите болевой синдром имеет свои особенности. Неприятные ощущения возникают утром после пробуждения при первых шагах пациента. Боль локализована по внутренней поверхности пятки и усиливается при разгибании пальцев. Если неприятные ощущения появились утром, то за день они полностью проходят. Кроме утренней боли, ощущение дискомфорта в стопе может возникнуть при переходе к движению после длительного сидения. Выраженность боли уменьшается при согревании ног.
Диагностика
При фасциите в результате длительного раздражения в области фиксации связки к пяточному бугру возникает воспалительная реакция, которая сопровождается болью на подошвенной поверхности стопы. На УЗИ отмечается утолщение толщины подошвенной фасции. Разница в толщине фасции на больной и здоровой стопах достигает 4 мм. Фасциит дифференцируют с невропатией пяточного нерва. Пациенты с невропатией предъявляют жалобы на боль в задней поверхности пятки на 4-5 см впереди от ее заднего края в области перехода боковой поверхности на подошвенную от медиальной лодыжки до края пятки. ЭМГ пяточного нерва оказывается без изменений.
Лечение
Основной метод лечения фасциита — консервативный. Консервативное лечение эффективно у 89% больных. Наиболее успешным является комплексное лечение, включающее в себя несколько методов. Каждый по отдельности метод дает меньший эффект от лечения, чем их комплексное применение.
Табл. 1
Частота применения и эффективность методов лечения фасциита
| Метод лечения | Частота применения (%) |
| Покой | 70 |
| НПВП | 69 |
| Ортезы | 63 |
| Модифицированная обувь | 48 |
| Подпяточный косок | 45 |
| Кортикостероиды | 41 |
| Тепловые процедуры | 29 |
| Холодовые процедуры | 27 |
| Ударно-волновая терапия | 24 |
1. Покой
Под покоем понимают пребывание в помещении и ходьба в пределах жилища по гигиеническим надобностям. К покою прибегают при остром приступе заболевания, в основном, у неработающих лиц, на протяжении суток, в сочетании с физическими упражнениями и физиотерапевтическими процедурами для подготовки к другим видам лечения.
2. Холодовые процедуры
Осуществляют в домашних условиях. К подошвенной поверхности стопы прикладывают пакет со льдом.
3. Физкультура с упражнениями на растяжение стопы
Делают растяжение трехглавой мышцы путем пассивного разгибания в голеностопном суставе при разогнутом колене. Выполняют растяжение камбаловидной мышцы путем пассивного разгибания голеностопного сустава при согнутом колене.
4. Подпяточный косок
Уменьшает степень натяжения ахиллова сухожилия и подошвенного апоневроза, облегчает ходьбу. Косок вставляют в обувь, или подбивают под каблук.
5. Конструкция ортеза
Требованиями к ортезу является ограничение пронации стопы для нормализации распределения нагрузки по стопе.
6. Амортизация нагрузок в ортезе
По степени амортизации в порядке убывания материал для ортезов распределяется следующим образом: силикон, резина, фетр, пластик. Ортез показан у людей, труд которых связан с ходьбой или длительным стоянием на протяжении более 8 часов. Наилучшими свойствами обладает сложный ортез из нескольких материалов, который уменьшает ударную нагрузку и ограничивает избыточную пронацию стопы.
7. Специальная обувь
Для постоянного растяжения апоневроза применяют рокерную обувь или обувь на подошве-качалке. В обуви толщина подошвы в переднем отделе меньше, чем в заднем. Благодаря разнице в высоте стопа во время переката перекатывается с пятки на носок относительно легче, что избавляет плюсне-фаланговые суставы от избыточного разгибания. Обычную обувь модифицируют для того, чтобы придать ей функцию ортопедической. Для этого в подошву помещают стальную шину с загнутым носочным концом. Она корригирует стопу и осуществляет необходимую разгрузку пальцев.
8. Шина голеностопного сустава
Шину на голеностопный сустав и стопу надевают на ночь. В шине достигается 5º сгибания стопы в голеностопном суставе по отношению к голени и 30º разгибания пальцев в плюснефаланговых суставах по отношению к плюсне. Шина устраняет контрактуру подошвенного апоневроза и ахиллова сухожилия, обеспечивает безболезненные первые шаги после сна. Эффект от лечения достигают в течение 1 месяца.
9. НПВП
Табл. 2.
Применение НПВП при болях в стопе
| Препарат | Доза | Действие | Противопоказания |
| Ибупрофен | 600-800 мг | Подавляют синтез простагландинов, снижают активность циклооксигеназы, снимают воспалительную реакцию и боль | Язвенная болезнь желудка и кишечника, почечная и печеночная недостаточность, пониженная свертываемость крови, повышенная чувствительность к препарату, гипертония, беременность |
| Кетопрофен | 25-50 мг | ||
| Напроксен | 500 мг |
10. Стероидные препараты
В поликлинической практике инъекции стероидов в область пяточного бугра делают приблизительно у половины пациентов с подошвенным фасциитом. В качестве стероидного препарата применяют инъекцию дипроспана (бетаметазона) в дозе 6 мг на 1 мл лидокаина. Инъекцию делают в пяточный бугор с внутренней стороны стопы. Однократная инъекция дает лечебный эффект у 41% пациентов на срок от 6 до 8 недель. При лечении курсом инъекций гидрокортизона обезболивающий эффект отмечают у 68% пациентов на срок более одного года. При применении стероидов возможны осложнения, приблизительно, в 1 случаев. Встречаются такие осложнения, как атрофия жировой ткани на подошвенной поверхности стопы или разрыв подошвенного апоневроза. При разрыве апоневроза происходит уменьшение боли в пятке и усиление боли по наружному краю стопы, которое носит непродолжительный период. После разрыва фасции наступает ослабление пассивной стабилизации стопы, ее дестабилизация, перераспределение нагрузки по стопе, растяжение структур по внутреннему краю стопы, сжатие структур по ее наружному краю, увеличение нагрузки на связки среднего отдела стопы и сухожилие задней большеберцовой мышцы. Развивается замыкание пяточно-кубовидного сустава с возникновением боли по наружному краю стопы. Недостаточность подошвенного апоневроза компенсируется другими структурами. При жестких связках компенсация наступает относительно быстрее, а при эластичных связках относительно медленнее. При повышенной растяжимости связок и гипермобильности дефект стабилизатора компенсируется хуже и разрыв фасции сопровождается длительной болью в стопе.
Комбинированное консервативное лечение
Оптимальным методом лечения подошвенного фасциита является сочетание нескольких методов воздействия на патологический процесс. Днем это ношение стелечного ортеза, или рокерной обуви, выполнение растягивающих упражнений, а ночью — это сон в шине.
Хирургическое лечение
Операции делают менее, чем у 10% больных подошвенным фасциитом. Показанием является сильная боль в пятке, инвалидизирующая больного.
Для лечения фасциита применяют следующие операции: удаление пяточной шпоры, фасциоэктомия, фасциотомия, невролиз, нейрэктомия, остеотомия пяточной кости, тунелизация пяточной кости, артроскопическая подошвенная фасциотомия.
Фасциотомия
Релиз подошвенной фасции осуществляют с помощью эндоскопической техники. Доступ к фасции делают на подошвенной поверхности стопы на 1 см дистальней медиального края пяточного бугра. Оптику направляют изнутри наружу. Вводят лезвие, которым рассекают фасцию в направлении от медиального к латеральному краю. Для достижения обезболивающего эффекта достаточно пересечь медиальную и центральную части фасции на протяжении 4/5, оставив приблизительно 1/5 поперечника фасции.
Невролиз
Разрез по внутренней поверхности пятки длиной 3 см, либо косой разрез в 2 см от края медиальной лодыжки. Выделяют ветви медиального пяточного нерва и мышцу, отводящую 1 палец. Отделяют поверхностную и глубокую фасцию, делают ее релиз. Под глубокой фасцией выделяют нерв, идущий к мышце, отводящий 5 палец. Нерв может быть прижат между фасцией и верхним краем мышцы. Фасцию вырезают по медиальному краю в месте ее прикрепления к пяточному бугорку на 1 см в ширину и глубину. Если нерв, идущий к мышце, отводящей 5 палец, травмируется пяточной шпорой, то производят декомпрессию нерва путем резекции шпоры. Декомпрессия нерва, идущего к мышце, которая отводит 5 палец и частичная резекция подошвенного апоневроза дает обезболивающий эффект в 75% случаев.
Мицкевич Виктор Александрович
Врач ортопед-травматолог, доктор медицинских наук