увл что это такое в медицине
Ударно-волновая терапия
Ударно-волновая терапия представляет собой современный метод лечения, в основе которого лежит воздействие ударных (акустических) волн. Последние являются своеобразным «доставщиком» большого количества энергии. При столкновении с тканями, а точнее на границе двух разнородных тканей, например, кость и хрящ, эта энергия высвобождается и оказывает определенное биологическое действие.
Среди основных эффектов УВТ отмечается уменьшение боли, снижение воспалительных проявлений, восстановление подвижности суставов, ускорение регенеративных процессов, улучшение микроциркуляции. Сама процедура является безболезненной и неинвазивной, не требует специальной подготовки и последующей реабилитации.
Как проводятся сеансы ударно-волновой терапии

После консультации специалист составляет оптимальный план лечения и подбирает необходимое количество сеансов ударно-волновой терапии, в зависимости от индивидуальных особенностей пациента и имеющихся заболеваний. Для достижения выраженного эффекта может потребоваться от 4 до 10 процедур.
Ударно-волновая терапия проводится амбулаторно. Пациент удобно располагается на кушетке или в кресле, затем на проблемную область наносится специальный проводящий гель, после чего приступают непосредственно к самой процедуре. Врач выставляет необходимые параметры на аппарате и устанавливает манипулятор в нужную зону на теле. При этом учитываются так называемые триггерные точки, которые отличаются для каждого заболевания. Продолжительность одного сеанса составляет 7-10 минут на одну зону. После процедуры пациент может сразу же покинуть клинику и вернуться к привычной жизни без каких-либо ограничений.
Эффективность УВТ
Наиболее хорошие результаты процедура дает при купировании боли. Более половины пациентов отмечают улучшение уже после первой процедуры. В настоящее время проведено множество исследований, которые оценивали эффективность УВТ при лечении таких заболеваний, как эректильная дисфункция, болезнь Пейрони, пяточная шпора, целлюлит и др. Во всех случаях были получены положительные результаты, как при самостоятельном применении метода, так и при сочетании его с другими видами лечения.
Показания, противопоказания и побочные эффекты

УВТ отлично зарекомендовала себя при устранении болезненных ощущений, которые вызваны такими заболеваниями, как пяточная шпора, периартрит, плоскостопие, миозиты, эпикондилиты, плече-лопаточный периартрит с импичмент синдромом. Метод нашел применение и в других областях – урологии, травматологии, эстетической медицине.
Среди противопоказаний к ударно-волновой терапии отмечаются:
Процедура хорошо переносится и очень редко приводит к развитию осложнений. У некоторых пациентов возможно кратковременное усиление болевого синдрома, образование отеков и небольших гематом в области воздействия.
Особенности аппарата MASTERPULS® »ultra«

Среди преимуществ аппарата отмечаются:
За счет универсальности, всего один комплекс MASTERPULS® »ultra« может применяться при лечении различной патологии, что сказывается на стоимости самой процедуры.
Ударно-волновая терапия на аппарате MASTERPULS® »ultra« – это простой, доступный и эффективный метод устранения самых разнообразных неврологических болезней и их проявлений. Она может применяться самостоятельно либо в сочетании с другими видами лечения. Точная тактика ведения конкретного пациента разрабатывается индивидуально, после консультации врача-невролога.
Акция!
Увл что это такое в медицине
Пациент А., 49-ти лет, поступил в ФГБУ «НМИЦ Кардиологии» МЗ РФ Центр COVID-19 с жалобами на кашель с трудноотделяемой мокротой, одышку, нехватку воздуха, боль в груди, головную боль и повышение температуры до 39,4 о С, SpO2 93-94% на атмосферном воздухе. У пациента был положительный назофаренгеальный мазок на SARS-CoV-2.
В течение нескольких дней у пациента нарастала симптоматика дыхательной недостаточности, по данным компьютерной томографии увеличился процент поражения легких до 90% (КТ-4).
Пациент находился на антибактериальной терапии, антикоагулянтной терапии, специфической терапии: гидроксихлорохином, азитромицином, лопинавир-ритонавиром. В последующем, в связи с развитием цитокинового «шторма» больному вводился тоцилизумаб.
Пациент пробыл в блоке интенсивной терапии 6 дней и в дальнейшем учитывая стабилизацию клинического состояния – отсутствие необходимости в проведении респираторной поддержки с применением СРАР – терапии, пациент был переведен в отделение.
При контрольном КТ исследовании: выраженная положительная динамика в виде частичного разрешения вирусной пневмонии, новых участков инфильтрации в паренхиме легких не определяется. Средне-тяжелая степень, процент поражения легочной ткани – 50-60% (КТ2).
Учитывая стабилизацию состояния, отсутствие признаков дыхательной недостаточности и хорошее самочувствие, пациент был выписан из стационара.
Во время проведения СРАР – терапии врачами и медицинским персоналом применялись следующие защитные средства: респиратор FFP3, очки, щиток, костюм индивидуальной защиты влагонепроницаемый, перчатки (2-3 пары). За время использования пациентом СРАР – терапии и в течение 14 дней после ни один сотрудник не заболел, положительных назофаренгиальных мазков на SARS-CoV-2 так же зафиксировано не было.
После выписки пациент выразил благородность всему коллективу ФГБУ «НМИЦ кардиологии».
Полностью клинический пример планируется к публикации в журнале «Анестезиология и реаниматология», ссылка на номер будет размещена на сайте.
Случай предоставлен Литвиным Александром Юрьевичем и Елфимовой Евгенией Михайловной.
Применение метода экстракорпоральной ударно-волновой терапии в различных направлениях медицины
СОДЕРЖАНИЕ:
Определение, понятия, терминология.
Если мы откроем любое учебное пособие по физике, то с удивлением обнаружим тот факт, что само понятие «ударная волна» относится к разделу физики взрыва. Когда физики стали изучать явления, происходящие при мощных взрывах, то выделили их мощную высокоэнергетическую сверхзвуковую составляющую, которую и обозначили как ударная волна. Что же такое ударная волна, какое воздействие она оказывает на организм, разрушающее или, наоборот, созидающее, какова её связь с медициной, и какое же отношение она имеет к травматологии и ортопедии? На эти и многие вопросы мы с вами и постараемся ответить.
Итак, ударная волна (УВ) – это область сильно сжатой среды (газообразной, жидкой, или твёрдой), которая распространяется во все стороны от её источника возникновения со сверхзвуковой скоростью, имеющая резкую переднюю границу (фронт ударной волны). Фронт ударной волны отделяет невозмущённую среду от среды с повышенным давлением, плотностью, скоростью и температурой. А источников возникновения ударной волны может быть превеликое множество, в частности, это мощные взрывы и электрические разряды, интенсивное горение в соплах ракет, сверхзвуковых самолётах и т.д. В действительности, такие источники ударных волн оказывают поражающее воздействие на организм, зачастую приводя его к гибели. Но даже разрушающее действие ударной волны высокой мощности нашло себе применение в урологии – это дробление биологических конкрементов в почечных лоханках, мочеточниках, именуемая как дистанционная ударно-волновая литотрипсия. Оставим грубую и разрушительную физику и перейдём к созидающей и безмерно стремящейся помочь человеческому организму медицине.
Эффекты воздействия ударной волны низкой интенсивности и общепринятые мифы.
Локальное воздействие ударной волны низкой интенсивности (далее просто ударной волны УВ) оказывает на организм обратно противоположный эффект – созидающий, который можно сравнить с глубоким проникающим массажем. В действительности же, те ударные волны, которые используют с лечебной целью в медицине, обладают достаточно малым давлением во фронте ударной волны, и поэтому по характеристикам близки к акустическим механическим волнам. Так что же происходит с нашими тканями при таком воздействии? При прохождении волны в зоне фронта УВ происходит резкое сжатие мягких тканей под действием повышенного давления, высокой плотности и большой скорости распространения, после которой следует зона разрежения (растягивания) наших тканей, которая сопровождается явлением кавитации – образования микроскопических пузырьков, заполненных парами жидкости. Резкое захлопывание таких пузырьков при нормализации давления в тканях сопровождается выделением энергии. Кинетическая энергия волны переходит в тепловую энергию. Говоря простым языком, происходит проникновенное встряхивание, стимуляция – сжатие-разжатие области воздействия, которое сопровождается выделением тепла. Реакция организма на такое воздействие стандартна – это рефлекторный приток артериальной крови (ангиотрофический эффект), адекватный венозный отток и лимфоотток. Каждый орган, ткань, клеточка нашего организма управляется вегетативной нервной системой, которая, словно сетями, окутывает все сосуды, несущие питательные вещества и кислород. Именно ей решать (через центральную нервную систему, конечно), в каком объёме снабдить жизненно важным питанием ту или иную область нашего тела через сужение-расширение сосудов.
Воздействие ударной волны на нервную систему, в том числе и вегетативную, вызывает второй немаловажный эффект – нейротрофический. И та область тела, которая испытывала недостаток притока крови по каким-либо причинам, или находилась в состоянии спазма, гипертонуса, или, будучи в порочном состоянии вследствие развития функционально непригодной рубцовой, фиброзной, склерозированной ткани, под воздействием ударной волны изменяет свою структуру (становится более эластичной) за счёт возобновления микроциркуляции и нейростимуляции. Опять же, говоря проще, возникает эффект глубокого проникающего массажа. После этих двух основных эффектов отмечаются опосредованные: обезболивающий, противовоспалительный, противоотёчный, стимулирующий регенерационные процессы и образование микроциркуляторной сети (ангиогенез).
Есть общепринятые мифы, которые мне бы хотелось у вас развеять раз и навсегда. Существует поверье, что УВТ «разрушает шпоры», «разбивает шипы», «сращивает связки, сухожилия», «разбивает отложения солей», «рассасывает рубцы»… Нет, нет и ещё раз нет! Возможно, что это происходит на клеточном уровне макрофагов, остеобластов и остеокластов, но никак ни на макроуровне. Ударно-волновая терапия ничего не разрушает, не разбивает, не рассасывает. Если произошел полный разрыв связки в результате травмы с нарушением соприкосновения её концов, то никакая физиопроцедура не «срастит» её. При частичном же повреждении оной шансы на стимуляцию регенераторных процессов значительно увеличиваются, процедуры УВТ помогают за счёт резервов собственного организма запустить и несколько ускорить репаративные процессы (заживление), при условии, что сохранено питание элементов за счёт крупных сосудов. УВТ не рассасывает рубцы, не разбивает «соли», она лишь делает грубые, ригидные ткани несколько эластичней, мягче, податливее, и то при достаточно большом количестве процедур. УВТ не разбивает «шипы», «пяточные шпоры». Анальгезирующий эффект в этом случае заключается, на мой взгляд, в подавлении патологической нейрональной импульсации, в подавлении и снижении количества болевых рецепторов за счёт прямого действия УВ, но никак ни за счёт «разбивания шпоры».
Ещё один миф, касаемый ударно-волновой липосакции. УВ повышает проницаемость клеток, в том числе и клеток адипоцитов жировой ткани. Под воздействием процедуры жировые вакуоли выходят в межклеточное пространство, образуя лимфу, богатую жирами. Но если не провести дополнительно мероприятий, направленных на выведение лимфы из подкожной жировой клетчатки, например, лимфодренажный массаж, то жировые вакуоли мигрируют обратно в адипоциты, потому что жировая ткань рыхлая и не способна к самостоятельному адекватному лимфооттоку. Таким образом, эффективна процедура будет лишь тогда, когда она будет идти в комплексной программе для похудения (активный образ жизни, диета, гемолимфатический массаж, прессотерапия, антицеллюлитные и лимфадренажные обёртывания). Также эффективен будет метод УВТ и после хирургической липосакции при комплексном восстановительном лечении. Широкий спектр эффектов от воздействия УВ определяет и широкий спектр показаний к УВТ.
Показания к УВТ в различных медицинских направлениях, противопоказания и побочные эффекты.
В ортопедии и травматологии точкой приложения УВТ являются:
Общепринятые противопоказания для ударно-волновой терапии немногочисленны:
Отмечу, что наличие металлоконструкций (как накостного, так и внутрикостного остеосинтеза) в зоне воздействия не является противопоказанием.
Какие же побочные эффекты наблюдаются при УВТ?
Основных всего лишь два, и они непостоянны:
Многие задают вопрос, болезненна ли сама процедура УВТ? Не хочу обманывать и говорить, что она абсолютно безболезненна и комфортна, наоборот, она весьма ощутима и местами может быть терпимо болезненна. Опять же повторюсь, это сравнимо с хорошим глубоким проникающим массажем: куда не достанут пальцы массажиста, пробьёт ударная волна.
Сколько необходимо процедур на курс лечения?
Курс терапии варьирует от 3 до 7 – 10 сеансов, в среднем стандарт – 5 процедур. Традиционно считают, что минимальное количество процедур, при котором может возникнуть стойкий эффект – это три процедуры. Но, на мой взгляд, количество процедур в каждом случае индивидуально. Если у пациента болевой синдром купирован за 1 – 2 процедуры (а бывают и такие случаи), то делать их больше ни к чему.
Как часто выполняют процедуры?
Само воздействие УВ обладает пролонгированным (удлинённым) эффектом, то есть процессы нормализации в потревоженных воздействием тканях протекают в среднем около четырёх дней. Поэтому процедуру следует повторять на 4 – 7 сутки, но не раньше.
Резюмируя всё вышесказанное, на основании личного опыта хочу отметить, что при использовании пневматического аппарата УВТ, работая в патологических областях, в том числе с захватом зон роста костей у молодых людей от 17 до 25 лет, никаких разрушающих эффектов я не наблюдал. Здесь, конечно же, всегда надо помнить о мере воздействия и соблюдать её. Ещё одно «маленькое» наблюдение: при лечении я не ограничивал себя только лишь воздействием на триггерные (болевые) точки, а прорабатывал смежные области и прилежащие мышцы. Результат при таком подходе оказался намного эффективней.
В заключение хочу сказать, что многие специалисты, к сожалению, недооценивают данный вид терапии, относятся к нему скептически, а некоторые просто и не знают о его существовании, о показаниях, об эффективности применения. В России ударно-волновая терапия является сравнительно молодым направлением по отношению к уже имеющимся видам физиотерапевтического воздействия. И поэтому положительный результат лечения УВТ зависит непосредственно от того, как каждый из нас будет относиться к своему делу, с полной мерой ответственности и понимания сути протекающих процессов в больном организме будет руководствоваться не общепринятыми шаблонами и стандартами, а исключительно индивидуальным подходом.
350059, Россия, Краснодарский край, г. Краснодар, ул. Северная, 600 /1
Информация, представленная на сайте, не должна использоваться для самостоятельной диагностики и лечения.
Длительная и ситуационная кислородотерапия на дому
Время чтения: 6 мин.
Что такое сатурация, почему при разных заболеваниях нормы сатурации будут различаться, в каких случаях кислородотерапия помогает справиться с одышкой, в каких нет, что такое ситуационная кислородотерапия? Об этом рассказывает врач-анестезиолог-реаниматолог, эксперт Центра паллиативной помощи ДЗМ Варвара Брусницына.
Что такое кислородотерапия и кому она показана
Кислородотерапия — это метод лечения, при котором пациент получает воздушную смесь с повышенным содержанием кислорода.
В составе воздуха, которым мы дышим, помимо прочих газов 21% кислорода. И такого содержания кислорода нам вполне хватает для жизни.
Но существует такое состояние, при котором организм нуждается в большей концентрации кислорода для обеспечения жизнедеятельности. Оно носит название синдром дыхательной недостаточности и возникает в трех случаях:
Первые два варианта еще называют кислородным голоданием, или гипоксией, или гипоксической дыхательной недостаточностью. А третий вариант — гиперкапнической дыхательной недостаточностью (от слов «гипер» — сверх, больше, и «капнос» — дым).
В чем же заключается опасность синдрома дыхательной недостаточности? При кислородном голодании организм всеми возможными способами пытается насытиться недостающим кислородом: мы чаще дышим (одышка), учащается пульс, возникает тревога, повышенная утомляемость. Чем более выражена гипоксия, тем сильнее будут проявляться вышеописанные симптомы. А при гиперкапнической дыхательной недостаточности избыточное количество углекислого газа будет отравлять организм.
Если не лечить дыхательную недостаточность, меняется химический состав крови, что ведет к патологическим и необратимым изменениям в деятельности внутренних органов. Поэтому целью кислородотерапии будет поддержание кислорода крови на должном уровне. Вывод: кислородотерапия применяется при первых двух типах дыхательной недостаточности.
А при третьем типе не показана. Давайте рассмотрим, почему. Что нужно для того, чтобы мы нормально выдыхали избыток СО2? Полноценный выдох. А при некоторых заболеваниях (например, при хронической обструктивной болезни легких) полноценный выдох затруднен тем, что просвет бронхов сужен, например, отеком, мокротой. Эти препятствия затрудняют выдох. И тогда человек начинает выдыхать с усилием. Но во время сна или когда он устает от этих усилий, углекислый газ скапливается в организме. Поэтому главная задача лечения при таком состоянии — выведение углекислого газа, а не подача кислорода (дополнительный кислород не решит проблему избытка углекислого газа). Эту проблему решает неинвазивная вентиляция легких.
Важно помнить, что у пациентов паллиативного профиля при ХОБЛ или нейромышечных заболеваниях дыхательная недостаточность бывает смешанная (одновременно наблюдаются недостаток кислорода и избыток углекислого газа). И тогда может понадобиться и кислородотерапия, и неинвазивная вентиляция легких.
Заболевания, при которых бывает дыхательная недостаточность ( Currow JPSM 2010).
У пациентов паллиативного профиля одышка встречается чаще всего ввиду тяжести состояния.
Определение наличия дыхательной недостаточности
При дыхательной недостаточности пациент будет испытывать трудности с вдохом или выдохом, учащенное дыхание, утомляемость, тревогу, сердцебиение. Может отмечаться синюшность или гиперемия лица, синюшность конечностей.
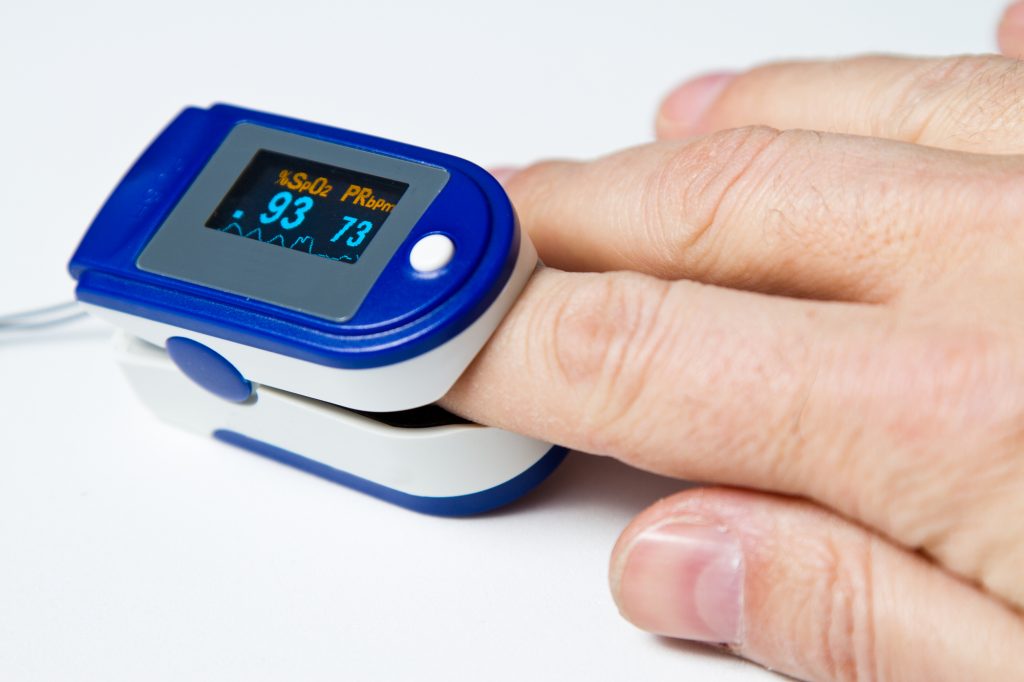
Существуют специальные анализы крови, которые показывают снижение уровня кислорода или повышение содержания углекислого газа, а также — насколько хорошо организм компенсирует дыхательную недостаточность, что называется, «своими силами». Более доступным и неинвазивным методом диагностики является пульсоксиметрия, то есть определение насыщения крови кислородом (или сатурации). Нормальная сатурация — 95-99%. Следовательно, если она опускается ниже 95%, значит, у пациента дыхательная недостаточность.
Причем измерять сатурацию необходимо и в покое, и при физической нагрузке. Почему?
Представьте себе ситуацию, когда вы утром спешите на работу, увидели на остановке автобус и бежите к нему, чтобы успеть сесть. Зайдя в автобус, вы будете часто дышать, ведь при беге организм интенсивней, чем обычно, потреблял кислород, возник его дефицит — надо его восполнить, насытить организм кислородом. Вскоре ваше дыхание нормализуется, уровень кислорода в крови восстановится. А как будет обстоять дело у человека с дыхательной недостаточностью в аналогичной ситуации? Он также будет тяжело дышать, однако ему потребуется гораздо больше кислорода, чем вам. И даже если он будет дышать чаще и глубже, чем вы, все равно ему не хватит содержащегося в воздухе кислорода. Значит, ему понадобится кислородотерапия.
Даже если у такого человека сатурация в покое нормальная, обязательно нужно измерить ее после посильной для него физической нагрузки. Если выяснится, что после нагрузки сатурация серьезно падает, понадобится так называемая ситуационная кислородотерапия, то есть дополнительный кислород нужен на какую-то ситуацию, например, при нагрузке или во время сна.
Однако бывает и так, что дополнительное количество кислорода человеку нужно постоянно. Тогда ему показана длительная кислородотерапия (более 15 часов в день).
Я уже упоминала о том, что нормальные показатели сатурации — 95-99%. Это называется целевая сатурация. Однако надо учитывать, что при некоторых заболеваниях целевая сатурация будет другой. Когда у пациента есть риск гиперкапнии (то есть избыточного скопления углекислого газа в крови), целевая сатурация — 88-92%. Эти цифры были озвучены Британским торакальным сообществом. Кроме того, если врач поставит диагноз хронического легочного сердца, то целевой сатурацией будет 89-94%.
Когда противопоказан кислород
При нейромышечных заболеваниях кислород противопоказан. Рассмотрим причину этого на примере бокового амиотрофического склероза.
Это заболевание, при котором поражается нервная система (так называемый двигательный нейрон), что ведет к нарушению работы важнейших систем организма, в том числе и к ослаблению дыхания. Оно становится более поверхностным, вследствие чего часто снижается сатурация. Но несмотря на это кислород назначать нельзя.
Что организм делает, когда понимает, что дыхание стало поверхностным, а значит, и кислорода для организма мало? Конечно, мы начинаем чаще дышать. Хоть и поверхностно. Такая одышка позволяет организму жить и при сниженных цифрах сатурации. Если же назначается кислородотерапия, организм отменяет этот защитный механизм — одышку. И тогда нарастает концентрация углекислого газа в крови. Сознание человека угнетается. По этой причине кислородотерапия может серьезно навредить человеку с нейромышечным заболеванием.
В любом случае показания и противопоказания к кислородотерапии определяет врач.
О методах симптоматичнской терапии при БАС, применяемых лекарствах, их преимуществах и недостатках мы уже писали. Читайте статью специалиста по этому заболеванию, врача-невролога Льва Брылева «Жить лучше и дольше при БАС: доказанные методы».
Эффекты от кислородотерапии
Если кислородотерапия назначена по показаниям, человек отмечает улучшение самочувствия, уменьшение одышки, сердцебиения, он меньше утомляется.
Довольно часто родственники спрашивают, будет ли эффект от кислородотерапии, когда близкий — в терминальной стадии заболевания. Здесь ответ один: в терминальной стадии показаний нет: кислородотерапия способна оказать эффект только тогда, когда снижена сатурация, одышку кислород не лечит. Скорее, кислородотерапия способна оказать положительный психологический эффект.
Побочные эффекты
Они могут возникнуть, если кислородотерапия назначена не по показаниям. Однако чаще всего побочные эффекты связаны с неправильной техникой. Во-первых, это ранки слизистой полости носа от кислородной канюли. Чтобы избежать этого осложнения, нужно смазывать слизистую носа облепиховым маслом, чаще менять канюли. Со временем канюли дубеют. Если вы почувствовали, что они стали очень жесткими, их нужно поменять.
Другая проблема — сухость слизистых, чаще — в первое время использования кислорода. Чтобы избежать сухости, можно дополнительно опрыскивать полость носа физраствором, однако это, скорее, психологическая мера. Поскольку кислород из аппарата проходит через колбу с водой, воздух увлажнен, и сухость, скорее, связана с субъективными ощущениями пациента.
Как выбрать кислородный концентратор
Сначала нужно определиться, есть ли у пациента необходимость перемещаться по улице, используя кислородотерапию. Или пациент лежачий и за пределы квартиры не перемещается. В первом случае можно использовать портативные кислородные концентраторы. Они легкие и удобные. Однако необходимо помнить, что, во-первых, в них, как правило, не используется увлажнитель, а сухим воздухом дышать долго нельзя. Во-вторых, при максимальном потоке кислорода 5 л/мин они держат заряд максимум час, если нет дополнительной батареи.
Портативные кислородные концентраторы различаются по потоку кислородной смеси: бывают аппараты с импульсным и постоянным потоком. В портативных концентраторах с постоянным потоком кислород поступает из аппарата постоянно, в импульсных — короткими «пшиками». И если пациент, например, испытывает большую для него нагрузку, коротких «пшиков» может не хватить для нормального функционирования организма.
Стационарные кислородные концентраторы — массивные, тяжелые, все они — с постоянным потоком кислородной смеси. В составе всегда есть увлажнитель. Если пациент не мобилен, это идеальный вариант для него.
Стационарные кислородные концентраторы бывают на 5 и 10 литров.
Организация пространства
Итак, вы выбрали кислородный концентратор. Стационарный необходимо разместить в комнате так, чтобы на него сверху ничего не могло упасть. Накрывать его нельзя. Под аппарат лучше постелить коврик для йоги. Концентратор не должен стоять рядом со шторой, она может закрыть отверстие, в которое поступает воздух, и поток снизится. Домашних питомцев к аппарату тоже лучше не подпускать.
Концентратор не должен стоять вплотную к стене, как минимум — в 10 см от нее, иначе он может перегреться. Нельзя размещать аппарат рядом с отопительными приборами, плитой.
Пыль с поверхности концентратора можно протирать обычной влажной тряпкой.
Что касается расходных материалов, то колба-увлажнитель рассчитана на год, а канюли — на 3 месяца. Но если канюли стали очень жесткими раньше этого срока, лучше их заменить.
Основные страхи, связанные с кислородотерапией
Несмотря на то, что использование кислородных концентраторов на дому широко распространено, у многих людей остается страх, связанный с тем, что кислород взрывоопасен. Это действительно так, однако при соблюдении мер предосторожности этот риск сводится к нулю.
Также многие думают, что человек «подсядет на кислород». На это я всегда отвечаю, что пациенту нужен кислород в силу его заболевания. И если потребность в кислороде растет, это значит, что заболевание прогрессирует. Если же симптомы дыхательной недостаточности полностью проходят, то кислородотерапию врач отменит. Однако отмена — редкое явление у паллиативных пациентов.
Таким образом, кислородотерапия — метод лечения, который помогает тогда, когда есть конкретные показания. Общее правило гласит: кислород не лечит одышку, он помогает справиться со сниженным содержанием кислорода в крови. Но нужна кислородотерапия или нет, должна она быть длительной или ситуационной — это должен определять только врач. У пациентов паллиативного профиля показания к кислородотерапии чаще всего есть. И когда кислородный концентратор появляется у пациента дома, при условии соблюдений правил эксплуатации и правильной организации пространства, это значительно облегчает жизнь больному.
Вам может быть интересно:
Расходные материалы для респираторной поддержки: как ухаживать за ними дома. Что можно обрабатывать, а что нельзя? Как и с помощью чего дезинфицировать многоразовые изделия, как часто менять одноразовые?
Портативные источники кислорода. Как использовать кислородные концентраторы и баллоны.
Все о масках для неинвазивной вентиляции легких (НИВЛ). Виды масок, правила подбора, проблемы и осложнения при использовании маски, уход за маской.
Рекомендации для пациентов, получающих респираторную поддержку дома во время пандемии COVID-19. Что делать, если установлена трахеостома, как часто обрабатывать и менять расходники для устройств искусственной вентиляции легких.
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
Использовано стоковое изображение от Depositphotos.