тянет бедро правой ноги сбоку что делать
Боль в тазобедренном суставе: что делать и к кому обращаться?
С возрастом хрящевые ткани в суставах изнашиваются. Особенно актуально это для суставов нижних конечностей – коленного и тазобедренного. Что делать, если вы вдруг неожиданно испытали боль в бедре, которая впоследствии периодически напоминает о себе? Чем это опасно и каковы прогнозы?
Опасность представляет и острая, и хроническая боль
Какой бывает боль в тазобедренном суставе
Болеть тазобедренный сустав может при самых разных обстоятельствах – не только при коксартрозе. Это случается после спортивных тренировок, после аварий, после травм и микротравм. Причина может быть в аномалии развития мышц, в деструкции мягких тканей и сухожильного аппарата, в проблемах с седалищным нервом. Разобраться в ситуации может опытный ортопед.
В каких случаях нужна срочная помощь специалиста
Если вы почувствовали боль в бедре, понаблюдайте за своим состоянием. Возможно, болевой синдром возник на фоне физических нагрузок и после отдыха все пройдет. Помочь себе в таких случаях можно с помощью аптечных мазей.
Осмотр специалиста нужен в срочном порядке, если:
Если при боли в бедре вы не можете нормально ходить, срочно покажитесь ортопеду
Наиболее частые причины боли в бедре
Если причина – не обычное переутомление, вероятно, боль возникает на фоне таких болезней или состояний:
Как проявляется боль в бедре
Чаще всего боль локализируется в паху – на сгибе бедра и подчревной области. Если причина – травма, может болеть вся нога, поскольку ущемленные поясничные нервы отдают в область нижних конечностей. Некоторые путают боль в бедре с другими болевыми синдромами, особенно если болит брюшная область или верхняя часть бедренной кости. При некрозе головки бедра появляются глубокие колющие боли.
Боль в тазобедренном суставе у детей и подростков имеет другую природу. Она не связана с износом хряща или сустава, а свидетельствует о нарушении нормального развития и роста кости. В детском возрасте при таком симптоме могут диагностировать болезнь Пертеса. Кровоснабжение бедренной кости прекращается, что приводит к остановке ее роста. Схема лечения предполагает снятие нагрузки и физиотерапию.
При коксартрозе вслед за болью в бедре часто появляется боль в колене
К кому обращаться
Если боль не проходит после отдыха и кратковременного приема нестероидных противовоспалительных средств, обратитесь к ортопеду или ревматологу. Чем раньше вы это сделаете и выясните причину, тем более щадящим будет лечение. На ранних стадиях помогают медикаменты и физиотерапия.
При сильной боли и ограничении подвижности диагностика может подтвердить артроз. В зависимости от состояния и интенсивности пациенту назначают комплекс терапевтических мер. Их задача – снизить боль, расширить функционирование сустава и приостановить разрушение хряща. В схему часто включают инъекции протеза синовиальной жидкости, который восполняет ее дефицит в суставе и возвращает ему нормальную биомеханику на период до года.
Если вы испытали единовременную боль в тазобедренном суставе, паниковать рано. Проследите за своим состоянием, дайте организму отдохнуть – и, скорее всего, все пройдет. Если болезненность возвращается вновь и вновь, отправляйтесь на прием к ортопеду. При отеках и покраснениях вас перенаправят к ревматологу. Свобода движений и перемещений зависит от состояния именно этого сустава. Поэтому будьте бдительны и берегите себя!
Синонимы: трохантерит (тазобедренного сустава), вертельный бурсит, тендопатия ягодичных мышц.
Одна из самых частых причин боли в бедре! Ответ на вопрос, что болит в бедре и ягодице и как с этим справиться в этой статье.
Немного анатомии: на задней и боковой поверхности таза имеется средняя и малая ягодичные мышцы. Они начинаются сверху от таза и крепятся к вертелу бедренной кости – это выступающая кость сбоку на бедре. Можете у себя потрогать и найти это образование. Данные структуры представлены на картинке.
При ряде факторов происходит механическое повреждение сухожилий мышц (тендопатия), которое может сочетаться или нет с бурситом вертела бедренной кости. Бурсит — это локальное воспаление сумки (пространства) между вертелом и сухожилиями.
В зарубежной литературе это называется СИНДРОМ БОЛЬШОЙ ВЕРТЕРЛЬНОЙ БОЛИ (СБВБ).
Данную стать подготовили наши врачи: ортопед-травматолог Домбровский Р.Э.неврологи Жакупбаев А.И. и Ковзелев П.Д.
Почему появляется трохантерит бедра?
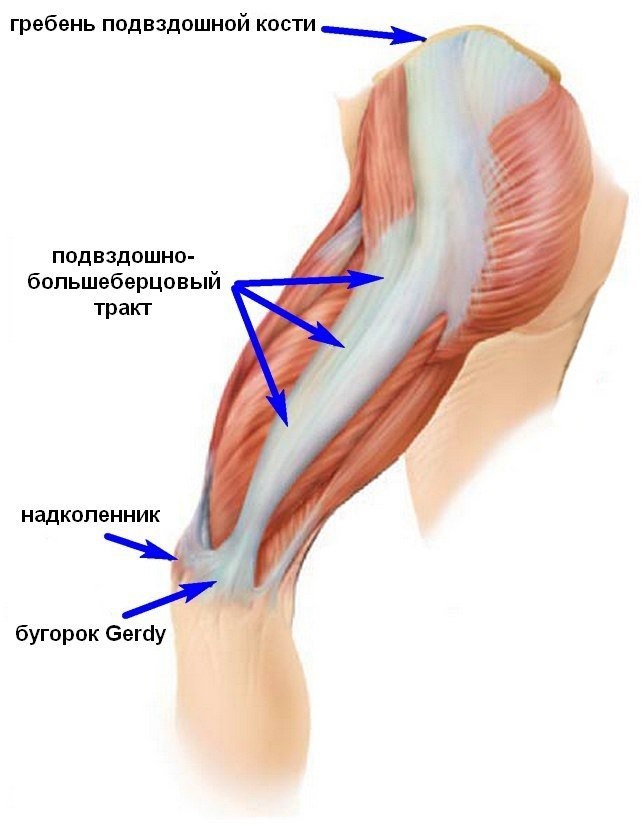
Факторы риска развития данной патологии: женский пол, ожирение, боль в коленях, болезненность подвздошно-большеберцового тракта и боль в пояснице, разница в длине ног (более 2см), сколиоз. Иными словами, если все вокруг болит и нагрузка уже высокая – есть вероятность что заболит и вертел.
Повреждение сухожилий ягодичных мышц и вертела по данным МРТ варьируются от отека в области крепления и частичного повреждения до отрыва сухожилия.
Критериев постановки диагноза нет.
Если исключены другие причины и имеется:
То диагноз вероятен.
Симптомы трохантерита тазобедренного сустава
Так как ягодичные мышцы являются стабилизаторами таза, а также отводят бедро в сторону, то боль появляется или усиливается (в запущенных случаях) при:
ВНИМАНИЕ: данная патология – это не поражение тазобедренного сустава, как часто думают пациенты. Тазобедренный сустав крайне редко болит снаружи бедра и почти всегда пациенты указывают на боль в паху и внутренней части бедра при поражении сустава.
Диагностика трохантерита в Санкт-Петербурге.
Диагностика в первую очередь клиническая, т.е. при осмотре врачом.
Дополнительные методы, которые позволяют исключить другие заболевания данной области: рентгенография таза обзорная – подтверждение повреждения сухожилия и наличие отека + исключение артроза тазобедренного сустава, некроза головки бедренной кости, переломов и костной патологии.
В нашей клинике установлен УЗИ прибор экспертного уровня и мы имеем возможность непосредственно во время приема или дополнительно к нему провести исследование области вертела и сустава на УЗИ.
Это очень ускоряет процесс постановки диагноза и начала лечения – пациент быстрее получает уменьшение боли и дискомфорта.
МРТ –информативно, более дорогостоящее, требуется, когда имеется подозрение на вторичный характер (опухоль, инфекция, травма и т.д.). Показания к МРТ определяются врачом.
Лечение трохантерита тазобедренного сустава в Санкт-Петербурге.
Введение лекарственных препаратов (блокады) под контролем УЗИ является высокоточным и эффективным методом лечения. Врач по факту видит иглу и то место, куда нужно ввести лекарство. Все наши специалисты, специализирующиеся на лечение трохантерита в совершенстве владеют блокадами и УЗИ навигацией.
Выводы:
Синдром большой вертельной боли или трохантерит – изматывающее состояние, которое очень часто не умеют правильно лечить. Самые частые маски этой проблемы: остеохондроз, защемление седалищного нерва, синдром грушевидной мышцы, грыжа диска, артроз тазобедренного сустава. При правильной диагностике и адекватном лечении можно быстро и значимо улучшить качество жизни, избавить пациента от боли и вернуть свободу передвижения.
Клинический случай лечения трохантерита
Пациентка 70 лет с выраженным односторонним плоскостопием и сколиозом обратилась к нам в клинику после неоднократного и безуспешного лечения с диагнозом хронической боли в спине и рецептом на антидепрессанты.
Сразу же бросается в глаза измененная походка (походка Тредленбурга). Пациентка ладонью показывает, где болит, отмечает четкую связь с нагрузкой, спать на боку не может. Боль была периодической, сейчас уже болит постоянно. Беспокоит её это около 3х лет.
Что примечательно, так это снимки пациентки. Давайте их посмотрим.
По МРТ невооруженным взглядом видно выраженное, точнее сказать ВЫРАЖЕННЕЙШЕЕ воспаление в области вертела
А на рентгене мы видим сколиоз и кальцификацию вследствие длительного воспаления области вертела и сухожилий. Причем тазобедренные суставы в весьма неплохом состоянии.
Роман Эдуардович выполнил пациентке блокаду под УЗИ навигацией с бетаметазоном и лидокаином. Перенесла хорошо. Через 4 дня боль стихла на 30-40 процентов. Для такого массивного поражения это хороший результат. Затем выполнили несколько сеансов ударно-волновой терапии в сочетании высокоинтенсивной лазерной стимуляцией. Боль стихла еще на 30-40 процентов.
Сейчас нужно провести коррекцию плоскостопия стельками и подобрать упражнения. Для дальнейшего лечения передадим пациентку реабилитологам. Прогноз в целом благоприятный.
Если бы пациентке 3 года назад поставили правильный диагноз и назначили правильное лечение, она не потеряла бы качества жизни настолько, что сейчас с трудом перемещается. Могла бы спокойно возделывать свой огород, который любит и играть с внуками по мере возможностей.
Почему болевой синдром в тазобедренном суставе проявляется именно ночью
Тазобедренный сустав является самым крупным суставом в нашем организме. И если вы заметили, что он дает о себе знать преимущественно в ночное время, непременно обращайтесь к врачу за консультацию. Причин ночных болей может быть несколько, поэтому лучше не затягивать с лечением.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Не стоит думать, что на ночные боли жалуются только люди пожилого возраста. Этот симптом распространен и среди молодежи, и среди людей среднего возраста. Также довольно часто на этот симптом жалуются беременные. В любом случае, нужно своевременно выяснить причину.
Основные причины болей в тазобедренном суставе по ночам
Чаще всего этот симптом проявляется при наличии различных заболеваний околосуставных тканей, мышц и связок. К таким заболеваниям относятся:
Также причиной может быть и механическое повреждение. Особенно опасны переломы и серьезные травмы тазобедренного сустава. В группе риска – люди пожилого возраста, так как им потребуется очень много времени, чтобы реабилитироваться после получения травм. При отсутствии лечения человек практически не может двигаться и, как следствие, появляются пролежни.
Виды ночных болей в тазобедренном суставе
Болевой синдром может быть острым, ноющим или хроническим. Как правило, острая боль появляется внезапно, длится в течение нескольких часов, затем утихает. Но через некоторое время боль снова появляется.
Основной особенностью проявления острого болевого синдрома по ночам является тот факт, что человек всегда может точно сказать, где именно появляется боль. В таком случае диагностирование не составит труда, и недуг полностью поддается лечению.
С ноющими ночными болями намного сложнее. Здесь болевой синдром не проявляется резко и доставляет больше дискомфорта человеку. Больной не может сказать, где конкретно болит, так как боль проявляется по всей нижней конечности.
Боль может нарастать постепенно, иногда даже месяцами. В данном случае требуется более длительная комплексная терапия, состоящая из множества лекарственных препаратов и других методов лечения.
Хронические ночные боли могут продолжаться в течение нескольких лет. Боли не усиливаются и не уменьшаются, но при этом не доставляют проблем человеку, и он может жить полноценной жизнью, как и ранее. Но именно такие боли приводят к развитию более серьезных заболеваний.
Бурсит как одна из популярных причин ночных болей
Бурситом принято считать воспаление синовиальной оболочки сустава. Развивается постепенно. Начинается все с незначительных ночных болей, которые впоследствии появляются и при ходьбе, и даже в лежачем положении. Затем пораженный участок начинает краснеть, и появляются отеки. Иногда наблюдается повышение температуры.
Сустав существенно увеличивается в размере, потому что внутри скапливается большое количество жидкости.
Бурсит можно отнести к хроническим заболеваниям, но иногда бывают и рецидивные случаи. Лечение заключается, прежде всего, в том, что откачивают скопленную жидкость и промывают полость антисептическим раствором. После промывания вводится антибиотик при необходимости.
Чтобы утихомирить болевой синдром, человек принимает нестероидные противовоспалительные препараты. Также следует загипсовать ногу, чтобы она находилась в полном покое. Операцию проводят, если консервативная терапия оказалась бессильной.
Остеохондроз
После сорока лет почти каждый второй пациент жалуется на боли в поясничном отделе. Болевой синдром проявляется не только в области поясницы, но и в ногах и тазобедренном суставе.
В первую очередь, остеохондроз поражает позвонки, нервы и сосуды. Спазмированные мышцы начинают сдавливать сосуды. Человек начинает испытывать боль во время сгибания или разгибания, он не может резко поворачиваться. Больному становится трудно ходить, боли появляются и в области коленей. Иными словами, человеку становится все труднее и труднее передвигаться.
Лечением остеохондроза занимается невропатолог. При начальной стадии эффективна консервативная терапия. Врач назначает массаж позвоночника, физиолечение и различные препараты.
Чтобы укрепить хрящевые ткани, на протяжении шести месяцев нужно принимать хондропротекторы, которые назначил врач. Если болезнь начинает прогрессировать и обостряться, поможет лечебная физкультура, корсет. Также отличных результатов можно добиться, занимаясь плаванием.
Артрит
Еще одна причина появления ночных болей – артрит. Артритом называют воспаление суставов. Боль появляется в ногах. Может протекать в течение длительного времени и зачастую плавно приобретает хронический характер. К появлению артрита приводит распространение микробов по суставу. Микробы попадают в кровь или в лимфу, или после полученных травм.
Также причиной артрита может быть нарушение иммунологической системы. Этот приводит к тому, что организм разрушает собственные же клетки. В группе риска абсолютно все – независимо от пола и возраста.
Основной симптом, сопровождающий артрит, это боль. Человек ощущает боль не только в течение дня, но и ночью. Ему становится трудно передвигаться, наблюдается повышение температуры тела, а также на лицо другие признаки воспаления.
В большинстве случаев исход зависит и от своевременного обращения к врачу, и от назначенного лечения.
Следующие виды артритов также можно отнести к причинам ночных болей в тазобедренном суставе:
Тянущая боль в бедре, ягодице или паху
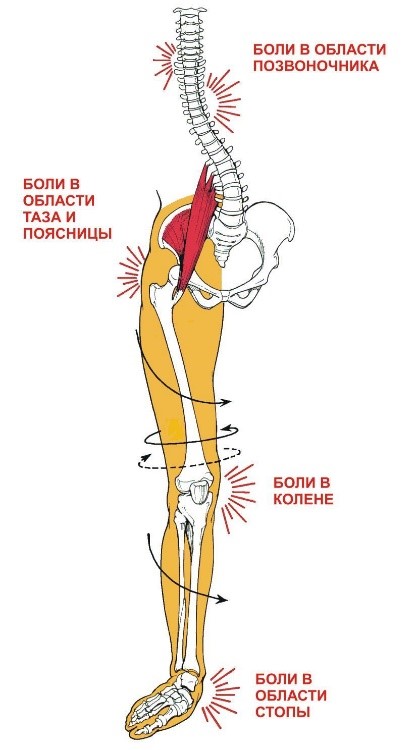
Тянущая боль в бедре, ягодице или паху – частый симптом, заставляющий людей незамедлительно искать лечение у врачей разных специальностей. Большинство людей хотя бы раз в жизни отмечали у себя подобные жалобы. Самостоятельный прием лекарственных препаратов, нанесение обезболивающих мазей, прогревание могут усугубить развитие и проявление болевых ощущений без точно поставленного диагноза.
Постараемся разобраться в причинах возникновения, возможных заболеваниях, связанных с проявлением подобных симптомов, а также методах диагностики и лечения.
Основные причины тянущей боли в бедре, ягодице или паху
Поиск исходной точки такой жалобы нередко вызывает сложности в дифференциальной диагностике, поскольку причины появления неприятных ощущений в указанных областях могут быть следствием ряда патологических состояний опорно-двигательного аппарата человека. Существуют бытовые причины ( образ жизни, позы в работе), острые заболевания (травмы, обострения хронических состояний), функциональный отклонения в работе мышечного корсета.
Среди провокаторов данного болевого синдрома следует выделить:
— чрезмерные физические нагрузки, связанные с трудовой деятельностью
— проблемы с избыточным весом;
— период вынашивания ребенка.
Состояния и заболевания костно-мышечной системы, симптомом которых может быть тянущая боль в нижней конечности.
Дегенеративно-дистрофические процессы в позвоночнике часто становятся главной причиной появления болей в бедре, ягодице. Связано это с патологическим каскадом изменений в состоянии межпозвонковых дисков, межпозвонковых суставов связочно-мышечного корсета. При прогрессировании межпозвоночной протрузии или грыжи может возникнуть сдаление и раздражение нервов, вследствие чего появляются болевые симптомы. В зависимости от уровня этого влияния будет меняться и локализации проблемы.
Среди поражения тазобедренных суставов на первое место нужно выделить коксартроз. Распространенность этой патологии, по данным научной литературы, достигает 18% в группе заболеваний опорно-двигательного аппарата. Клинические проявления коксартроза, а именно ограничение подвижности в суставе, щажение ноги при ходьбе, болезненность при прощупывании мягких тканей, мышечный спазм могут обуславливать боли как в спине, так и в области бедра. Вторым поражением
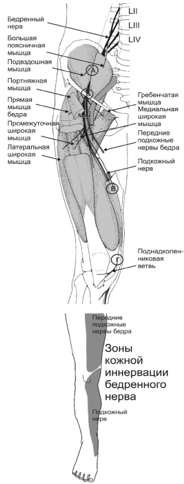
Бедренная невропатия относится к достаточно частым мононевропатиям нижних конечностей. Существует несколько участков, в которых анатомотопографические особенности бедренного нерва предрасполагают его к повышенному риску компрессии или травматизации — в области подвздошно-поясничной мышцы, под паховой связкой, в области канала Гюнтера и при выходе из него. У зависимости от уровня поражения клинические проявления бедренной невропатии существенно варьируют.
Любые травматические воздействия на мышечные структуры нижней конечности дают спектр болевых симптомов. Ушибы, растяжения и перенапряжение мышечно-связочного аппарата, последствия переломов бедренной кости следует рассматривать как возможную причину боли. Даже отдаленные проявления часто являются следствием травм.
Это воспаление верхней точки бедренной кости, называемой трохантером, к которому прикрепляются сухожилия и мышечные волокна. Учитывая воспалительный характер тронхатерита, это заболевание часто принимают за артроз. Для этого состояния характерны боль при вертикализации, движении. Чаще затрагивается передне-боковая поверхность бедер. В отличие от коксартроза, движение в суставе обьективно не ограничивается.
Мышечно-связочные нарушение также являются одним из факторов болей в области бедра, ягодиц. Наиболее ярко подобную патологию отражают миофасциальные болевые синдромы, характеризующиеся развитием мышечной дисфункции и образованием локальных болезненных уплотнений в мышечной ткани. Самыми частыми из таковых синдромов выделяют синдром грушевидной мышцы и синдром Подвздошно-большеберцового тракта.
Синдром грушевидной мышцы – это состояние, которому особенно присущи боль в ягодице и/или бедре. В некоторых статьях этот синдром определяется как периферический неврит ветвей седалищного нерва, вызванный нефизиологичным перенапряжением грушевидной мышцы.. У женщин СГМ диагностируют чаще, чем у мужчин (соотношение составляет 6:1)
Прослеживая прямую мышечно-фасциальную взаимосвязь дистальных и проксимальных отделов нижней конечности, нужно учитывать патологические изменения в голеностопных суставах и стопах. Регулярные физические перегрузки, а также деформация анатомическую структуру стоп дают восходящие причины развития болевых симптомов в верхних отделах ног, в области тазобедренного сустава, связок и мышц. Научно доказанная миофасциальная кинематическая цепь с высокой частотой приводит к развитию боли в области ранее упомянутых регионов. Однако, не всегда такая клиническая картина имеет под собой органические поражения в суставах, мышцах или костно-связочных элементах. Локализация болевых ощущений может меняться в зависимости от нарушения в той или иной биомеханической двигательной цепочки.
Заболевания и патологические состояния несвязанные в поражением опорно-двигательного аппарата и способные вызвать подобную боль
— Заболевания неврологического спектра ( острые нарушения мозгового кровообращения, вызывающие двигательные и чувствительные нарушения в нижних конечностях; нервно-мышечные генетически обусловленные заболевания)
— Заболевания инфекционной или паразитарной природы, сопровождающиеся лихорадкой, выраженной интоксикацией, поражением сосудистые оболочки головного и спинного мозга ( бактериальные или вирусные инфекции, клещевой энцефалит, боррелиоз, ботулизм, трихинеллез)
— Поражение сосудистого и лимфатического русла тазовой области и нижних конечностей ( варикозное расширение вен, атеросклеротические изменения в стенках сосудов, лимфостаз)
— Состояния, характеризующиеся дефицитом витаминов и микроэлементов
— Доброкачественные и злокачественные новообразования в тканях мышц и соединительных тканях (рабдомиосаркомы, лейомиосаркомы,
— Побочные действия лекарственных препаратов (глюкокортикостероиды, гиполипидемические лекарственные препараты)
— Эндокринологические заболевания ( сахарный диабет)
— Физиологические болевые симптомы во время беременности на фоне постуральной перестройки вертикальной оси тела
— Синдром Экомба (синдром беспокойных ног)
Диагностика
Постановка правильного диагноза – залог эффективного и качественного лечения. Поэтому существует определенный алгоритм обследования, обьем которого може определить врач. Диагностический путь пациента строится из следующих шагов:
1.Консультативный осмотр и сбор анамнеза.
2.Мануально-мышечное тестирование, оценка двигательных стереотипов, выявление нарушений биомеханической цепи опорно-двигательного аппарата.
3.Выполнение пациентом специфических тестов и проб
4.Прохождение дополнительных лабораторных и инструментальных методов исследования: общий и биохимический анализ крови, лабораторные анализы на специфические маркеры, рентгенография, УЗИ, Электронейромиография, МРТ, МСКТ.
Такой объём диагностики позволяет точно определить патологию и причину, вызвавшую болевые ощущения, поскольку боль в области бедра, ягодицы, паха может иметь разные этиологические факторы. Грамотно построенная диагностическая стратегия позволяется врачу в короткие сроки назначение необходимый спектр лечебных мероприятий.
Лечение
Любой физический дискомфорт, изменяющий качество жизни и движения, будет заставлять человека искать пути решения и избавления от недуга. Часто отсутствие клинического мышления и доверие средствам массовой информации несут негативный отпечаток на развитии и прогрессировании болевого синдрома. Длительный отказ от посещения врача, самостоятельное назначение лекарственных препаратов и проведение разного рода процедур могут привести к хронизации и затруднению в консервативном лечении, обращению к радикальным, хирургическим методам лечения с последующей утратой функций и ограничений.
В медицинском центре «Свобода движения» опытная команда квалифицированных врачей помогут точно диагностировать и создать индивидуальный комплекс лечебных процедур для достижений выздоровления. Этапность приема врачей позволяет обеспечить пациенту плавность и мягкость воздействия терапевтических инструментов.
1 этап – это первичный прием и диагностика.
2 этап – лечение.
После выставления окончательного диагноза формируется план лечения, который может включать в себя процедуры:
-медикаментозной терапии ( лечебные внутрисуставные и околопозвоночные инъекции, PRP-терапия, ACF-терапия, капельницы)
3 этап – стабилизация результата
После достижения стойкого улучшения ранее нарушенной функции, снижения болевого синдрома пациент переходит к фазе стабилизации. Основой такого закрепления результат является комплекс средств лечебной физической культуры (ЛФК). Цели ЛФК укрепить мышечный корсет, улучшить баланс и координацию движений, увеличить объём движений в суставах, развить гибкость и эластичность мышечно-связочного аппарата.
Возвращаясь к возможным провокаторам болевого синдрома, в частности боли в области ягодицы, бедра или паху, пациенту четко и доступно объясняется необходимость формирования здоровых привычек и оптимального образа жизни:
— организация удобного рабочего места
— гигиена положения в ночные часы
— здоровое сбалансированное питание
— поддерживающие результат лечения процедуры
— выполнения домашнего индивидуального комплекса упражнений.