тотальный колоноптоз 2 степени что это такое
Опущение кишечника (колоноптоз)
В тибетской медицине такой проблеме как опущение органов уделяется значительно больше внимания, нежели в аллопатической (официальной) медицине. Связано это с тем, что западные диагностические методики не способны выявить опущение на ранних стадиях, этот диагноз ставится преимущественно в запущенных случаях, когда не заметить опущение уже невозможно. Кроме того, в арсенале аллопатов нет эффективных способов борьбы с опущением внутренних органов. А между тем, именно этой патологией обусловлены многие хронические заболевания.
Нарушение нормального расположения кишечника меняет активность кровотока: опустившийся орган создает непривычное давление на мочевой пузырь, яичники и матку у женщин, простату у мужчин. В результате постоянного аномального прессинга связки спазмируются, некоторые сосуды оказываются пережаты, возникают застойные явления.
Колоноптоз может вызывать следующие проблемы:
· варикозное расширения вен
· трудности с вынашиванием ребенка
· аденому предстательной железы
· расстройство месячного цикла у женщин
· поллакиурию и другие патологии
Симптомы колоноптоза
Врачи тибетской медицины считают, что нижеописанные симптомы свидетельствуют об опущении кишечника:
· ноющая боль в области малого таза, внизу живота
· у людей, чья природная «доша» «слизь» может присутствовать отечность лица, ног, хронический или аллергический ринит
· у больных с природной «доша» «желчь» часть проявляется изжога, повышение артериального давления, нестабильный стул, нарастает раздражительность
· у худощавых беспокойных астеников с природной «доша» «ветер» наблюдаются боли в районе желудка, особенно после стрессовых ситуаций, регулярные запоры, отрыжка, геморрой и варикоз
Причины опущения органов малого таза, как их рассматривает тибетская медицина
Наиболее часто колоноптоз появляется у пожилых людей: мышечный тонус и сила связок с течением жизни ослабевают, и все внутренние органы немного проседают вниз. Однако даже незначительное, на несколько сантиметров, изменение анатомически правильного положения органа в любом направлении может серьезно ухудшить функционирование желудочно-кишечного тракта и мочеполовой системы.
Среди других причин птоза кишечника в тибетской медицине издавна выделяли:
· искривление позвоночника, кифоз, когда кишечник вынужден почти вплотную прилегать к задней части туловища
· слишком резкий сброс веса
· опущение желудка. Нередко бывает, что опустившийся желудок давит на кишечник, вызывая и его птоз. Подобные сочетающиеся патологии еще больше опасны своими осложнениями
· чрезмерные физические нагрузки. Не случайно еще сто лет назад птоз органов называли «надсадой»
· низкая стрессоустойчивость. Негативные эмоции (тревожность, агрессия, страх, уныние, печаль и другие) способны нарушить энергетическое равновесие в организме и спровоцировать развитие множества болезней
· врожденная предрасположенность. У некоторых людей мышцы и связки, необходимые для поддерживания внутренних органов, очень слабы от рождения, и любая провоцирующая ситуация, будь то голодание, стресс или поднятие слишком тяжелого предмета, может вызвать опущение кишечника
Опущение кишечника. Как проходит лечение в клинике тибетской медицины «Наран»?
Благодаря древним медицинским знаниям, которые на Востоке передаются от учителя ученику, тибетские лекари умеют излечивать колоноптоз и возвращать толстый кишечник в правильное положение. При этом не потребуется ни медикаментов в привычном западным людям значении этого слова, ни хирургического вмешательства.
Для восстановления правильного расположения кишечника обычно применяют комплекс следующих процедур, длительность и количество сеансов которых назначается строго индивидуально, в зависимости от течения болезни и особенностей самого пациента:
· Иглотерапия способствует общему оздоровлению организма, настраивает его на самовосстановление, укрепляет мышечный тонус
·Точечный энергетический массаж воздействует на биологически активные точки, способствует укреплению мышечно-связочного аппарата, гармонизирует энергетические конституции. Для того, ч тобы вернуть гладкой мускулатуре здоровый тонус, специалист использует особые движения, основное внимание направляется на живот и паховую область
· рогревание полынными сигарами стимулирует кровоток и снимает спазмы
· Вакуум-терапия в области пупка активизирует питание тканей, прохождение нервных импульсов, оживляет моторную функцию кишечника
· Стоун-терапия, литотерапия (прогревание горячими полудрагоценными минералами и байкальскими камнями) благотворно влияет на сердечно-сосудистую систему, артериальное давление, снимает мышечные спазмы, восстанавливает сон, активизирует внутренние резервы организма, нормализует обменные процессы и тонус, повышает иммунитет человека
· Фитотерапия способствуют восстановлению активной перистальтики, выводу шлаков и токсинов, накопившихся за время «застоя», оказывают седативное действие на нервную систему. В состав тибетских препаратов входят э кологически чистые травы, мельчайшие элементы минералов, драгоценных камней и т. д.
Важное условие, которое всегда соблюдают врачи тибетской медицины – это комплексный подход. Сама по себе отдельная процедура не будет слишком действенной, но сочетание проведенных курсом различных методов, взаимодополняющих и усиливающих эффективность друг друга, с переходом на правильное питание и разумный образ жизни способно творить чудеса. Врачи клиники «Наран» успешно борются даже с теми болезнями, которые на Западе считают неизлечимыми.
Колоноптоз кишечника: определение, симптомы, лечение и прогноз
Последнее обновление: 2 февраля 2020
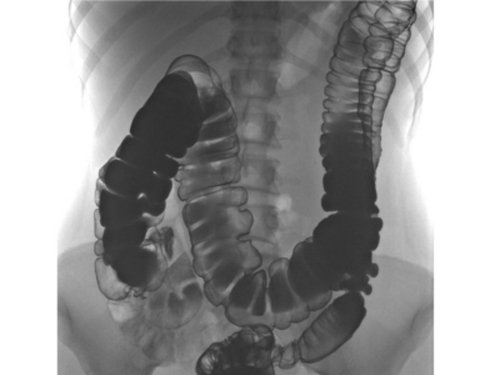
Колоноптоз – это опущение ободочной кишки. Ободочная кишка прикреплена к задней стенке брюшной полости при помощи связок, при ослаблении которых или частичном разрыве она провисает. Нарушение нормальной пространственной ориентации изменяет работу кишечника, его моторику и вызывает симптомы частичной непроходимости и каловую интоксикацию.
Классификация
Состояние дифференцируют с долихомегаколоном, когда провисает кишка избыточной длины. При птозе длина кишечника и его частей нормальная, физиологическая, нарушено только положение в брюшной полости.
Причины
У одного человека может обнаруживаться несколько причин одновременно.
Симптомы
Проявления колоноптоза можно весьма условно подразделить на местные и общие.
Местные признаки
Это все симптомы, связанные с нарушением продвижения пищевого комка:
Вздутия и запоры ухудшают переваривание пищи, пациенты могут терять в весе из-за отказа от еды. Нередки сопутствующие воспаления пищеварительного канала.
Общие признаки
Это признаки каловой интоксикации из-за несвоевременного удаления продуктов распада, а также нарушения в других органах:
Диагностика
Основных методов диагностики два:
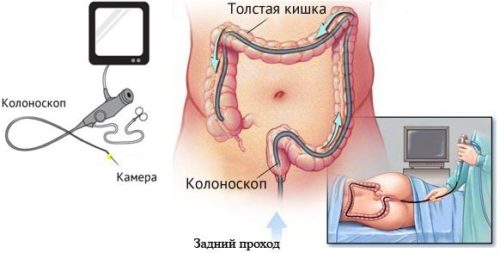
Лечение
Используются консервативные и оперативные методы, их сочетание определяет врач.
Консервативное лечение
Основная задача – восстановить моторику и нормализовать продвижение пищи, устранить вздутия и запоры. Для этого используется диета, медикаменты, бандаж, лечебная физкультура.
Энтероптоз (K63.4)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Общий спланхноптоз:
Этиология и патогенез
Этиология энтероптоза неизвестна. В настоящее время рассматриваются 3 основных теории:
1. Энтероптоз является следствием гипотрофии.
2. Энтероптоз является следствием слабости соединительной и мышечной ткани.
3. Энтероптоз является вариантом нормы.
Патофизиология
Чаще всего энтероптоз поражает наиболее подвижные в анатомическом плане части кишечника, например, ободочную кишку. Опускающаяся ободочная кишка приобретает U-образную форму, что затрудняет пассаж пищи и газов.
В вертикальном положении пациента, при выраженном энтероптозе пассаж может почти прекратиться, что вызывает клинику частичной кишечной непроходимости.
Гистологически энтероптоз представлен признаками катарального воспаления и/или атрофии стенки кишечника (в зависимости от стадии). Инфильтрация подслизистой и атрофия слизистой вследствие хронического воспаления сочетаются с гибелью подавляющего большинства ганглиев и деструктивными изменениями межмышечных нервных сплетений.
Эпидемиология
Возраст: преимущественно взрослый
Признак распространенности: Крайне редко
Соотношение полов(м/ж): 0.3
Истинная распространенность энтероптоза неизвестна.
Заболевание может протекать без клинической симптоматики или в субклинической форме, не требующей применения методов визуализации и, следовательно, не диагностируемой при жизни или диагностируемой случайно.
Пол. Большинство авторов сходятся во мнении о значительном преобладании лиц женского пола.
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Чаще всего энтероптоз протекает бессимптомно.
Дополнительные (редкие) симптомы (симптомы так называемой «эндогенной интоксикации»):
Обычно наблюдается опущение тех или иных отделов толстой кишки с различной клинической картиной:
1. Опущение слепой кишки наблюдается редко (15% от всех случаев энтероптоза). Сопровождается запорами, периодическим вздутием живота и ощущением полноты в правой подвздошной области. При чрезмерно подвижной слепой кишке в ней застаиваются фекальные массы, нередки приступы болей, напоминающие приступ аппендицита, иногда возникает кишечная непроходимость вследствие перегибов и перекручивания слепой кишки.
Диагностика
Диагностика энтероптоза основана почти исключительно на методах визуализации.
1. Обзорная рентгенография только в отдельных случаях может предположить диагноз энтероптоза, не разграничивая его признаки с кишечной непроходимостью.
3. Пассаж кишечника иногда определяют с помощью рентгеновского наблюдения за проглоченными маленькими металлическими кольцами (около 20 штук) или пассажем бария (энтерография).
6. УЗИ органов брюшной полости является обязательным исследованием в плане ассоциированной патологии.
Лабораторная диагностика
Дифференциальный диагноз
Энтероптоз дифференцируется со всеми заболеваниями, имеющими хроническую боль в животе, задержку стула и газов, интоксикацию, замедление пассажа по кишечнику.
Основными различиями являются:
— отсутствие симптомов раздражения брюшины;
— отсутствие каловых масс в прямой кишке при ректальном исследовании;
— хронический характер патологии;
— изменение интенсивности симптомов при ношении бандажа и в положении лёжа;
— отсутствие в кале и других исследуемых субстанциях каких-либо изменений также говорит в пользу энтероптоза.
Окончательная дифференциальная диагностика проводится с учетом данных колоноскопии и радиологического обследования.
Осложнения
Вопрос об осложнениях энтероптоза претерпевал значительные изменения по мере накопления данных.
Лечение
Единого мнения нет. Лечение энтероптоза зависит от стадии развития и, соответственно, клинических проявлений.
В тактике лечения борются два подхода:
1. Обязательная «стартовая» консервативная терапия, которая включает в себя:
— диета (клетчатка, жидкость, дробное питание);
— ношение бандажа;
— слабительные и средства, смягчающие стул (в редких случаях, по показаниям);
— лечебная физкультура (избегая бега, поднятия тяжестей и любых упражнений, повышающих внутрибрюшное давление).
Оперативное вмешательство производят в основном при различных осложнениях. Как плановый этап лечения, оперативное вмешательство не рекомендуется.
Приведенный ниже перечень лекарств предназначен для проведения оперативного вмешательства или подготовки к нему или послеоперационного ведения.
Тотальный колоноптоз 2 степени что это такое
Варианты аномалий кишечника в зависимости от клинических проявлений
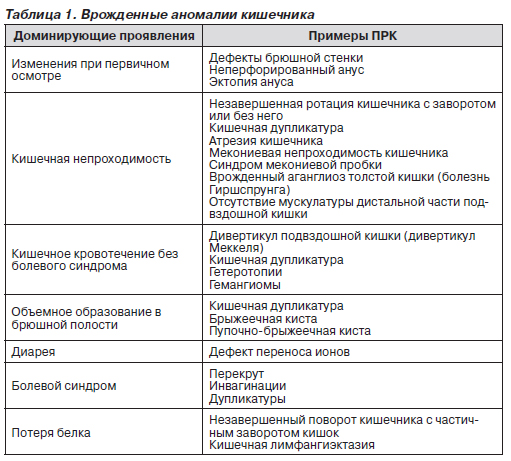
Проявления пороков развития кишечника (ПРК) могут быть различными. В зависимости от наиболее вероятных и ярких клинических проявлений ПРК разделяют на несколько групп: очевидные при первичном осмотре; проявляющиеся преимущественно кишечной непроходимостью; ПРК, при которых доминирующий симптом — кишечное кровотечение; ПРК, признаком которых является обнаружение объемного образования в брюшной полости; ПРК с преобладанием в клинике диареи; ПРК, протекающие с болями в животе; ПРК, главным симптомом которых является потеря белка с калом (табл. 1).
Симптомы непроходимости кишечника у новорожденных включают рвоту желчью, вздутие живота, неотхождение мекония и желтуху. Отхождение мекония не исключает наличия у новорожденного высокой кишечной непроходимости. Необходимо тщательно проанализировать возможные причины рвоты желчью у ребенка из-за возможности перемежающейся непроходимости, связанной с периодически возникающим и самостоятельно разрешающимся заворотом кишок. У пациентов с высокой кишечной непроходимостью возможно развитие негемолитической гипербилирубинемии со значительным преобладанием непрямого билирубина (это нехарактерно для дистальной кишечной непроходимости). Предполагают, что развитие желтухи обусловлено повышенной энтерогепатической циркуляцией билирубина и снижением активности глюкоронилтрансферазы.
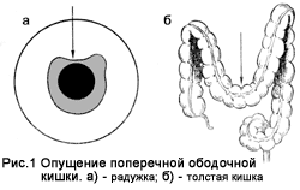
Обследование и лечение пациентов с очевидной кишечной непроходимостью должны проводиться одновременно. Для поддержания у младенца нормальной температуры и гомеостаза следует проводить интенсивную терапию. Аспирация желудочного содержимого помогает уменьшить метеоризм. Обзорная рентгенограмма брюшной полости в горизонтальном и вертикальном положении выявляет чаши Клойбера, кальцификаты в органах брюшной полости, мекониевые пробки. Рентген-исследование с контрастом помогает выявить место закупорки — в толстой или тонкой кишке — и оценить наличие, вариант и степень нарушения ротации кишечника (рис. 1).
При подозрении на возможную перфорацию кишечника вместо бария применяют водорастворимые контрасты. Гиперосмотическая клизма с контрастом может служить как диагностическим, так и терапевтическим средством у больных с мекониевой пробкой или мекониевой непроходимостью кишечника. Если исследование подтверждает нарушение ротации кишечника, то необходимо провести рентген-исследование с контрастированием per os для определения расположения связки Трейца.
Аномалии с доминированием других клинических проявлений представлены в табл. 1.
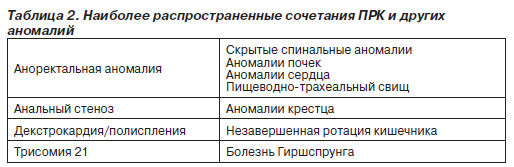
Важно учитывать, что многие ПРК сочетаются друг с другом и с другими аномалиями, т.е. при выявлении одной аномалии следует обследовать пациента для возможного обнаружения другой аномалии (табл. 2).
Варианты аномалий кишечника в зависимости от типа ПРК
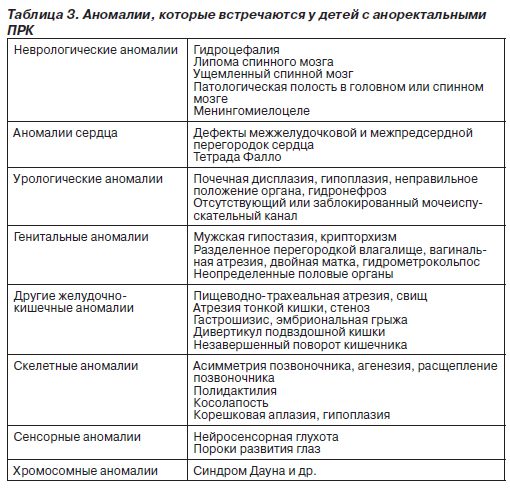
Дефекты брюшной стенки (эмбриональная грыжа и гастрошизис). Частота эмбриональной грыжи составляет около 2,5 случая на 10 тыс. новорожденных, а гастрошизиса — 1 случай на 10 тыс. новорожденных в целом, но может достигать 7 и более случаев на 10 тыс. новорожденных у матерей моложе 20 лет.
Эмбриональная грыжа представляет собой выпячивание органов брюшной полости, иногда и печени, в месте прикрепления пуповины. Как правило, размер дефекта брюшной стенки не превышает 4 см (рис. 2). Органы брюшной полости не изменены, они заключены в мембранозный мешок, к которому прикреплена пуповина. В некоторых случаях имеются только рудименты мешка. У 75 % новорожденных с эмбриональной грыжей наблюдаются внекишечные врожденные дефекты, чаще всего трисомия 13 или 18, а также синдром Beckwith — Wiedemann (синдром пуповинной грыжи — макроглоссии — гигантизма).
Гастрошизис является следствием горизонтального (поперечного) дефекта брюшной стенки в области пупка. Кишечник, не защищенный мембранозным мешком или его рудиментом, имеет аномалии, причем его поверхность матовая, а стенка утолщена из-за воздействия амниотической жидкости (рис. 2). Другие органы брюшной полости, забрюшинного пространства и таза, в том числе мочевой пузырь, почки, яичники, матка, могут находиться среди петель эвентированного кишечника. Пуповина прикреплена нормально. Приблизительно в четверти случаев у пациентов с гастрошизисом имелись другие врожденные дефекты, включая агенезию желчного пузыря и почек.
Хирургическое устранение этих дефектов проводят в первый же день жизни. Для того чтобы определить, сможет ли брюшная полость вместить выпячивающиеся внутренние органы, необходимы тщательная клиническая оценка и практический опыт. Одноразовое закрытие раны осуществляют в половине случаев, во второй половине необходимо постепенное восстановление нормальной топографии органов брюшной полости. Во время и после оперативного лечения возможно развитие некротического энтероколита, перфорации кишечника или его некроза, а также осложнений, связанных с продолжительным парентеральным питанием.
Аномалии ротации и фиксации. Между шестой и десятой неделями беременности кишечник выпячивается в пуповину и поворачивается, возвращаясь в брюшную полость и устойчиво фиксируя основание брыжейки. Частота аномалий ротации составляет около 1 %, у новорожденных мужского пола встречается в 2 раза чаще. Выделяют 3 механизма в патогенезе нарушений ротации кишечника: нарушения внутриутробного поворота кишечника, развития и фиксации отдельных сегментов кишки. Наиболее выражены аномалии положения кишки при полном обратном расположении органов брюшной полости, когда желудок, нисходящая и сигмовидная кишка, селезенка находятся справа, а слепая, восходящая кишка и печень — слева. При частичном верхнем обратном расположении органов брюшной полости аномалия ограничивается ненормальным поворотом желудка и двенадцатиперстной кишки, а при нижнем варианте аномалии наблюдается обратное расположение тонкой и толстой кишки. Обратное расположение органов брюшной полости (полное или частичное) входит в триаду Kartagener (бронхоэктазы — хронический синусит с полипами носовых ходов — обратное расположение органов брюшной полости).
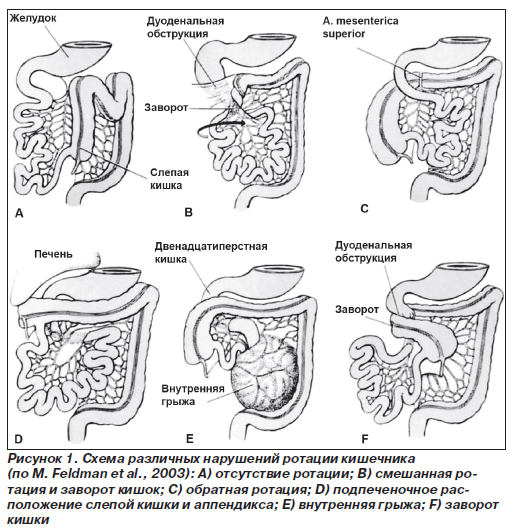
Аномалии ротации и фиксации кишечника заключаются в отсутствии ротации, ее незавершенности, обратной ротации и неправильном прикреплении брыжейки (рис. 1).
Отсутствие поворота (нонротация) обусловлено остановкой I стадии нормальной ротации кишечника в самом ее начале. Как следствие, кишечник «подвешен» на узкой дорсальной брыжейке, которая является общей для тонкой и толстой кишки; тонкая кишка лежит справа, а толстая кишка — слева в брюшной полости (рис. 1). Несмотря на отсутствие связок, препятствующих прохождению содержимого, кишечник может перекручиваться вдоль своей продольной оси. В связи с этим возможны завороты кишечника, причем точкой вращения всегда является корень брыжейки с верхней брыжеечной артерией и веной. Заворот обычно охватывает всю тонкую кишку, слепую кишку и начальную часть восходящей кишки. Нонротация встречается с частотой в 0,2 %. Левостороннее положение слепой кишки вызывает большие сложности в диагностике острого аппендицита. Дефект зачастую сопровождается другими аномалиями, например эмбриональной грыжей, гастрошизисом, дуоденальной атрезией и/или стенозом, дивертикулом подвздошной кишки, билиарной атрезией, кольцевидной поджелудочной железой и неперфорированным анусом. Отсутствие вращения пупочной петли наблюдается только в сочетании с врожденной пупочной грыжей.
Остановка ротации кишечника на II стадии (мальротация) проявляется тремя изменениями. Слепая кишка поворачивается и фиксируется, но двенадцатиперстная кишка этого не делает, что ведет к ее ущемлению связками (пучки Ледда) (рис. 1). Менее распространен случай, когда слепая и двенадцатиперстная кишка поворачиваются в противоположных направлениях, вызывая блокаду толстой кишки вследствие компрессии извне верхними брыжеечными сосудами (рис. 1), или же дуоденальная петля поворачивается в обратном направлении при нормальной ротации слепой кишки, заключая тем самым тонкую кишку в ее брыжейку с формированием внутренней грыжи (рис. 1).
При нарушениях III стадии ротации кишечника дуоденальная петля поворачивается в правильном направлении и фиксируется, но этого не происходит со слепой кишкой, что приводит к отсутствию надежной фиксации слепой и восходящей кишки. Слепая кишка слабо зафиксирована и расположена высоко в правом верхнем квадранте с дефектными связками или без них (рис. 1). Высокое положение слепой кишки (Coecum altum congenitum) создает большие трудности в диагностике и лечении аппендицита. При таком расположении слепой кишки она также является подвижной, при этом формируется синдром подвижной слепой кишки (Coecum mobile).
Общая брыжейка. Общая брыжейка обычно является следствием неполной ротации. Для нее характерно отсутствие соединений между восходящей частью брыжейки толстой кишки и задней брюшной стенкой. Восходящая кишка располагается вдоль задней стенки правой половины брюшной полости, не будучи прикрепленной к ней. Частично соединенная с брыжейкой толстой кишки слепая кишка и терминальный отдел подвздошной кишки могут свободно перемещаться в брюшной полости (А.И. Парфенов, 2002).
Избыточная подвижность кишечных сегментов в случае общей брыжейки благоприятствует заворотам тонкой и толстой кишки (илеоцекальный заворот). Эта форма аномалии фиксации является наиболее частой и встречается у 14 % детей грудного возраста.
Нарушения ротации нередко приводят к более или менее значительному сдавлению двенадцатиперстной кишки длинной ножкой брыжейки, что вызывает клиническую картину артериомезентериальной непроходимости или недостаточности.
Артериомезентериальная непроходимость может развиваться при нарушениях ротации, а также самостоятельно, если верхняя брыжеечная артерия ответвляется от аорты под чрезмерно острым углом и сдавливает двенадцатиперстную кишку в области нижней горизонтальной ее части (А.И. Парфенов, 2002).
Клиника. Клинические симптомы определяются тремя типами изменений кишки: сужением ее просвета (артериомезентериальной непроходимостью), заворотом кишечника, нарушением кровоснабжения кишки вследствие перекрута участка брыжейки. В типичных случаях клиника характеризуется острой, подострой или рецидивирующей кишечной непроходимостью. У 90 % пациентов с нарушениями ротации кишечника клинические проявления обнаруживаются в течение первых 2 месяцев жизни в виде симптомов кишечной непроходимости. У некоторых больных наблюдаются рвота желчью, выраженный метеоризм в сочетании с гипотонией, шоком и кровянистым стулом. У других больных клиника может быть менее выраженной и проявляться болями в животе, медленным увеличением массы тела, гипотрофией, диареей с синдромом мальабсорбции, запорами, раздражительностью, апатией, наличием свежей крови в испражнениях и периодической рвотой, отставанием в развитии. В редких случаях мальротация имеет место у нескольких членов семьи, что подтверждает наличие генетической предрасположенности. В легких случаях появление симптомов может задерживаться до второй, третьей или четвертой декады жизни.
Артериомезентериальная непроходимость может возникать остро, после обильной пищи. Возникает резкая боль в подложечной области, повторная рвота. Наблюдается асимметрия живота за счет выбухающего в подложечной области переполненного желудка. В отличие от острой кишечной непроходимости иного генеза при артериомезентериальной непроходимости состояние улучшается после принятия больным коленно-локтевого положения. В большинстве случаев отмечается быстрое прохождение желудочно-кишечного содержимого через дуоденоеюнальный изгиб с ликвидацией симптомов непроходимости.
Хронические формы артериомезентериальной непроходимости проявляются более или менее постоянными болями в эпигастральной области, уменьшающимися в коленно-локтевом положении (А.И. Парфенов, 2002).
Синдром подвижной слепой кишки характеризуется рецидивирующими болями в правой подвздошной области или внизу живота, зависящими от положения тела.
Причина появления этих симптомов кроется в нарушениях проходимости и кровоснабжения в илеоцекальной зоне вследствие эпизодических перекрутов восходящей толстой кишки. Анализ операционного и секционного материала позволяет в некоторых случаях выявлять признаки фиброзного периколита и неспецифического лимфаденита в удлиненной брыжейке этого отдела кишечника (А.И. Парфенов, 2002).
Диагностика синдрома подвижной слепой кишки представляет большие трудности. Больные могут в течение длительного времени безуспешно лечиться по поводу систематических болей в животе, ограничивающих трудоспособность. Между тем оперативное лечение приводит к выздоровлению.
Синдром Уилки (функциональная непроходимость дистальной трети двенадцатиперстной кишки, где она перекрещивается с верхней брыжеечной артерией) характеризуется интермиттирующей рвотой с примесью желчи, исхуданием, слабостью, вынуждающей больного соблюдать постельный режим; рвота прекращается и общее самочувствие улучшается, если больной лежит на спине. Рентгенологически наблюдается расширение желудка и проксимального отдела двенадцатиперстной кишки; резкая граница бария в начале дистальной трети двенадцатиперстной кишки, на месте, где последняя перекрещивается с верхней брыжеечной артерией (А.И. Парфенов, 2002).
Синдром Ледда — кишечная непроходимость, развивающаяся у больных с аномалиями ротации кишечника. Встречается преимущественно у детей. В клинической картине доминируют симптомы кишечной непроходимости (острой или рецидивирующей), которые вызываются заворотом тонкой кишки в сочетании с пережатием двенадцатиперстной кишки эмбриональными тяжами, идущими от париетальной брюшины сперва к слепой кишке и натягивающимися при завороте (А.И. Парфенов, 2002).
Диагностика. Диагноз нарушений ротации и фиксации кишечника устанавливается клинически и рентгенологически. Для диагностики артериомезентериальной непроходимости необходимо полипозиционное рентгенологическое исследование желудка, при котором выявляют расширение его, а также двенадцатиперстной кишки, задержку бария и его быстрое прохождение после принятия больным коленно-локтевого положения.
Лечение. Больные с острой кишечной непроходимостью нуждаются в интенсивной терапии и ургентном хирургическом вмешательстве. Если состояние больного позволяет, то для подтверждения предоперационного диагноза незавершенной ротации кишечника возможно проведение рентгенологического исследования. При оперативном лечении используют операцию Ледда. Для предупреждения рецидива заворота кишечника или перекручивания брыжейки производят фиксирование двенадцатиперстной и ободочной кишки к задней брюшной стенке.
В легких случаях артериомезентериальной непроходимости лечение может быть консервативным. Больному объясняют необходимость принятия пищи лежа на правом боку, а при появлении болей целесообразно принимать коленно-локтевое положение, спазмолитические средства. При выраженном болевом синдроме необходимо оперативное лечение (позадиободочная дуоденоеюностомия по Ледду; если такая операция невозможна, то накладывают впередиободочный дуоденоеюноанастомоз; рассечение связки Трейца обычно нецелесообразно).
Дупликатуры. Кишечная дупликатура является редким врожденным пороком с неясным патогенезом. Патологоанатомические исследования показали, что частота заболевания составляет 2 случая на 9000 детей. Дупликатуры представляют собой кистозные, трубчатые или дивертикулярные образования, расположенные на брыжеечной стороне кишки и, вероятно, появившиеся в результате нарушения формирования сосудов эмбрионального кишечника. Хотя дупликатуры чаще всего возникают в тощей и подвздошной кишке, они могут также появляться и в любом другом отделе кишечника. Полость дупликатуры обычно полностью отделена от полости нормальной кишки, но обе кишки имеют общую часть мышечной оболочки и сосудистой системы. Стенки дупликатур могут быть покрыты желудочной слизистой оболочкой различной степени эмбрионального созревания. Эта особенность позволяет выявить ряд нарушений методом радиоизотопной (меккелевой) сканограммы с помощью 99mTc.
Кишечные дупликатуры тонкой кишки, как правило, имеют клинические проявления (в отличие от дупликатур толстой кишки), которые появляются в первый год жизни в виде кишечной непроходимости и/или пальпируемого опухолевидного образования в брюшной полости. У взрослых больных могут наблюдаться аналогичные острые симптомы, а также кровотечения и малигнизация.
Диагностику проводят с помощью сонографии, сканирования или КТ брюшной полости.
Лечение включает хирургическую резекцию дупликатуры и прилегающего сегмента кишечника с наложением анастомоза «конец в конец».
Кишечная атрезия — полное врожденное прерывание просвета кишки, которое приводит к кишечной непроходимости. В тонкой кишке 50 % атрезий возникает в двенадцатиперстной кишке, 36 % — в тощей, 14 % — в подвздошной. Атрезии толстой кишки менее распространены и составляют не более 10 % от всех кишечных атрезий.
Лечение включает резекцию участка кишки с атрезией с наложением анастомоза «конец в конец».
Аноректальные пороки развития. Гетеротопии в кишечнике. Опухолевые и опухолевидные пороки развития кишечника
Аноректальные пороки развития
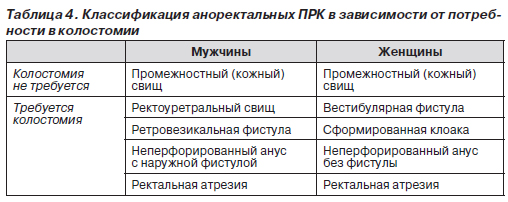
Эпидемиология и этиология. Аноректальные пороки развития сравнительно широко распространены, их частота составляет 1 случай на 2–5 тыс. новорожденных. Эти пороки чаще встречаются у младенцев мужского, чем женского пола. Почти в половине случаев пороки развития кишечника возникают как изолированные аномалии, у остальных больных они сопровождаются другими генетическими дефектами. Наиболее частые сочетания нарушений обозначают аббревиатурами VATER или VACTERL (сочетания вертебральных, анальных, кардиальных, трахеальных, пищеводных, почечных аномалий и аномалий конечностей). В табл. 3 приведены данные о других аномалиях, наблюдаемых у больных с аноректальными ПРК. Этиология этих пороков развития не выяснена. Случаи сахарного диабета и приема лекарств, в том числе талидомида, фенитоина и тридиона, более характерны для матерей младенцев с аноректальными пороками развития, чем для матерей младенцев без таких пороков.
Классификация. Аноректальные ПРК классифицируются в зависимости от расположения окончания кишечника относительно мышц-леваторов, образующих диафрагму таза. Считается, что младенцы, у которых окончание толстой кишки проходит через леваторы, имеют так называемый низкий дефект развития, как правило, устраняемый с помощью местного хирургического вмешательства с хорошим исходом. В случае же, когда окончание толстой кишки расположено внутри или над мышцами-леваторами (высокий дефект развития), то данный ПРК обычно распространяется на мочевые пути (у мальчиков) и половые органы (у девочек), что затрудняет устранение аномалии хирургическим путем. В этих случаях используют различные оперативные вмешательства в зависимости от пола ребенка (табл. 4).
Функционирование анального сфинктера после хирургического вмешательства сильно зависит от того, сохранена ли его иннервация. Сохранение иннервации обусловлено сопутствующими аномалиями крестцового отдела позвоночника, спинного мозга, аномалиями центральной нервной системы.
Диагностика и лечение. В большинстве случаев аноректальные ПРК выявляют при рождении во время тщательного осмотра промежности. В качестве дополнительных методов применяют ректоскопию и сонографию.
Главными методами лечения ребенка с неперфорированным анусом являются декомпрессия кишечника методом орогастральной или назогастральной аспирации. Дальнейший вариант хирургического лечения зависит от наличия других аномалий. Для их выявления применяют сонографию и контрастирование фистул с последующим суточным ожиданием для определения их топографии. Если не обнаружены анальное отверстие, промежностная мембрана или фистула, то тогда усилия следует направить на определение месторасположения прямой кишки и любой фистулы. Большое значение также имеет выявление аномалий позвоночника, спинного мозга, сердца, других аномалий пищеварительного тракта. После тщательного обследования решается вопрос о варианте хирургического вмешательства.
Гетеротопии — дизонтогенетические дистопии эпителия из других органов, которые являются следствием нарушения его дифференциации в эмбриональном периоде.
В тонкой кишке встречаются гетеротопии желудочного эпителия (особенно в дивертикуле Меккеля), ткани поджелудочной железы. В толстой кишке гетеротопии встречаются редко. Вследствие секреции желудочным эпителием соляной кислоты и пепсиногена в месте его гетеротопии могут развиваться пептические язвы с кровотечением. Возможна малигнизация гетеротопий.
При развитии пептических язв лечение консервативное — противоязвенное. При склонности к кровотечениям или подозрении на малигнизацию лечение хирургическое — резекция кишки. В случае гетеротопии ткани поджелудочной железы обычно проводят динамическое наблюдение и лишь в случае изъязвления желательно оперативное лечение.
Опухолевидные и опухолевые ПРК
Гамартия (в переводе с греч. — «недостаток», «погрешность») — аномалия развития, заключающаяся в неправильном соотношении тканей в анатомических структурах или в появлении остатков зародышевых образований, отсутствующих в норме в зрелом организме. Образующееся из такой ткани опухолевидное образование — гамартома — возникает в результате нарушения эмбрионального развития органов и тканей, состоит из тех же компонентов, что и орган, где оно находится, но отличается их неправильным расположением и степенью дифференцировки. Нередко наблюдается бластоматозное перерождение гамартом (А.И. Парфенов, 2002).
Гамартома бруннеровых желез — гиперплазия, полипоидная пролиферация или аденома бруннеровых желез. Такие гамартомы чаще всего располагаются в двенадцатиперстной кишке.
Различают полиповидные гемангиомы тонкой и толстой кишки, множественные флебэктазии (в том числе телеангиэктазии Ослера), кавернозные гемангиомы и генерализованный гемангиоматоз.
Гемангиомы кишечника встречаются редко. Они составляют 0,3 % от всех опухолей желудочно-кишечного тракта.
Различают полиповидные гемангиомы тонкой и толстой кишки, множественные флебэктазии (в том числе телеангиэктазии Ослера), кавернозные гемангиомы и генерализованный гемангиоматоз. Полиповидные гемангиомы тонкой и толстой кишки могут приводить к обструкции, инвагинации, кишечным кровотечениям и хронической анемии. Около 30 % всех ангиоматозных повреждений протекают бессимптомно.
При множественных флебэктазиях речь идет о многочисленных «опухолях» голубоватого цвета величиной от 0,1 до 0,5 см. Они располагаются чаще всего в слизистой или подслизистой оболочке и составляют 40–60 % всех интестинальных гемангиоматозных поражений (А.И. Парфенов, 2002).
Телеангиэктазии Ослера. Эта болезнь описана англо-американским терапевтом W. Osler. Она характеризуется наличием множественных наследственных телеангиэктазий кожи и слизистых оболочек.
Геморрагические телеангиэктазии наследуются по аутосомно-доминантному типу. Распространенность телеангиэктазий достигает 15,6 на 100 тыс. населения. Изменения в белковом синтезе нарушают рост кровеносных сосудов. В результате образуются артериовенозные соустья между небольшими сосудами, которые ведут к образованию телеангиэктазий.
Телеангиэктазии локализуются чаще на губах и слизистой носа, но также и в других органах, в частности в стенках тонкой и толстой кишок. У большинства пациентов телеангиэктазии не вызывают клинических симптомов, но у 13 % больных могут возникать серьезные желудочно-кишечные кровотечения (А.И. Парфенов, 2002).
При кавернозных гемангиомах следует различать диффузно-инфильтративную и полиповидную формы. Поверхность кавернозной гемангиомы окрашена в голубоватый цвет, имеет мягко-эластическую консистенцию. Полипозная форма, как правило, бывает представлена солитарной опухолью. Она составляет примерно 15 % от всех ангиоматозных поражений желудочно-кишечного тракта. Клиническая картина кавернозной гемангиомы кишечника характеризуется кровотечениями, кишечной непроходимостью или повторными инвагинациями. Диффузно-инфильтративные кавернозные гемангиомы локализуются преимущественно в слизистой оболочке и постепенно распространяются на все слои кишки. Кавернозные гемангиомы находятся одинаково часто в тощей и подвздошной кишке, реже — в двенадцатиперстной кишке. По мере разрастания опухоли возможно появление клинических симптомов, в первую очередь кровотечений, затем симптомов непроходимости (А.И. Парфенов, 2002).
При генерализованном гемангиоматозе речь идет о кавернозных или капиллярных гемангиоматозных поражениях, частота их составляет от 2 до 12 % от всех гемангиом. Этот тип гемангиом характеризуется тяжелыми внутренними кровотечениями.
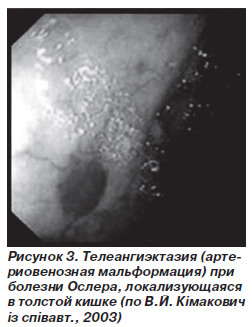
Красное пятно с нечеткими краями, которое бледнеет при надавливании, типично при болезни Ослера. Не следует проводить биопсию из-за риска кровотечения
Лечение главным образом хирургическое. При небольших флебэктазиях слизистой оболочки кишечника может применяться эндоскопическая электрокоагуляция опухоли.
Для остановки кровотечений из телеангиэктазий в желудочно-кишечном тракте применяют лазер, фармакологическую терапию эстроген-прогестероном.
Лимфангиоматозы кишечника — гамартоматозные полипообразные образования, которые большей частью распространяются вглубь стенки кишки.
Различают 3 формы лимфангиоматозных поражений кишечника (А.И. Парфенов, 2002):
1. Лимфангиомы.
2. Первичная интестинальная лимфангиэктазия.
3. Лимфоцисты.
Лимфангиомы встречаются исключительно редко, локализуются прежде всего в двенадцатиперстной кишке.
Первичная кишечная лимфангиэктазия (болезнь Вальдмана) — аномалия развития лимфатических сосудов в виде множественных кавернозных образований. Последние располагаются преимущественно в подслизистом слое. Лимфангиомы содержат густую лимфу с большим содержанием в ней лимфоцитов.
Лимфатические кисты — множественные кисты диаметром до 1 см в подслизистом слое стенки кишки или в брыжейке. В отличие от лимфангиэктазий они не содержат лимфоцитов и не сопровождаются потерей белка в просвет кишки.
Клиническая картина характеризуется более или менее выраженной энтеропатией с потерей белка, отеками. В толстой кишке лимфангиэктазии располагаются редко и обычно являются эндоскопической находкой. При распространенной форме наблюдается стойкая, выраженная гипопротеинемия, резистентная к терапии. Отеки могут спонтанно уменьшаться и нарастать. При обструктивных изменениях лимфатических сосудов они могут быть асимметричными, а в тяжелых случаях присоединяется асцит и гидроторакс, вплоть до анасарки. Вследствие дефицита белка дети отстают в развитии и росте, у взрослых развивается атрофия мышечной системы, ногтевые фаланги приобретают вид «барабанных палочек». Боли в животе беспокоят редко. Часто появляются судороги из-за недостатка кальция. Последний, соединяясь с жирами в просвете кишки, не всасывается. У 80 % больных наблюдается хроническая диарея со стеатореей (А.И. Парфенов, 2002).
Диагноз устанавливают на основании рентгенологического и эндоскопического исследования кишечника с гистологическим исследованием слизистой оболочки. При первичной лимфангиэктазии и лимфангиомах слизистая оболочка кишки отечна, складки ее резко утолщены, стенка кишки может быть ригидной, слизистая оболочка рыхлая, пестрого вида за счет белесых пятен 1–2 мм диаметром. При гистологическом исследовании ворсинки слизистой оболочки тонкой кишки расширены из-за нарушения оттока лимфы и отека.
Для более точной топической диагностики пораженного кишечного сегмента применяют радиоизотопные, электрофоретические и иммунологические исследования кишечного сока, полученного из разных отделов тонкой или толстой кишки.
Лечение в основном симптоматическое. Для устранения гипопротеинемии применяют длительное внутривенное вливание белковосодержащих растворов, в первую очередь альбумина и γ-глобулина. Лечение проводят курсами 2–3 раза в год по 1 месяцу. Всем больным показаны препараты кальция, железа. Диета должна содержать повышенное количество белка (до 130 г/сут). Длинноцепочечные тугоплавкие жиры по возможности заменяются легкоусвояемыми среднецепочечными триглицеридами. У пациентов с первичной лимфангиэктазией в случаях, резистентных к консервативному лечению, может быть обсужден вопрос о резекции наиболее пораженных петель кишки (А.И. Парфенов, 2002).