можно ли телефон в реанимацию при ковиде
Бельцкий независимый портал
Языки
Сообщить новость | Задать вопрос
Чтобы отправлять сообщения «СП», авторизуйтесь с помощью одного из сервисов
Войти через соцсеть
Калькулятор курса валют
«Как умирает больной с ковидом». Бельцкий врач описал, что в реанимации переживают тяжелобольные
«Как умирает больной с ковидом». Бельцкий врач описал, что в реанимации переживают тяжелобольные
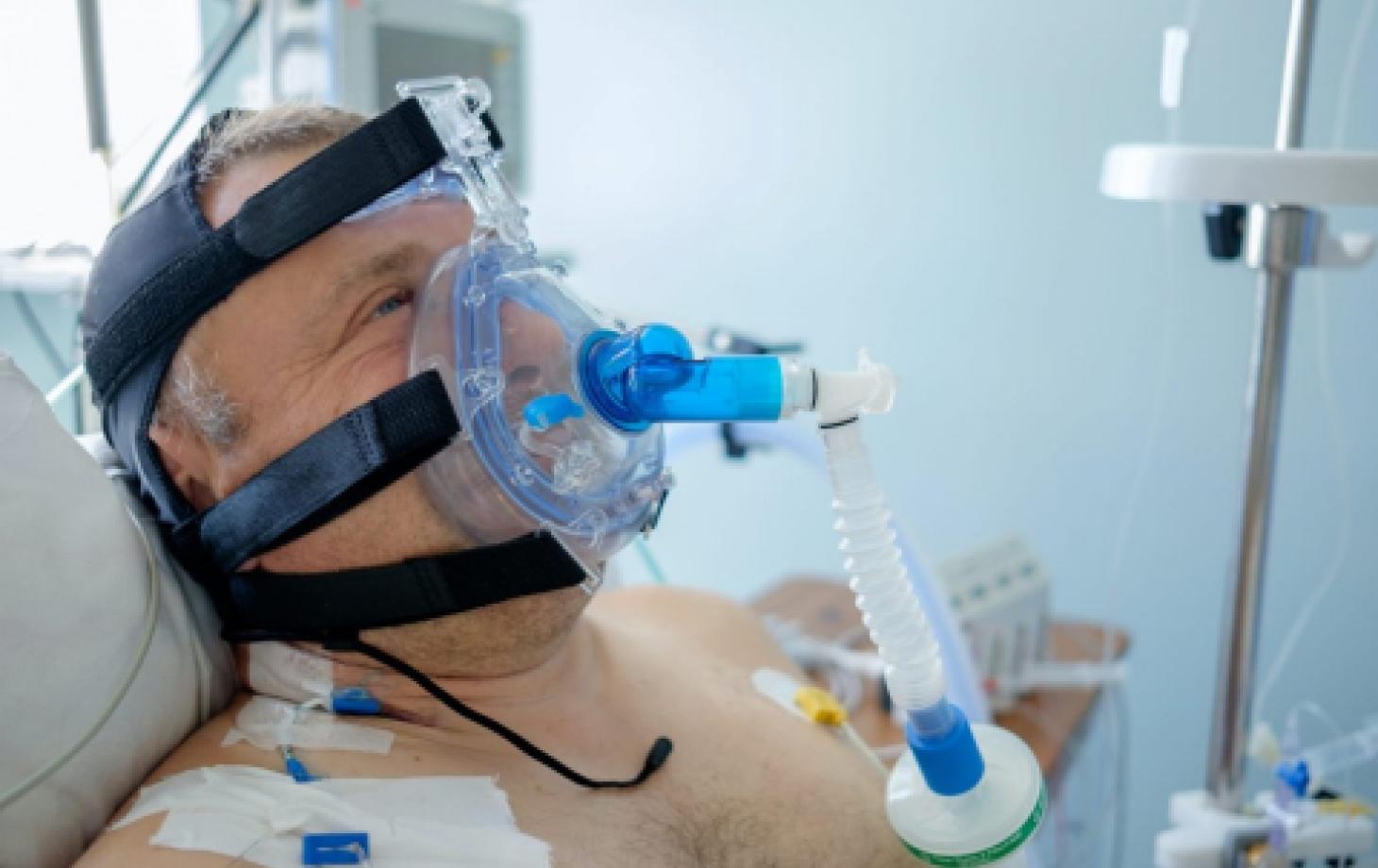
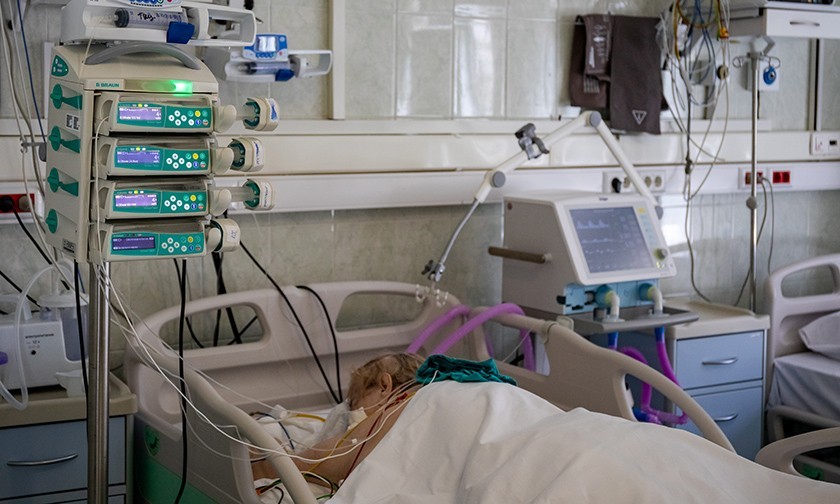
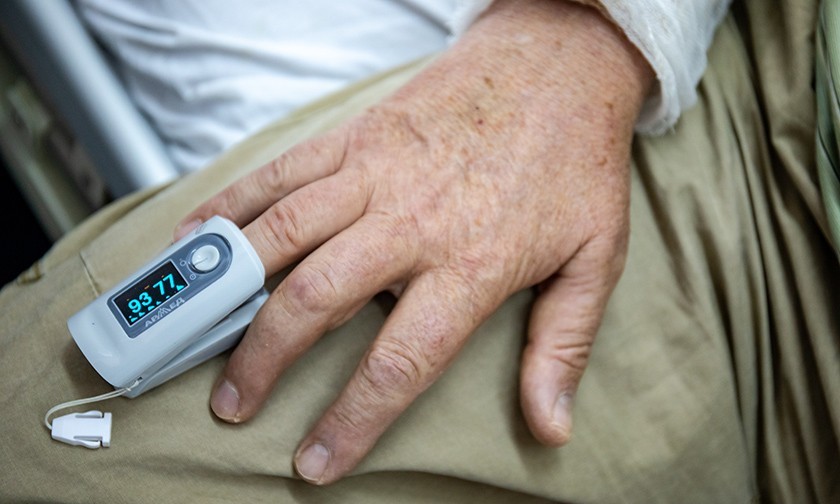
«Возьмите фен для сушки волос, включите его на максимальный режим, направьте его себе в лицо с расстояния 20 см и подышите. Вот так дышат пациенты с маской СРАР». Фото иллюстративное: wp.com
Бельцкий врач Дмитрий Дубинчак-Мулер, анестезиолог-реаниматолог отделения реанимации Бельцкой клинической больницы, на своей странице в соцсети описал, что происходит с больными коронавирусом, у которых заболевание протекает в тяжёлой и крайне тяжёлой формах. Приводим его текст полностью.
«Мне пришлось видеть десятки, а то и сотни смертей»
— Как умирает больной с ковидом.
К сожалению, в последние недели случаев заражения коронавирусной инфекцией становится все больше, мест в больницах становится все меньше, а отношение людей к пандемии становится все более пофигистическим.
За год работы с заражёнными пациентами в реанимации мне пришлось видеть десятки, а то и сотни смертей. К сожалению, нельзя провести «не верящих в ковид» туда, в самое пекло, где мои коллеги каждый день сражаются за жизни людей. Уверен, один день такой «экскурсии» заставил бы поверить в ковид даже самых заядлых скептиков. Но, увы, этого сделать нельзя из соображений этики и безопасности.
Тем не менее я могу поделиться информацией о том, что происходит с больными коронавирусом, у которых заболевание протекает в тяжёлой и крайне тяжёлой формах. Могу рассказать, как они вместе с врачами сражаются за свою жизнь и, к сожалению, не всегда побеждают в этом сражении. Может быть, после прочтения этой статьи некоторые пересмотрят свое отношение к ношению масок, социальной дистанции и «тяжёлым формам простуды» (именно так многие называют коронавирус).
«Не все попадают в реанимацию»
— Для начала: кто попадает в реанимацию? Не все, а точнее, далеко не все.
Первые симптомы, которые ощущает заболевший коронавирусом пациент — это сильнейшая слабость, боль во всем теле, иногда сухой кашель и повышение температуры до 37-40 градусов (у всех по-разному). При этом уже на 2-3 день с момента появления симптомов у человека может появиться одышка различной степени выраженности. Если одышка слабая, пациента помещают в обычное отделение и при необходимости дают ему кислородную маску, в результате чего дышать ему становится легче. Если одышка усиливается и переходит в тяжёлую форму, пациента переводят в реанимацию.
«Что такое одышка?»
— Что такое одышка? Встаньте прямо сейчас и сделайте 10 отжиманий, или пробегите лёгким бегом 100 метров, или быстро поднимитесь по лестнице на 4-5 этаж. Сейчас вы ощущаете лёгкую одышку.
Теперь пробегите с максимальной для вас скоростью 300 метров или поднимитесь бегом на 9 этаж. Теперь у вас тяжёлая одышка. Как ощущения? Вот так дышит больной, попадая в отделение ковидной реанимации. Происходит это из-за того, что на фоне коронавирусной инфекции поражаются лёгкие. Лёгочная ткань отекает, а сосуды, проходящие в лёгких, забиваются мелкими тромбами. В результате этого человек дышит, но кислород не попадает в его организм через пораженные лёгкие, то есть пациент начинает задыхаться.
И вот, задыхаясь, человек попадает на кровать в реанимации. Первое, что делают врачи, — переворачивают пациента на живот и надевают ему обычную кислородную маску. Не вдаваясь в подробности анатомии и физиологии, скажу, что в положении «лёжа на животе» кровоснабжение и вентиляция лёгких улучшаются, в результате чего сатурация (концентрация кислорода в крови) может повышаться, то есть человеку становится легче дышать. Но не всегда, не всем и не надолго.
«Больные плачут, но это единственный шанс на жизнь»
— Если через несколько минут/часов врач видит, что пациенту не становится легче, и он продолжает задыхаться, его переводят на маску CPAР (сипап). Что это такое? К лицу пациента прикладывается специальная маска, которая герметично прилегает к коже, закрывая нос и рот больного. Маска подключается к аппарату, который под давлением «вдувает» насыщенный кислородом воздух в лёгкие пациента. Пациент при этом все ещё находится в сознании и испытывает не самые приятные ощущения. Какие?
Находясь в автомобиле, движущемся со скоростью около 100 км/час, высуньте голову из окна лицом вперёд и попробуйте подышать. Или проще: возьмите фен для сушки волос, включите его на максимальный режим, направьте его себе в лицо с расстояния 20 см и подышите. Вот так дышат пациенты с маской СРАР.
Маска эта плотно привязывается к голове пациента, и ему приходится лежать с ней по несколько часов в день, но чаще — целыми днями, а иногда неделями. Все это время пациенты в сознании, и врачи объясняют им, что хоть это и тяжело, но им нужно стараться дышать через эту маску, так как это для них — единственный шанс на жизнь. Больные плачут, им тяжело, им больно, но они хотят жить и поэтому стараются. Стараются дышать, регулярно переворачиваются на живот, на один бок, потом на другой, выполняя все указания врачей. При этом они продолжают принимать огромное количество антибиотиков, спазмолитиков, гормонов и других лекарств, которые нужны для лечения пневмонии и других осложнений коронавирусной инфекции.
В таком состоянии больной может провести день, неделю и даже больше. Если повезет и организм будет отвечать на лечение, через определенное время лёгкие начнут восстанавливаться, маску СРАР снимут, и лечение продолжится дальше. Но так везёт не всем, далеко не всем.
Как подключают пациента к аппарату ИВЛ
— Очень часто даже в положении «на животе», даже с маской СРАР, даже при назначении лучших антибиотиков и других лекарств больному лучше не становится. Он продолжает задыхаться, при этом частота дыханий может доходить до 30 и более в минуту (попробуйте, каково это, делать вдох-выдох каждые 1,5–2 секунды). Не забывайте, что все это время (часы, дни) у пациента ощущения такие, как будто он только что взбежал по лестнице на 9 этаж за минуту. Он говорит врачу, что ему тяжело дышать, что он задыхается, что он боится умереть и что хочет жить.
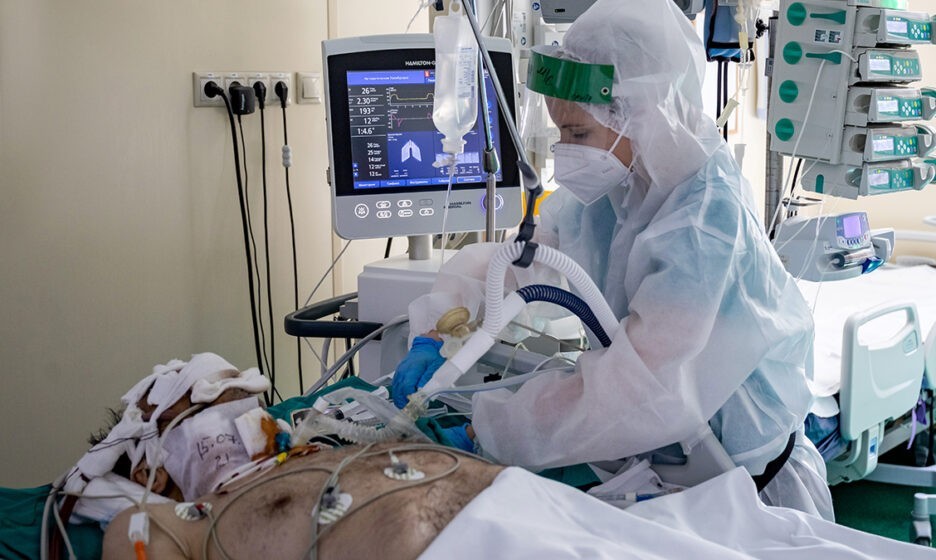
На данном этапе (а иногда и раньше) у врача не остаётся другого выбора, кроме как подключить пациента к аппарату ИВЛ (искусственной вентиляции лёгких).
Как это происходит? Больного вводят в состояние, подобное наркозу во время операции: он засыпает и перестает чувствовать боль и вообще что-либо. После этого ему в горло (в трахею) вводится пластиковая трубка, которая подключается к аппарату и через которую аппарат вентилирует лёгкие (то есть дышит за пациента).
Для медицинского персонала при этом начинается самый тяжёлый период: больного на ИВЛ по несколько раз в день переворачивают со спины на живот, с живота на бок, потом снова на спину и по новой. При этом некоторые больные (больше половины, а то и 2/3) весят за 100 кг (а были и по 150, и по 200). И переворачивают их не специально подготовленные, физически крепкие люди, а санитарки, медсестры и врачи. Да да, стокилограммовых пациентов переворачивают женщины, причем одного больного нужно переворачивать по 4-5 раз в день, а таких больных в отделении реанимации обычно от 2 до 5–6, иногда и больше.
Если интубированному больному повезет, его организм ответит на лечение и его лёгкие начнут восстанавливаться, через несколько дней его отключат от аппарата ИВЛ и снова поставят на маску СРАР, затем на обычную маску. При этом не исключено, что пациенту может снова стать хуже и его снова подключат к ИВЛ, после чего все начнется заново.
«Спит и не понимает, что умирает»
— Но есть и другой сценарий: несмотря на лечение, несмотря на усилия врачей, несмотря на СРАР и ИВЛ, состояние пациента продолжает ухудшаться, поражение лёгких прогрессирует, сатурация продолжает падать, и падать, и падать. И сделать уже нельзя ничего. «Положительный» (не то слово, совсем не то, но другого подобрать не могу) момент во всем этом лишь тот, что пациент при этом находится с медикаментозном сне, не чувствует невыносимой одышки и вообще ничего не чувствует, не страдает. Он спит и не понимает, что умирает. А он умирает.
Из-за недостатка кислорода в первую очередь отмирают клетки мозга, потом отказывают другие органы, и под конец происходит остановка сердца, и «завести» его уже не удается даже во время реанимации. Человек умер, для него страдания закончились.
А для дежурного врача наступает один из самых тяжёлых (по моему мнению) моментов: он берет телефон, набирает записанный в истории номер, и.
— Здравствуйте, вам звонит врач из реанимации по поводу пациента *******, кем вы ему приходитесь? К сожалению, вынужден сообщить, что ваша мама (ваш папа, ваша бабушка, ваш дедушка, ваша сестра, ваш брат, ваш сын, ваша дочь) скончалась.
Как реагируют люди на такой звонок? Рассказывать не буду, сами догадываетесь. А врач снова надевает костюм и идёт к следующему больному, бороться за следующую жизнь, понимая, что победят в этой битве не все.
Как умирает больной с ковидом. К сожалению, в последние недели случаев заражения коронавирусной инфекцией становится.
«Если бы вы знали, как страшно в реанимации»
Читательница «МОЁ!» рассказала о том, как была на грани жизни и смерти и как врачи ковидного стационара спасли ей жизнь
Читать все комментарии
Войдите, чтобы добавить в закладки
Менеджер по продажам Анна Торшина написала нам из красной зоны ковидного госпиталя — больницы № 8. Анна захотела рассказать, каково это — оказаться буквально на грани жизни и смерти. И тем самым предупредить тех воронежцев, которые до сих пор не верят в опасность и коварство коронавируса.
Время для телефонного разговора выдалось, когда 36-летней Анне ставили очередную капельницу. Но самую страшную часть истории она рассказала позже, выйдя в коридор, «чтобы не расстраивать девочек-соседок по палате».
— Если честно, я как-то не думала, что у меня ковид, — вспоминает Анна. — 21 июня почувствовала себя плохо. Знаете, всё начало болеть так, словно меня побили. Одновременно с этим поднялась до 38 температура. Для меня это уже много, потому что редко болею. Пару дней принимала какие-то препараты сама, на улицу не выходила. А потом обратилась в нашу 19-ю поликлинику. Приехал врач. Послушал меня, прописал антибиотик, противовирусный препарат и жаропонижающее. Смотрю — он уже собирается. Спрашиваю — «А как же тест на коронавирус?» Он ответил: «Да пока не нужно. Полечитесь, и всё в порядке будет». Но полечиться дома не удалось. 25 июня мне стало хуже, поэтому отправилась в поликлинику сама. Посидела в очереди, потом меня довольно внимательно выслушали, взяли мазок и сказали, что результат будет дня через два. Но и результата я не дождалась. Потому что 26-го температура скакнула уже под 39 и стало трудно дышать. Тут уже вызвала скорую.
Скорая повезла Анну в главный ковидный стационар Воронежа — восьмую больницу. КТ, по словам Анны, показала, что вирусной пневмонией поражено около 30% лёгких. Такие пациенты по меркам восьмой больницы сейчас считаются не тяжёлыми. И их направляют в другие ковидные стационары. Анну вместе с некоторыми другими пациентами отправили в больницу № 11 в Сомово.
Эта больница, в «мирное» время специализировавшаяся на заболеваниях позвоночника, в те дни снова была перепрофилирована для приёма больных с коронавирусом. Во время второй волны ковида там оборудовали кислородную разводку. Поэтому проблем с кислородом не было. Главная проблема — с лечением.
Напомним, во всём мире пока нет препарата, который мог бы с гарантией купировать распространение коронавируса в организме. Кислород же помогает воспалённым лёгким, но никак не лечит от ковида. Врачам и пациентам остаётся только ждать. Вероятно, поэтому в 11-й больнице врачи, как вспоминает Анна, относились к пациентам довольно прохладно.
— А между тем ко 2 июля мне стало совсем плохо, — вспоминает Анна. — Душил дикий кашель, вообще не могла без кислорода. К тяжёлым больным относятся уже по-другому, внимательнее. Из 11-й больницы меня снова направили в 8-ю. Спасибо ребятам из скорой — они меняли баллоны моментально, так что я ни на минуту не оставалась без кислорода. В восьмой больнице мне сделали КТ, и скорая тут же подняла меня в реанимацию. Хорошо, что я тогда не спрашивала сама, а врачи благоразумно промолчали — КТ показала, что поражение лёгких уже больше 70 процентов. Если бы вы знали, как плохо в реанимации. Нас в палате сначала было двое. Я на высокопоточном кислороде и бабушка на аппарате ИВЛ. Потом привезли девушку лет 30, в ещё более тяжёлом состоянии, чем я. Сначала у бабушки случилась паническая атака, потом — у этой девушки. Она пыталась кричать, сорвать с себя маску, убежать. Насилу её врачи успокоили. Это выглядело так страшно. Поэтому я, чтобы не сойти с ума, старалась читать что-то в телефоне или хотя бы сосредоточиться на картинках. Подняла голову, когда снова зашёл врач. Оказалось, что девушка умерла.
Анна провела в реанимации трое суток, которые не забудет никогда в жизни.
— Врачи и медсёстры в буквальном смысле слова вытащили меня с того света, — считает она. — Настолько чётко и внимательно они работали. И когда пневмония начала немного отступать и меня перевели из реанимации… Если бы вы знали, какое это счастье! Я искренне не понимаю претензий некоторых пациентов, которые не были в реанимации, к тому, что им здесь тесно или неудобно. Врачей, медсестёр и санитарок здесь не так уж и много. Но те, что есть, реально выкладываются по полной. Не знаю, как они вообще выдерживают этот марафон, который уже больше года длится. Так что спасибо им большое!
Дорогие читатели! Верить или нет в опасность коронавируса — личное дело каждого. Но мы убедительно просим вас — если вы будете комментировать этот материал, пожалуйста, отнеситесь к истории Анны с уважением.
Родным и близким дали право навещать пациентов в реанимации. Условия и ограничения
В России с понедельника действуют новые правила, которые регулируют допуск родных и близких к пациентам отделений реанимации и интенсивной терапии (ОРИТ). Рассказываем, кому и на каких условиях по закону разрешены посещения и что делать, если в допуске в реанимацию отказывают.
О каком документе идет речь?
21 сентября в силу вступает приказ Минздрава № 869н, который уточняет положения поправок, внесенных в статьи 14 и 79 федерального закона о здравоохранении (323-ФЗ от 21 ноября 2011 года). Сами поправки были внесены в закон еще в июне 2019 года. Их инициатором считается актер Константин Хабенский, который тремя года ранее, в апреле 2016 года, на одной из прямых линий обратил внимание Владимира Путина на то, что в России, в отличие от западных стран, де-факто невозможно повидаться (быть может, даже в последний раз) с родственником, если он оказался в реанимации. Президент с постановкой вопроса согласился и поручил проработать его решение.
Нельзя сказать, что родственников в реанимации раньше не допускали совсем, но порядок их допуска к тяжелобольным регулировался локальными актами — то есть внутрибольничными приказами. Проще говоря, вопрос всегда оставался на усмотрение больничной администрации. А ей по понятным причинам всегда было проще в этом допуске отказать. Теперь право повидаться с членом семьи, оказавшемся в ОРИТ, гарантированно федеральным законом.
Кого должны пускать?
К приказу, который после корректировки базового закона выпустил Минздрав, прилагаются общие требования к организации посещения пациента ОРИТ. Этот документ говорит о возможности такого посещения у родственников и «иных членов семьи или законных представителей пациента». Но совершеннолетний пациент сам вправе расширить круг лиц, которые смогут его навещать, включив в него друзей, коллег и вообще кого угодно.
Правда, пока не совсем ясно, будет ли достаточно один раз подписать какое-то универсальное согласие или всякий раз потребуется согласовывать с больным список новых посетителей.
Если пациент в силу своего состояния такое согласие дать не сможет и у него нет законных представителей (в случае с несовершеннолетними — это их родители или назначенные по закону опекуны), то вопрос будет решать больничная администрация в лице дежурного врача или лица, ответственного за организацию посещений пациентов. Такое ответственное лицо теперь должно появиться в каждой больнице или в ОРИТ.
На каких условиях будет допуск в реанимацию?
Из документа следует, что к больному могут пустить одновременно только двух посетителей. Это условие было и в более раннем документе — письме Минздрава от 30 мая 2016 года, которым почти сразу после памятной прямой линии и последовавшего поручения президента было довольно подробно регламентировано посещение родственниками пациентов в ОРИТ. И кстати, оно требовало, чтобы посетителя, который не является родственником, обязательно сопровождал кто-то из членов семьи. В новом документе, который, в отличие от письма, предусмотрен федеральным законом, такого требования нет.
В новых общих требованиях также ничего не сказано о возрасте посетителей (в письме 2016 года был запрет на посещение детьми до 14 лет). От посетителей потребуют отключить или перевести в беззвучный режим мобильные телефоны и иные средства связи (ранее было одно требование — отключать гаджеты).
Важно, что устройства не попросят оставить за пределами ОРИТ, а значит, у родственников и близких даже будет возможность сделать фото или записать видео.
В общих требованиях ничего не сказано о времени посещения, то есть формально нет ограничений на допуск родственников и в ночные часы. Логично, если этого требуют обстоятельства.
Общие требования также не регламентируют внешний вид пришедших навестить больного: ничего не сказано о том, что им нужно надевать бахилы, халат, маску, шапочку или, например, снимать верхнюю одежду. Все это было в письме 2016 года, а теперь, вероятно, подразумевается, что соответствующие требования будут уточнены в правилах организации посещения пациентов ОРИТ, которые должны предусматривать в том числе требования, установленные санитарными правилами. Кстати, такие правила обязаны опубликовать на официальном сайте больницы и в общедоступных местах медицинской организации.
Могут ли отказать в доступе в реанимацию?
В правила, утвержденные в разгар пандемии, ожидаемо включили пункт, по которому никому нельзя навещать пациентов, находящихся в инфекционных боксах. Впрочем, откажут в посещении больных и в тех больницах или отделениях, где введены общие карантинные ограничения. Получается, что, даже когда человечество разберется с COVID-19, всегда будет риск, что нельзя будет посетить члена семьи, которому не повезло оказаться в реанимационной палате в период сезонного гриппа.
Но самая плохая новость в том, что общие требования, утвержденные Минздравом, содержат довольно расплывчатые формулировки, которые могут стать основанием для отказа в допуске в ОРИТ. И, по мнению юристов, это может нивелировать весь плюс от появления документа, сделав его фикцией. На усмотрение дежурного врача или лица, ответственного за организацию посещений больных в ОРИТ, оставили вопрос допуска к пациентам в тяжелом состоянии.
Из этого следует, что в посещении всегда могут отказать, сославшись именно на тяжесть состояния больного.
Есть также вопрос к пункту, который запрещает посетителям «препятствовать оказанию медицинской помощи». С одной стороны, все верно: нельзя мешать врачам делать свое дело, особенно когда стоит вопрос о жизни и смерти. С другой — не станет ли в глазах медперсонала само пребывание «посторонних» в палате таким «препятствованием» — а значит, и поводом к отказу в посещении? Тем более в правилах есть оговорка: навещать пациента можно с учетом в том числе «интересов иных лиц, работающих и (или) находящихся в медицинской организации». Без всякой конкретики, что под этим подразумевается.
Но точно важно помнить, что в больницах не могут выдвигать условия, которые выходят за рамки общих требований. Например, если от посетителей требуют иметь при себе справку об отсутствии инфекционного заболевания, речь идет об ограничении, о котором не сказано ни в одном из упомянутых выше актов. А следовательно, это требование явно выходит за общие рамки и может быть оспорено.
Кстати, как можно оспорить отказ?
Для начала стоит иметь в виду, что общие требования, которые вступили в силу по приказу Минздава, — это довольно компактный документ, в котором всего 11 пунктов. Их несложно запомнить, но юристы всегда советуют подобные документы выводить на печать и брать с собой туда, где есть риск встретить вольное обращение с законом.
Телемедицина: как она работает, можно ли ей доверять и дорого ли это стоит?
Если, как это часто бывает, отсылки к закону и подзаконным актам не действуют, сообщите намерение пойти к начальству, советует адвокат Екатерина Антонова из коллегии «Антонова и партнеры». Если это дежурный врач, говорите о том, что пойдете к руководителю ОРИТ; если перед вами он сам — что дойдете до главврача. «Большинство таких ситуаций разрешается на месте путем обращения к руководителю», — уверена адвокат. Однако, отмечает Степан Хантимиров из адвокатского бюро Asterisk, сам документ Минздрава все же оставляет вероятность, что и администрация больницы не пойдет вам навстречу, мотивировав отказ тяжелым состоянием пациента.
В этом случае надо быть готовым идти дальше. Фиксировать отказ больницы разрешать вам допуск к близкому человеку в реанимации и оспаривать его законность. Фиксация возможна двумя способами (а лучше обоими сразу). Во-первых, на телефон можно записать ваш разговор с медперсоналом и его руководством. Во-вторых, необходимо подать официальную жалобу главному врачу на нарушение права посещения родственников в реанимации — разумеется, со ссылкой на пункт 15 части 1 статьи 79 Федерального закона от 21 ноября 2011 года N 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации, который дает вам такое право. Жалобу необходимо подать в двух экземплярах, на одном из которых в приемной главврача должны поставить отметку о том, что обращение принято к рассмотрению. Если в приемной этому препятствуют, снова доставайте телефон и фиксируйте это тоже.
«Все это потом можно приобщить к другой жалобе, которая будет направлена вами в вышестоящую организацию — скорее всего, это будет региональное министерство или департамент здравоохранения», — советует Екатерина Антонова.
Одновременно можно обратиться в Минздрав РФ (через сайт или по горячей телефонной линии в своем регионе). Есть также специальное надзорное ведомство в сфере здравоохранения — Росздравнадзор (также можно обратиться через сайт, по горячей линии 8 800 550 99 03 или воспользовавшись доступными способами связи с территориальным органом). Наконец, есть территориальный Фонд обязательного медстрахования и прокуратура.
Юристы сходятся во мнении, что общие рекомендации еще будут уточняться, в том числе нормативными актами регионов, в ведении которых находятся больницы. При этом важно понимать, что приказы региональных минздравов и депздравов могут только расширить права родственников, но никак их не сузить. Поэтому можно предположить, что с появлением первой правоприменительной практики по России еще прокатится волна прокурорских протестов и судебных споров. А среди юристов появится дополнительная специализация — сопровождение родственников, идущих в своему больному в ОРИТ. Но главное, что в нашей стране появилось закрепленное в законе право увидеться с близким человеком, попавшим на реанимационную койку.
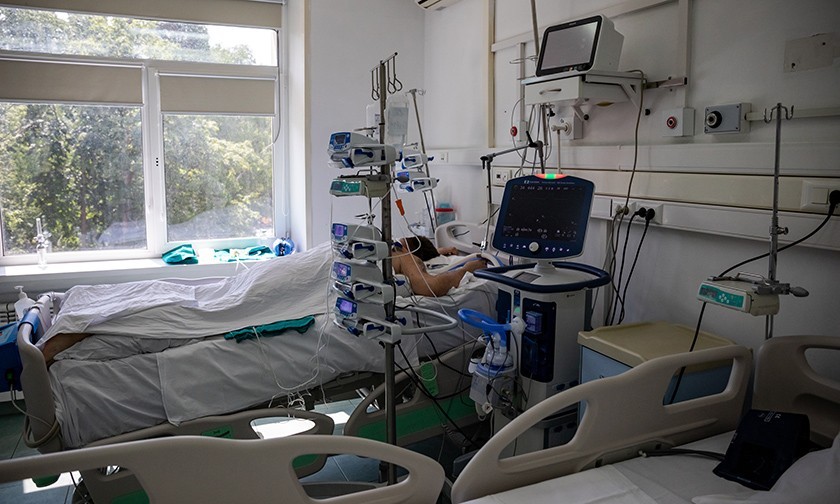
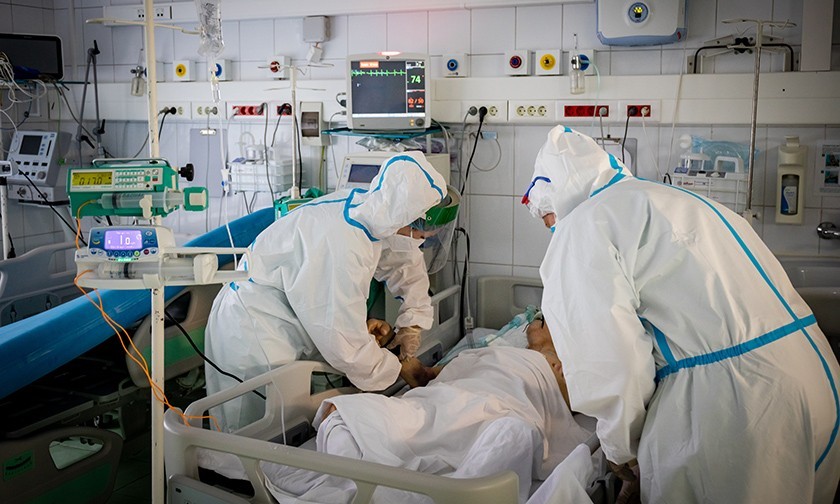
6 часов в красной зоне. Что мы увидели в реанимации 52-й больницы
На автобусной остановке у больницы полная женщина средних лет с крупной родинкой у виска говорит в телефон: «Никакой вакцины я никогда делать не буду! Смерти не боюсь. Умру так умру».
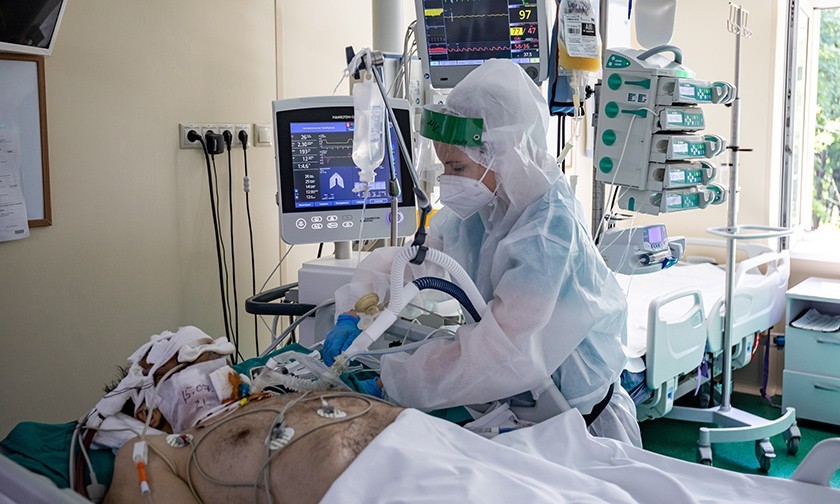
За ее спиной — 52-я больница. Здесь на втором этаже в реанимации лежит юноша. Ему 21 год. Растрепанные русые волосы, голова неестественно повернута к окну, кожа очень бледная. Легкие больше не работают. Он в коме. По трубкам от бумажно-белого тела густая темная кровь движется к аппарату ЭКМО. Там она напитывается кислородом и по трубкам возвращается к молодому человеку. Помпа качает густую кровь в резервуар. Маленькие черные капельки окаймляют край резервуара. Машина дышит за юношу. Это машина последнего шанса.
Некоторые пациенты подключены не только к ИВЛ, но и диализным аппаратам. При ковиде нередко возникают проблемы с почками
«Болезнь пришла за молодыми»
Пациентам требуется постоянный мониторинг. Ухудшение может произойти внезапно
Последний месяц мы наблюдаем, что пациенты в крайне тяжелом состоянии с ковидом помолодели, — продолжает врач. — У нас были пациенты 18-ти лет. Если весной прошлого года это были люди возрастные, то сейчас коронавирус пришел за молодыми. У 21-летнего мальчика крайне тяжелое состояние. Пациенты на ЭКМО в принципе исключительно тяжелые. Это длительно болеющие пациенты с тотальным поражением легких. Позже присоединяется полиорганная недостаточность (перестают работать сразу несколько органов. — «Правмир»). И даже если удается этих пациентов спасти, потом следует долгий период реабилитации.
У мальчика мы не выявили никаких сопутствующих заболеваний. Вполне себе сохранный был пациент. За две недели это с ним произошло.
Но есть и те, кто за 2–3 дня после поступления был переведен на ЭКМО.
Все пять отделений реанимации больницы заполнены почти на 100 процентов. В марте, когда казалось, что в битве с вирусом произошел перелом и враг отступает, клиника вернулась к обычному режиму работы. Врачи снова стали просто хирургами, кардиологами, гематологами. Некоторым удалось снять СИЗы. Но надежда на мирное время продлилась всего месяц, пришла новая волна.
В СИЗе начинаешь обливаться потом через две минуты. Пот льется по спине, ногам, заливает глаза. На улице жара. И это делает СИЗовы муки адовыми.
17 марта 2020 года в 7-е отделение реанимации поступил первый пациент с COVID-19. Все медсестры и врачи здесь переболели. Одна из медсестер провела в этой реанимации три недели. Ее спасли. В 52-й за полтора года умерли от ковида двое медиков.
Некоторые пациенты в 7-й реанимации подключены к двум машинам. Толстые ребристые фиолетовые трубки от горла ведут к аппаратам ИВЛ, трубки потоньше — к аппаратам диализа. У тяжелых пациентов с ковидом часто отказывают почки.
Больные проводят здесь в среднем около 20 дней, некоторые — по три месяца.
— Конечно, мы не можем сказать, что мы победили ковид, — признается Елена Филимонова. — Как можно об этом говорить? Но мы многое о нем поняли. У нас в больнице настолько тяжелая категория больных, что 23 часа 50 минут может быть все хорошо и стабильно, а какие-то 10 минут решат исход. Тут в любой момент может случиться какая-то острая катастрофа, которая сведет на нет все усилия. Выживают единицы со 100 процентами поражения легких. Никакого чуда не происходит — это ежедневная тяжелая борьба.
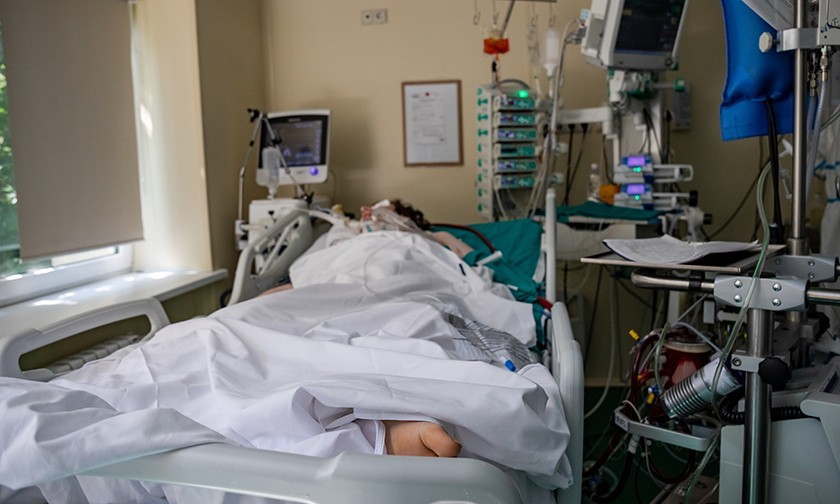
Чистота и тишина здесь стерильные. На высокой койке посередине палаты умирает пациент. Никакой суеты и звуков. Врачи в аквариумной немоте и сосредоточенности пытаются его реанимировать. На голубой простыне кровь.
Приемное отделение
Молодая девушка в черной футболке и джинсах сидит в приемном отделении. Врач в защитном комбинезоне заполняет анкету.
— Хронические заболевания есть?
Девушка говорит медленно, у нее высокая температура. Испуганно озирается. С жаркой улицы, где всем невыносимо носить маски, она попала в безличный мир закрытых лиц и белых комбинезонов. Ей странно, что эти скрипящие при ходьбе как снег комбинезоны защищают врачей от нее.
У пациентов теперь очень высокая температура, отмечает собеседница «Правмира»: «Год назад и осенью у пациентов могло быть 37.1, 37.2. Больные даже не обращали на эту температуру внимания. Сейчас они приезжают — у них с первого дня температура 38–39».
— Если раньше осложнения болезни мы списывали на лишний вес, возраст, сопутствующие заболевания, то сейчас молодые, стройные, спортивные лежат пластом, — продолжает Марина Черемухина.
— Это очевидно новый штамм. Если раньше таких молодых больных было 10-20%, то сейчас их 50% точно. Когда ты видишь, что в реанимации половина молодежи — это просто страшно.
У многих больных сейчас выраженное расстройство пищеварения, по словам врача. Оно было и раньше, но сейчас это зачастую стало предвестником начала болезни. Люди думают, что это отравление, а температура — просто простуда от кондиционера. В 52-ю поступает много тех, кто вовремя не обратился за помощью. Некоторые сразу отправляются в реанимацию.
— В моей семье привились все, — говорит заведующая. — Когда мне заявляют, что сомневаются, вакцинироваться или нет, я всегда отвечаю — вам нужно просто прийти в нашу реанимацию и посмотреть.
Белый кокон
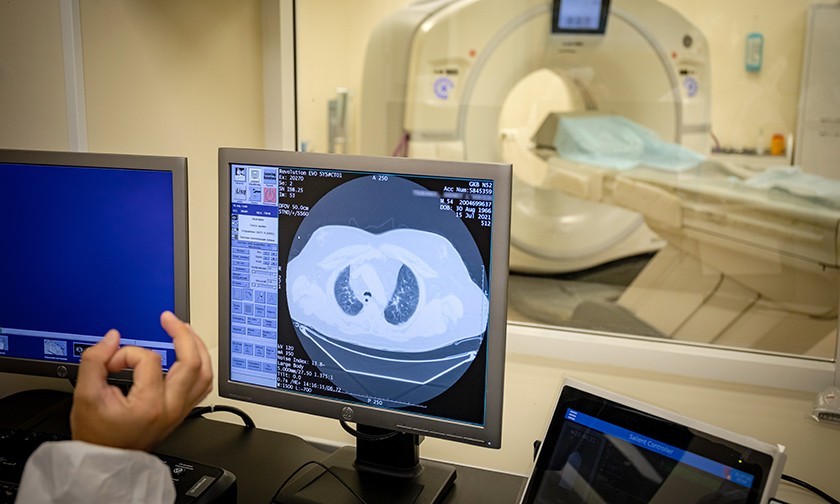
Из гигантского аппарата КТ вывозят пожилую полную женщину в кислородной маске. На мониторе видны ее легкие. Они в белых коконах, от которых тянутся паутинные щупальца по всем легким. Эти белые коконы и называют матовым стеклом. У женщины 90 процентов поражения легких.
Поражение лёгких от 5 процентов до 50 может произойти за 2 дня
Врач показывает, как выглядели легкие пациентки три и пять дней назад. Меньше белой паутины, но очень, очень быстро она разрастается, становится густой. Женщину на каталке везут в реанимацию, над виском у нее большая родинка.
Врачи говорят, что ковидная пневмония отличается от обычной так же, как Земля от Марса. Это разные планеты. Обычная пневмония проявляется на КТ затемнениями, ковидная — этими белыми коконами, матовым стеклом.
Врачи в конце мая поняли, что с течением ковида происходит что-то не то, рассказывает Ирина Белоглазова.
«У нас появились более агрессивно и скоротечно болеющие пациенты, которые хуже стали отвечать на применяемые до этого схемы лечения, пациенты более молодого возраста», — говорит она. После исследований был выявлен «индийский» штамм, который подтвердил догадки медиков.
— Я надеюсь, что эта ситуация пойдет на спад. Этот ковид очень быстротечен, с серьезными последствиями. Некоторые больные вынуждены дышать кислородом и дома, после выписки, с помощью кислородных концентраторов, — отмечает пульмонолог. — Предположить характер течения болезни у данного конкретного больного не так просто. Если больной поступил и мы видим, что у него не очень легкое состояние, а на следующий день он значимо хуже, значит, это неблагоприятный вариант развития болезни.
Иногда пациенты проводят в больнице несколько месяцев
Есть другая категория пациентов, и это в основном пожилые люди, у которых нет бурной клинической картины — запредельной температуры, кашля, они не ощущают одышку, говорят, что чувствуют себя неплохо. И вдруг на 5–6-й день сатурация достаточно резко снижается, мы делаем КТ и там 60–90% поражения легких, — заключает врач.
Теперь больным требуется более жесткий мониторинг, более частый контроль КТ. Причем и анализы не всегда коррелируют с отрицательной клинической и рентгенологической динамикой.
— Мы в доковидной эре привыкли ориентироваться на лабораторные показатели, — рассказывает Ирина Белоглазова. — Если лейкоциты снижаются, С-реактивный белок уменьшается — значит, все хорошо. При ковиде — не тут-то было, он очень коварен — вроде и С-реактивный белок меньше, и сатурация в норме, а мы делаем КТ и там видим прогрессирующее поражение легких. Работа с пациентами стала просто ювелирной. Нам нужно очень тщательно, детально мониторировать их состояние, лавировать по острию болезни приходится с каждым больным, исключительно индивидуальный подход — подбор тактики, комбинации лечения.
В этом отделении лежат два пациента. Толстый и тонкий. Мужчина средних лет с ожирением и спортивный, молодой парень. Мужчина привит. Он постоянно ходит по коридорам, желает общаться и ведет себя крайне энергично. Спортивный, молодой лежит пластом на высокопоточном кислороде и не может подняться. Он не вакцинировался. «Вот, понаблюдайте эффект от прививки в действии, — говорят врачи, — небольшой процент заболевает, но переносят они гораздо, гораздо легче».
«Мы становимся стальными»
Медсестра стоит у лифта с огромным баллоном. В баллоне — гелий и кислород. Она везет смесь пациенту. Молекула гелия очень мала, она проникает туда, куда не может проникнуть кислород. Поэтому некоторым пациентам дают подышать этой смесью и у них сразу повышается сатурация.
Мужчина лежит на боку перед распахнутым окном и жадно вдыхает газ. Медсестра отслеживает, как растет сатурация.
— 93, 94, 96, — говорит она. Потом восклицает радостно: — 98!
Медсестры и медбратья проводят много времени в непосредственном контакте с больными. У них самый высокий риск заразиться. Их смена длится сутки. Они не всегда успевают выйти, чтобы отдохнуть. Некоторые работают сутки через двое, другие — сутки через сутки.
Добредают после работы из своего корпуса в общежитие, которое построили рядом с больницей, падают в кровать, засыпают, а потом снова заступают на смену.
Саша — самый веселый и молодой медбрат отделения реанимации №1.
— Страшно, когда ничем помочь не можешь, — говорит он, — люди пачками умирали, умирали, умирали, руки опускались, потом вроде как получше стало. Сейчас так много не умирают. Сейчас в жару очень тяжело работать, обтекаешь постоянно. Раньше нам спонсоры давали всякие кремы, присыпки. Сейчас чего-то не дают (хохочет).
По словам Саши, самое важное — ободрять пациентов.
— Люди здесь изолированы от внешней среды — они не знают, что там происходит. Поэтому им интересно, когда рассказываешь, какая там на улице погода, что там за птички, как там вообще все, что в стране происходит. Длительные пациенты, которые долго лежат, идут на поправку, их поддерживаешь всякими словами — говоришь «давай — ты молодец, у тебя все получится, тебе уже лучше стало». Пациентка вот у нас сейчас — все за нее переживают — почти полтора месяца лежит. Пошла на поправку, но сейчас ей стало хуже.
Реаниматологи привыкли стоять на рубеже жизни и смерти. «Но сейчас, — как выразился Сергей Петриков, директор НИИ скорой помощи им Н.В. Склифосовского, — мы ощущаем себя на границе какого-то огромного засасывающего жизни портала. Очень много тяжелых больных. Такого потока пациентов, находящихся в критическом состоянии, в нашей профессиональной жизни не было никогда».
— Мы с годами становимся стальными, — говорит старшая медсестра отделения реанимации №1, — но ты не можешь привыкнуть к смерти. Это просто невозможно.
Когда это закончится? У нас уже нет никаких ожиданий. Мы — люди военные, нам родина сказала, значит, нужно идти воевать с вирусом. Конечно, мы привыкли, но и физически, и морально тяжело.
Полную женщину с родинкой над виском привозят в реанимацию, ей будут вставлять трубку ИВЛ в трахею. Датчики прикрепляют к груди. Она тихо стонет.