код мкб 10 транзиторная ишемическая атака у взрослых
Преходящие транзиторные церебральные ишемические приступы [атаки] и родственные синдромы (G45)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Что такое транзиторная ишемическая атака? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богословская А. А., невролога со стажем в 5 лет.
Определение болезни. Причины заболевания
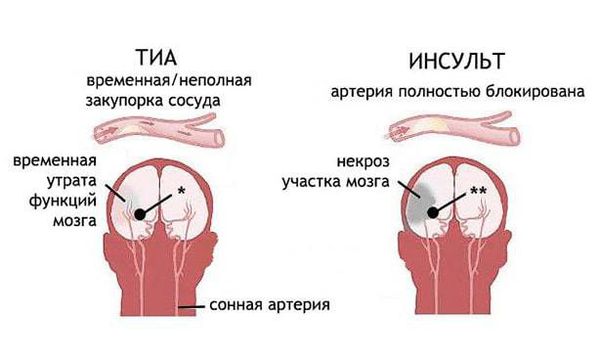
Транзиторная ишемическая атака (Transient ischemic attack) — это острое временное неврологическое нарушение, которое возникает из-за локального снижения кровотока головного, спинного мозга или сетчатки и не сопровождается омертвением ткани.
Неврологическое нарушение проявляется слабостью в конечностях на одной стороне, нарушением речи и асимметрией лица. Клинические симптомы ТИА обычно длятся менее часа, часто даже менее 30 минут, но могут возникать и продолжительные эпизоды.
Распространённость
Вовремя распознанная ТИА позволяет предотвратить инсульт и тем самым избежать грубых нарушений: двигательных (снижения работоспособности рук и/или ног) и речевых (невнятной речи или полного её отсутствия).
Причины ТИА:
Примерно в 5 % случаев, чаще у людей молодого возраста, ТИА, как и ишемический инсульт мозга, провоцируется другими причинами:
Причины ТИА у детей
Факторы риска ТИА
Факторы риска, на которые можно повлиять:
Факторы риска, на которые нельзя повлиять:
Большой риск развития ТИА возникает во время и после операции на сердце. Также в группе риска люди с протезами сердечных клапанов. Нельзя точно сказать, возникнет ТИА после операции или нет, всё зависит от образа жизни человека и сопутствующих заболеваний.
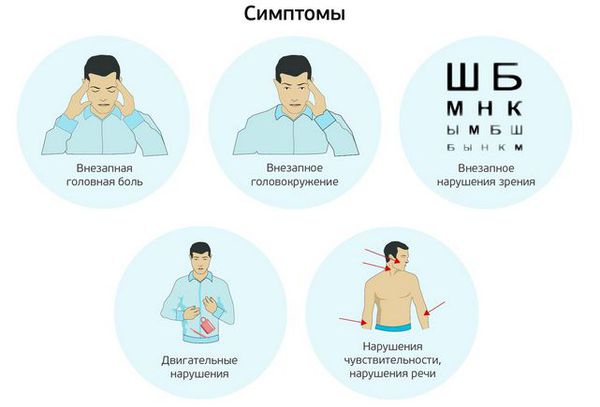
Симптомы транзиторной ишемической атаки
ТИА может длиться всего несколько минут, симптомы часто проходят до того, как пациент обращается к врачу. Симптомы зависят от того, какой мозговой сосуд пострадал. При транзиторной ишемической атаке может наблюдаться:
Транзиторная глобальная амнезия (ТГА) — внезапное расстройство памяти на текущие и иногда отдалённые события. Симптоматика обычно длится нескольких часов (не более 24 часов), больные повторяют одни и те же вопросы, им нужно постоянно напоминать о том, что они только что делали. Бытовые и профессиональные навыки не теряются. Т. е. со стороны поведение человека может показаться странным из-за повторяющихся вопросов, но сам больной этого не замечает и ни на что не жалуется во время ТГА. Впоследствии память полностью возвращается. Неврологического дефицита при этом состоянии не наблюдается, т. е. координация движений и чувствительность не нарушается.
Среднее время эпизода ТИА — 8–14 минут. Большая часть транзиторных ишемических атак проходит в течение первого часа или быстрее. По данным российского врача-невролога В. А. Парфенова, длительность симптомов ТИА менее 1 часа отмечена у 43,5 % пациентов, от 1 до 3 часов — у 45,7 %, более 3 часов — у 10,9 %.
У детей симптомы ТИА такие же, как и у взрослых.
Патогенез транзиторной ишемической атаки
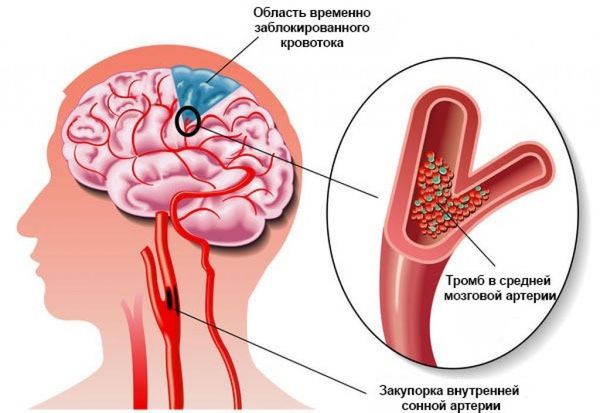
В основе патогенеза ТИА — временная ишемия (снижение или прекращение кровотока) в определённой зоне мозга из-за частичной или полной закупорки мозгового сосуда, чаще всего оторвавшимся тромбом.
В этом случае кровоснабжение мозга снижается, из-за чего уменьшается уровень обмена кислорода и нарушается работа нейронов головного мозга. На этом этапе ишемия обратима.
Классификация и стадии развития транзиторной ишемической атаки
В Международной классификации болезней 10-го пересмотра (МКБ-10) транзиторная ишемическая атака кодируется как G45 Преходящие транзиторные церебральные ишемические приступы (атаки) и родственные синдромы. В этой группе выделяют:
По характеру клинических проявлений выделяют ТИА в каротидной системе и в вертебрально-базилярной:
Классификация ТИА по тяжести симптоматики:
Классификация ТИА по частоте:
Частота ТИА зависит от факторов риска.
Осложнения транзиторной ишемической атаки
Транзиторная ишемичекая атака — опасный предвестник ишемического инсульта.
Диагностика транзиторной ишемической атаки
Диагноз «транзиторная ишемическая атака», как правило, ставится на основании анамнеза, так как пациенты часто переносят ТИА «на ногах» и не обращаются к врачу. О перенесённом эпизоде ТИА часто узнают случайно, после консультации по другому поводу.
Основные задачи врача при постановке диагноза:
Сбор анамнеза
Во время беседы с пациентом и его близкими нужно обратить внимание на поведение, речь, походку и память. Если есть нарушения, например невнятная речь или шаткость при ходьбе, это может указывать на ТИА или инсульт.
Лабораторная диагностика
Инструментальная диагностика
Для выявления ТИА также можно использовать картирование биоэлектрической активности головного мозга и электроэнцефалографию (ЭЭГ):
Однако эти методы используются редко, потому что они более затратные и доступны не во всех лечебных учреждениях.
Дифференциальная диагностика
Проводится с такими патологиями, как мигрень, эпилептический припадок, опухоль головного мозга, преходящие глобальные амнезии, рассеянный склероз, гипогликемия, обморок, болезнь Меньера, дроп-атаки, меньероподобные синдромы, расслоение сонной артерии, менингит, инсульт, субарахноидальное кровоизлияние.
Лечение транзиторной ишемической атаки
Пациенты чаще всего обращаются за медицинской помощью уже после исчезновения симптоматики. Однако сразу после ТИА сохраняется высокий риск развития ишемического инсульта, поэтому антитромботическую терапию следует начинать сразу после исключения внутричерепного кровоизлияния.
Медикаментозное лечение
Пациенты с перенесённой ТИА обязательно должны получать антиагреганты или антикоагулянты. Выбор группы препаратов зависит от сопутствующей патологии сердца. Если есть мерцательная аритмия, то назначаются антикоагулянты, если нет — антиагреганты.
Антикоагулянты подавляют свёртывающую функцию крови, поэтому они необходимы для вторичной профилактики ТИА и инсультов. Антикоагулянты подбираются кардиологом. К ним относятся: гепарин и его производные; прямые ингибиторы тромбина; селективные ингибиторы фактора свёртывания крови Х (фактор Стюарта — Прауэра); антагонисты витамина К. По эффективности эти препараты практически одинаковые, выбор зависит от сопутствующей сердечной патологии, которую определит кардиолог.
Антиагреганты улучшают прохождение жидкости в тканях мозга, препятствуют тромбообразованию и предотвращают развитие острого нарушения кровоснабжения головного мозга. К антиагрегантам относятся:
Антиагреганты применяются ежедневно и пожизненно. Как и у любого лекарственного препарата у них есть побочные эффекты. Нужно внимательно читать инструкцию и принимать строго по назначению врача.
Хирургическое лечение
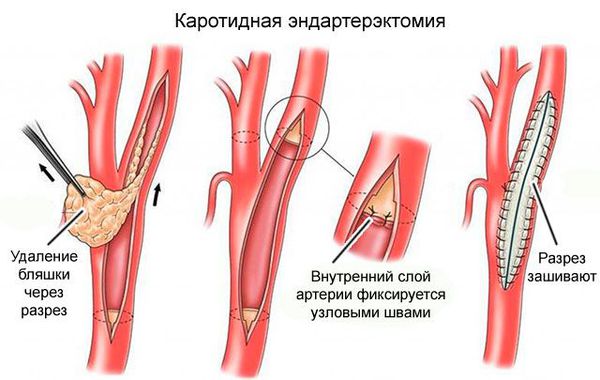
Каротидная эндартерэктомия. Проводится при сужении внутренних сонных артерий более чем на 50 %. Перед операцией делают церебральную ангиографию, чтобы подтвердить результаты УЗ-методов исследования и оценить внутримозговое кровообращение. После этого выполняется операция: из общей сонной артерии удаляются атеросклеротические бляшки.
Такое лечение эффективно у ряда пациентов, в первую очередь у больных без неврологического дефицита, но при сохраняющемся высоком риске развития инсульта.
При сужении артерий более чем на 70 % иногда применяются эндоваскулярные методики, например баллонная ангиопластика и стентирование сонной или позвоночной артерии.
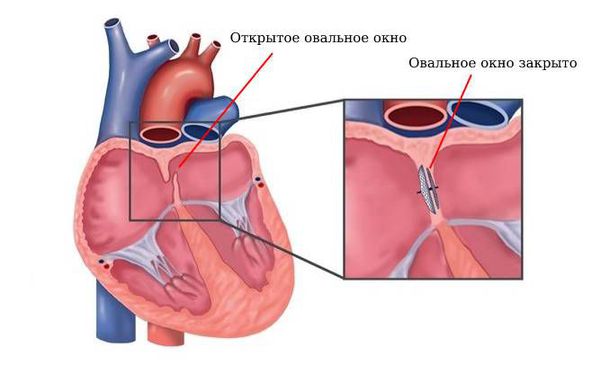
Закрытие овального окна. При открытом овальном окне (врождённом сообщении между правым и левым предсердиями) проводят операцию по его закрытию.
Прогноз. Профилактика
После перенесённой ТИА пациенту нужно обследоваться, чтобы выяснить причину и предотвратить ишемический инсульт и другие заболевания сердечно-сосудистой и нервной системы.
Прогноз при ТИА лучше, когда она выражается только в виде транзиторной слепоты на один глаз. Это значит, что поражён небольшой участок мозговой ткани, восстановление в таком случае происходит быстро. Нарушение функций рук и/или ног указывает на то, что зона поражения мозга значительно обширнее, следовательно и прогноз менее благоприятный.
Профилактика ТИА
Первичная профилактика проводится, чтобы предотвратить ТИА. Для этого необходимо:
Вторичная профилактика направлена на предотвращение повторных ТИА и инсульта. Исследования показали, что риск инсульта после ТИА снижается на 80 %, если своевременно применить методы вторичной профилактики [26] [27] :
Транзиторная ишемическая атака
Общая информация
Краткое описание
Преходящие неврологические нарушения с очаговой симптоматикой, развившиеся вследствие кратковременной региональной ишемии мозга, но не приводящие к развитию инфаркта ишемизированного участка обозначаются как транзиторные ишемические атаки 5.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
На этапе приемного покоя пациенту оценивают соматический и неврологический статус, проводят общеклинические обследования (общий анализ крови с подсчетом тромбоцитов, коагулограмма, глюкозометрия, ЭКГ), проводятся срочные ультразвуковые исследования экстра и интракраниальных сосудов головы. Максимальное время нахождения больного в приемном покое не должно превышать 40 минут.
Наследственный анамнез (наличие у близких родственников ОНМК, ОИМ, артериальной гипертензии, атеросклероза, сахарного диабета и других заболеваний сердца, крови и сосудов), аллергологический анамнез
Транзиторная глобальная амнезия (ТГА) — уникальный синдром, при котором больной, чаще среднего возраста, внезапно теряет кратковременную память при относительной сохранности памяти на отдаленные события. Сознание пациента и ориентация в собственной личности не нарушены, но имеет место неполная ориентация в пространстве и окружающей обстановке, повторение стереотипных вопросов, растерянность. Этиология этого драматического синдрома остается неизвестной, его пытаются объяснить ишемией гиппокампально-форникальной системы. Некоторые авторы считают данную патологию эпилептическим феноменом или вариантом мигрени. Эпизоды ТГА часто запускаются определенными факторами, такими как эмоциональные переживания, боль, половой акт. Приступы обычно длятся от нескольких десятков минут до нескольких часов. Восстановление памяти полное. Неврологического дефицита при этом не бывает. Склонность к повторению небольшая, частота редкая — 1 раз в несколько лет. У таких больных имеются факторы риска развития цереброваскулярной патологии, особенно артериальная гипертензия2.
Дифференциальный диагноз
| Характеристики | Судорожный припадок | Дебют рассеянного склероза | Транзиторная ишемическая атака |
| 13-18 лет | Чаще 15-30 лет | Как правило, старше 45 лет | |
| Провоцирующие факторы | Нарушение ночного сна, прием алкоголя | Перенесенное ОРВИ, солнечные инсоляции, горячая ванна. | Гипертоническая болезнь, болезни крови, атеросклероз. |
| Причина | Изменения функционального состояния мозга (наследственное отягощение), органическое поражение мозга (опухоли, кисты, постинсультные очаги) | Аутоиммунный процесс | Артериальная гипертония, нарушение ритма сердца, патология сердца, заболевания крови, атеросклероз сосудов. |
| Длительность приступа | 5-10 мин. | Более 24 часов | Не менее 24 часов |
| Начало | Внезапное | Постепенное | Внезапное |
| Сопутствующие симптомы | Наличие кроме пареза конечностей присоединение подергиваний в них. При параличе Тодда данная симптоматика на фоне нарушения сознания. При парциальном сенсорном припадке – характерно сочетание онемения и покалывания конечностей, ощущением теплоты, внтуренненго движения. | Гемипарезы, парапарезы, монопарезы, атактический синдром, нарушения тазовых функций. | Преходящие: нарушение сознания, нарушение зрения, бульбарный синдром, гемипарезы и монопарезы конечностей, анизорефлексия, сенсорные нарушения, вестибулокохлеарный синдром. |
| ЭЭГ | Эпилептическая активность | Нет изменений | Нет изменений |
| МРТ | МРТ с высоким разрешением позволяет выявить случаи мезиальноготемпоральногосклероза, гиппокампальной атрофии, склероза, отмечается сочетанная патология (гамартомы, корковые дисплазии, гетеротопии серого вещества) | Очаги демиелинизации в головном и/или спинном мозге | Без очаговых изменений |
Лечение
Цели лечения является предупреждение развития инсульта, восстановление неврологического дефицита в кратчайшие сроки.
Немедикаментозное лечение
Наблюдение в блоке нейрореанимации не менее 4 часов с соблюдением постельного режима. Более длительное наблюдение пациента в БИТ проводится по показаниям (фибрилляция предсердий, нарастание неврологического дефицита, кардиореспираторные заболевания в анамнезе и др.)[1,7,15-17]
По истечении 4-24 часов пребывания пациента с ТИА в блоке нейрореанимации при условии ясного сознания, отсутствия (либо минимальной) неврологической симптоматики, отсутствия тяжелой соматической патологии, стабильных показателей дыхания и центральной гемодинамики больной может быть переведен в отделение ранней нейрореабилитации.
Показания к проведению реконструктивных операций на сосудах или эндоваскулярных вмешательств аналогичные таковым при ишемическом инсульте.
Профилактические мероприятия
Первичная профилактика ТИА является одновременно первичной профилактикой ишемического инсульта, вследствие общности этиологии и патогенетических механизмов, и направлена на устранение факторов риска. Факторы риска-различные клинические, биохимические, поведенческие и другие характеристики, свойственные отдельному человеку (отдельным популяциям), а также внешние воздействия, наличие которых указывает на повышенную вероятность развития определенного заболевания.
Факторы риска ТИА:
1. Корригируемые:
— артериальная гипертония
— курение
— патология сердца
— патология магистральных артерий головы
— нарушения липидного обмена
— сахарный диабет
— гемостатические нарушения
— злоупотребление алкоголем и наркотиками
— прием оральных контрацептивов
— мигрень
2. Некорригируемые:
— пол
— возраст
— этническая принадлежность
— наследственность
Вторичная профилактика ТИА
В условиях отделения ранней нейрореабилитации по результатам проведенных обследований и консультаций начинают мероприятия по индивидуальной профилактике инсульта. Стратификация пациентов по риску повторного инсульта позволяет выбрать разные схемы лечения.
Шкала оценки риска повторного инсульта
| Факторы риска | Баллы |
| Возраст менее 65 лет | 0 |
| Возраст 65-75 лет | 1 |
| Возраст более 75 лет | 2 |
| Артериальная гипертензия | 1 |
| Сахарный диабет | 1 |
| Инфаркт миокарда | 1 |
| Другие сердечно-сосудистые заболевания (ИБС, сердечная недостаточность, желудочковая аритмия), за исключением инфаркта миокарда и фибрилляции предсердий) | 1 |
| Заболевания периферических артерий | 1 |
| Курение | 1 |
| Транзиторная ишемическая атака или инсульт в дополнение к оцениваемому событию | 1 |
| Сумма баллов |
Баллы от 0 до 2 – низкий риск (менее 4% в год).
Баллы от 3 до 9- высокий риск (более 4% в год).
Антигипертензивная терапия
Начинать снижать АД до целевых уровней рекомендовано с 5-7 дня от начала инсульта.
Антиагрегантная терапия в виде небольших доз (50-100 мг) аспирин содержащих монопрепаратов может быть рекомендована через 1-2 месяца после геморрагического инсульта, если есть сопутствующий значимый атеросклероз сосудов и есть высокий риск ишемических событий [3,4,5,7,8,13,17-19].
При транзиторных ишемических атаках и малом инсульте терапию антикоагулянтами начинают сразу, а при поражении более 1\3-1\2 бассейна средней мозговой артерии, следует начинать через 2-3 недели [4,5,7,8,17,18].
— при рестенозах после каротидной эндартерэктомии.
После операции – комбинация клопидогрель+ аспирин минимум в течение 1 года с последующим переходом на другие антиагреганты(Класс I, уровень А).[7,17-19].
Дальнейшее ведение
Больные, перенесшие ТИА, подлежат диспансерному наблюдению у врача-невролога в поликлинике по месту жительства. На амбулаторном этапе под наблюдением специалистов ПМСП (неврологи, кардиологи, терапевты, врачи общей практики, эндокринологи, сосудистые хирурги и др.) проводятся необходимые обследования по выявлению причин и патогенетических механизмов ТИА (если не были выполнены на предыдущем этапе), а также продолжаются мероприятия по индивидуальной профилактике инсульта, разработанной в условиях инсультного центра.
Индикаторы эффективности лечения
У пациента перенесшего ТИА критериями эффективности лечения являются:
1. Полная стабилизация жизненно-важных функций (дыхание, центральная гемодинамика, оксигенация, водно-электролитный баланс, углеводный обмен).
2. Регресс неврологического дефицита
3. Нормализация лабораторных показателей (общий анализ крови, мочи, биохимические показатели крови, коагулограмма).
4. Базисная коррекция АД с достижением целевых значений.
5. Восстановление кровотока стенозированного (окклюзированного) сосуда, подтвержденное результатами ангиографических исследований (церебральная ангиография, МСКТА, МРА) и ультразвуковыми методами (УЗДГ экстракраниальных сосудов, ТКДГ).
Госпитализация
Информация
Источники и литература
Информация
Указание условий пересмотра протокола: отклонение от протокола допустимо при наличии сопутствующей патологии, индивидуальных противопоказаний к лечению. Данный протокол подлежит пересмотру каждые три года, а также при появлении новых доказанных данных по проведению процедуры реабилитации.
Транзиторная ишемическая атака
Общая информация
Краткое описание
Название проткола: Транзиторная ишемическая атака
Код протокола:
Коды МКБ-10:
G45 Преходящие транзиторные церебральные ишемические приступы [атаки] и родственные синдромы
G45.0 Синдром вертебробазилярной артериальной системы
G45.1 Синдром сонной артерии (полушарный)
G45.2 Множественные и двусторонние синдромы церебральных артерий
G45.3 Преходящая слепота
G45.4 Транзиторная глобальная амнезия
Исключено: амнезия БДУ (R41.3)
G45.8 Другие транзиторные церебральные ишемические атаки и связанные с ними синдромы
G45.9 Транзиторная церебральная ишемическая атака неуточненная
Спазм церебральной артерии
Транзиторная церебральная ишемия БДУ
G46* Сосудистые мозговые синдромы при цереброваскулярных болезнях G46.0* Синдром средней мозговой артерии (I66.0†)
G46.1* Синдром передней мозговой артерии (I66.1†)
G46.2* Синдром задней мозговой артерии (I66.2†)
G46.3* Синдром инсульта в стволе головного мозга (I60-I67†)
G46.4* Синдром мозжечкового инсульта (I60-I67†)
G46.5* Чисто двигательный лакунарный синдром (I60-I67†)
G46.6* Чисто чувствительный лакунарный синдром (I60-I67†)
G46.7* Другие лакунарные синдромы (I60-I67†)
G46.8* Другие сосудистые синдромы головного мозга при цереброваскулярных болезнях (I60-I67†)
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
В случаях с преходящим нарушением мозгового кровообращения, даже если у больного к приезду бригады скорой помощи неврологическая симптоматика бесследно исчезла, необходима госпитализация в локальный инсультный центр в кратчайшие сроки.
Приемный покой (40 минут)
Медицинская сестра проводит:
1. Измерение АД
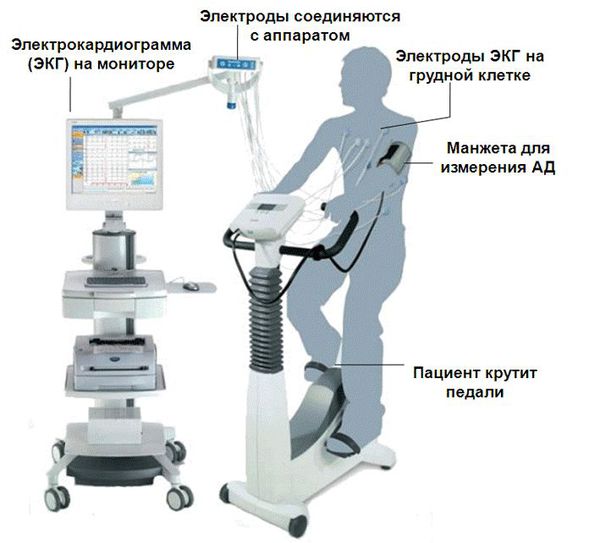
2. ЭКГ
3. Глюкозометрия
4. Установка кубитального катетера
5. Забор крови для лабораторного анализа :
— общий анализ крови (тромбоциты)
— коагулограмма (МНО, АЧТВ, фибриноген).
Дежурный врач невролог проводит сбор жалоб и анамнеза с уточнением точного времени появления и регресса неврологической симптоматики.
— Жалобы при поступлении:
головная боль__________________________________________________________________________
головокружение________________________________________________________________________
шаткость, неустойчивость при ходьбе_______________________________________________________
асимметрия лица_______________________________________________________________________
нарушение речи________________________________________________________________________
слабость в конечностях__________________________________________________________________
онемение в конечностях_________________________________________________________________
судорожный припадок___________________________________________________________________
тошнота_______________________________________________________________________________
рвота_________________________________________________________________________________
нарушения зрения______________________________________________________________________
повышение температуры тела_____________________________________________________________
боли в области сердца___________________________________________________________________
сердцебиение__________________________________________________________________________
нарушение дыхания_____________________________________________________________________
Другие жалобы:_________________________________________________________________________
— Анамнез заболевания:
Время начала заболевания:____________________2012______________ч_______________мин.
Предшествующие факторы:
— физическая нагрузка____________________________________________________________________
— эмоциональный стресс__________________________________________________________________
— прием алкоголя________________________________________________________________________
— прием лекарственных препаратов_________________________________________________________
Другие:________________________________________________________________________________
Прием лекарственных средств до приезда скорой помощи______________________________________
-Анамнез жизни:
ОНМК ранее
— ишемический (когда?)___________________________________________________________________
— геморрагический (когда?)________________________________________________________________
ТИА ранее (преходящие до 24 часов онемение, слабость в конечностях, асимметрия лица, когда?)______
Артериальная гипертензия, в течение какого времени__________________________________________
Максимальный подъем АД_________________________________________________________________
Средние цифры АД_______________________________________________________________________
Прием базисных гипотензивных препаратов (названия лекарственных средств, дозы)_________________
Сахарный диабет, в течение какого времени__________________________________________________
— 1 типа
— 2 типа
Прием пероральных сахароснижающих препаратов (названия лекарственных средств, дозы)___________
Прием инсулина (названия лекарственных средств, дозы)________________________________________
Острый инфаркт миокарда (когда?)__________________________________________________________
Нарушения сердечного ритма:
— фибрилляция предсердий________________________________________________________________
— экстрасистолия_________________________________________________________________________
— нарушения сердечной проводимости_______________________________________________________
— другие нарушения сердечного ритма________________________________________________________
Наличие протезированных клапанов сердца__________________________________________________
Ревматические пороки сердца_____________________________________________________________
Бактериальный эндокардит_______________________________________________________________
Другие заболевания сердца и сосудов_______________________________________________________
Заболевания крови:
— эритремия_____________________________________________________________________________
— анемия________________________________________________________________________________
— тромбоцитопения_______________________________________________________________________
— антифосфолипидный синдром____________________________________________________________
— тромбоцитоз___________________________________________________________________________
— гемофилия_____________________________________________________________________________
— лейкемия______________________________________________________________________________
— васкулиты_____________________________________________________________________________
Другие заболевания крови:_________________________________________________________________
Перенесенные операции (когда, какие?)____________________________________________________
Перенесенные черепно-мозговые травмы (когда? какие?)_____________________________________
Перенесенные инфекционные заболевания:
— туберкулез ___________________________________________________________________________
— сифилис______________________________________________________________________________
— вирусный гепатит______________________________________________________________________
— ВИЧ__________________________________________________________________________________
Другие перенесенные острые заболевания и травмы:__________________________________________
Наличие хронических заболеваний:_________________________________________________________
Курение (стаж, количество выкуриваемых сигарет в сутки)________________________________________
Злоупотребление алкоголем________________________________________________________________
— Наследственный анамнез (наличие у близких родственников ОНМК, ОИМ, артериальной гипертензии, атеросклероза, сахарного диабета и других заболеваний сердца, крови и сосудов)_____________________________
— Аллергологический анамнез________________________________
— Предварительный диагноз__________________________________
— Рекомендуется срочное ультразвуковое исследование сосудов шеи, транскраниальная доплерография, КТ ангиография или МР-ангиография
— ЭЭГ при судорожном синдроме
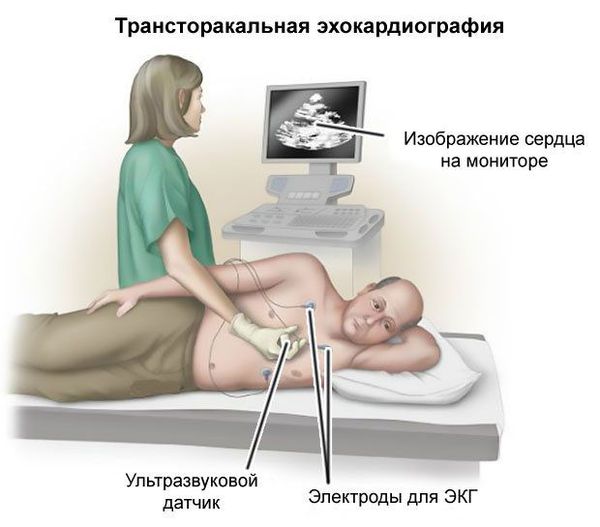
— УЗИ сердца проводится пациентам:
— с наличием кардиальной патологии в анамнезе, выявленной при объективном исследовании или по данным ЭКГ
— с подозрением на парадоксальную эмболию;
— при неустановленной причине ТИА;
— с подозрением на кардиальный источник эмболии (при церебральных инфарктах в разных сосудистых бассейнах);
— с подозрением на патологию аорты.
— По показаниям консультации кардиолога, гематолога, эндокринолога и других специалистов.
Лечение
При подтверждении диагноза транзиторной ишемической атаки больной госпитализируется в блок нейроренимации. Решение о проведении хирургических вмешательств в остром периоде ТИА (первые 24 часа) должно приниматься индивидуально в каждом случае в результате обсуждения с участием неврологов, анестезиологов, реаниматологов и хирургов (нейрохирурга и (или) сосудистого хирурга).
При имеющейся клинике ТИА или малого инсульта и наличии критического стеноза\острой окклюзии магистральных артерий в течение 24 часов рекомендуется попытка тромбэндартерэктомии.
Блок нейрореанимации (24 часа)
1. Мониторирование жизненно-важных функций
— Мониторинг неврологического статуса (с оценкой по шкалам NIHSS) в течение 24 часов
— Мониторинг ЧСС и АД не менее 24 часов
— Мониторинг сатурации кислородом не менее 24 часов
— Мониторинг жидкостного и электролитного баланса не менее 24 часов (контроль суточного диуреза, электролитов крови)
— Мониторинг уровня глюкозы при уровне гликемии выше 10 ммоль\л
2. Контроль лабораторных показателей и инструментальные исследования
1. Общий анализ крови с подсчетом тромбоцитов
2. Общий анализ мочи
3. КФК
4. МНО, АЧТВ, фибриноген
5. Холестерин крови, ЛПВП, ЛПНП, триглицериды
6. Электролиты крови
7. АлаТ, АсаТ, общий, прямой билирубин
8. Мочевина, креатинин
9. Общий белок и белковые фракции
10. Определение антинуклеарного фактора антител к кардиолипинам, фосфолипидам, LE- клеток (по показаниям)
11. Исследования крови на ВИЧ, гепатиты В.С, сифилис
12. Определение группы крови и резус фактор
13. ЭКГ
14. Холтеровское мониторирование ЭКГ по показаниям
15. Ультразвуковое исследование сосудов, КТ ангиография или МР-ангиография (если не было проведено ранее)
16. ЭЭГ при судорожном синдроме (если не было проведено ранее)
17. УЗИ сердца по показаниям (если не было проведено ранее)
18. Рентгенография легких по показаниям
3. Поддержание адекватного уровня АД
— Уровень АД в острейшем периоде не принято снижать если он не превышает 220\110 мм.рт.ст. у пациента с фоновой АГ и 160\105 без АГ в анамнезе для сохранения достаточного уровня перфузии.
— При необходимости снижение давления осуществляют на 15-20% от исходных величин (на 5-10 мм.рт.ст. в первые 4 часа, а затем на 5-10 мм.рт.ст. каждые 4 часа- для пациентов с острым инфарктом миокарда, сердечной недостаточностью, острой почечной недостаточностью, гипертонической энцефалопатией или дисекцией аорты.
Антигипертензивные препараты:
1. Ингибиторы АПФ
— Каптоприл является препаратом выбора для снижения АД. Назначается внутрь в начальной дозе 12,5 мг., если систолическое АД не выше 200 мм.рт.ст., или 25 мг., если систолическое АД выше 200 мм.рт.ст. При необходимости применяется повторно в той же или вдвое большей дозе в зависимости от установленного гипотензивного эффекта. Если через 30-40 мин. после приема 12,5 мг. Каптоприла АД снизилось на 15% от исходного, повторить введение препарата в той же дозе через 3 часа. Если АД не изменилось или повысилось назначают 25 мг. безотлагательно.
— Эналаприл используется при необходимости экстренного парентерального введения препарата. Доза титруется под контролем АД и обычно составляет 1,25 мг. внутривенно медленно ( в течении 5 минут) на физ. растворе. Эффективным считают снижение систолического АД на 15% от исходного через 30-60 мин. Кратность введения при необходимости каждые 6 часов.
— Периндоприл назначается внутрь по 2-4 мг. 1-2 раза в сутки.
2. Антагонисты рецепторов АТ II
— Эпросартан назначается внутрь по 600 мг. однократно в сутки
— Кандесартан назначается внутрь в начальной дозе 4-8 мг. 1 раз в сутки, при нарушении функции печени и почек начальная доза уменьшается до 2 мг. в сутки.
3. Бета-адреноблокаторы
— Пропранолол назначается в дозе 20-40 мг. внутрь. Для экстренного снижения АД используется в\в в дозе 1 мг. в течении 1 мин (0,4 мл. 0,25% раствора в 20 мл. физ. Раствора). При необходимости инъекции повторяют с 2 минутным интервалом, максимальная доза 10 мг.
— Эсмолол применяется для экстренного снижения АД в виде в\в инфузии: нагрузочная доза 0,5 мг\кг в течении 1 мин., затем 0,05 мг\кг\мин. в течении последующих 4 мин. Возможно повторное введение нагрузочной дозы и увеличение скорости введения до 0,1 мг\кг\мин. Обычная поддерживающая доза 0,025-0,3 мг\кг\мин
4. Альфа-Бета-Адреноблокаторы
— Проксодолол применяют для экстренного парентерального снижения АД. Назначается в\в 1-2 мл. 1% раствора в течении 1 мин. При необходимости эту дозу повторяют с интервалом 5 мин. до появления эффекта. Возможно в\в капельное введение 5 мл. 1% раствора в 200 мл. изотонического раствора хлорида натрия или 5% раствора глюкозы со скоростью 0,5 мг.(2 мл раствора) в 1 мин. Всего вводят не более 5-10 мл 1% раствора (50-100 мг). При САД более 220 мм.рт.ст., ДАД 121-140 мм.рт.ст. в\в лабеталол 10-20 мг. каждые 10 мин.-20 мин.
5. Агонисты центральных альфа-адренорецепторов
— Клонидин назначают 0,075-0,15 мг. под язык. Для экстренного снижения АД в\в 0,1-0,2 мг (1-2 мл 0,01% раствора) медленно. Максимальная суточная доза 0,75 мг.
6. Альфа 1-адреноблокаторы
— Эбрантил применяют при гипертоническом кризе, тяжелой форме артериальной гипертензии, в том числе резистентной к терапии. Проводят в/в инъекцию 25 мг. препарата. Если АД снижается через 2 мин., то для поддержания его на достигнутом уровне проводят в/в инфузию. Если через 2 мин. после проведения в/в инъекции давление остается прежним, проводят повторную в/в инъекцию 25 мг. эбрантила. Если АД снижается через 2 мин. после повторной инъекции, проводят в/в инфузию с начальной дозой до 6 мг. в 1-2 мин. Если же через 2 мин. после проведения повторной в/в инъекции АД остается на прежнем уровне, то препарат эбрантил вводят в/в медленно в дозе 50 мг.
При снижении АД
— Для поддержания уровня АД используется дофамин. 50-100 мг. препарата разводят 200-400 мл. изотонического раствора и вводят в\в предпочтительно с использованием инфузомата (начальная до 5 мкг\кг\мин). Начальная скорость введения 3-6 капель в мин. Под строгим контролем АД и частоты пульса скорость введения может быть увеличена до 10-12 кап. в минуту. Инфузию продолжают до повышения среднего АД в пределах 100-110 мм.рт.ст..
— Глюкокортикостероиды. Преднизолон вводят однократно в\в струйно в дозе 120 мг. или дексаметазон однократно в\в струйно в дозе 16 мл. Последующий режим введения ГКС определяется степенью стабилизации среднего АД в пределах 100-110 мм.рт.ст.
— Гипер ХАЕС (при необходимости коррекции гиповолемии) 250 мл. в течении 30 мин.
5. Коррекция уровня глюкозы
Абсолютным показанием для назначения инсулинов короткого действия является уровень глюкозы крови более 10 ммоль\л. Больные, страдающие сахарным диабетом, должны быть переведены на подкожные инъекции инсулина короткого действия, контроль глюкозы крови через 60 мин. после введения инсулина, таблица 1.
| Протокол введения инсулина | ||||
| Уровень глюкозы плазмы крови ммоль\л | Низкие дозы | Средние дозы | Высокие дозы | Индивидуальное дозирование |
| Менее 3,3 | Лечение гипогликемии | Лечение гипогликемии | Лечение гипогликемии | Лечение гипогликемии |
| 3,3-7,2 | 0 ЕД | 0 ЕД | 0ЕД | ______ЕД |
| 7,3-9,9 | 2 ЕД | 4ЕД | 8ЕД | _______ЕД |
| 10-13,7 | 4 ЕД | 8 ЕД | 12 ЕД | ________ЕД |
| 13,8-16,6 | 6 ЕД | 10 ЕД | 16 ЕД | ________ЕД |
| 16,7-19,4 | 8 ЕД | 12 ЕД | 20 ЕД | ________ЕД |
| 19,5-21,1 | 10 ЕД | 16 ЕД | 24 ЕД | ________ЕД |
| Более 21,2 | 12 ЕД и вызвать врача | 20 ЕД и вызвать врача | 28 ЕД и вызвать врача | ________ЕД |
Примечание. «Низкие дозы»-лечение согласно шкале «низких доз» применяется в качестве начального лечения у худых, пожилых больных, а также у больных, находящихся полностью на парентеральном питании; «средние дозы»-начальное лечение для большинства больных; « высокие дозы» используют у больных с инфекцией, а также получающих высокие дозы глюкокортикостероидов.
Внутривенное капельное введение инсулина осуществляют при уровне глюкозы плазмы более 13,9 ммоль\л. Начальную дозировку инсулина для в\в капельного введения рассчитывают по формуле: (уровень глюкозы плазмы крови (ммоль\л)*18-60)*0,03=______ ЕД в 1 час в\в. Дозу инсулина изменяют каждый час с использованием данной формулы.
При гипогликемии ниже 2,7 ммоль\л-инфузия 10-20% глюкозы или болюсно в\в 40% глюкоза 30,0 мл.
6. Нейропротективная терапия
Первичная нейропротекция (с первых минут ишемии):
— магния сульфат (антагонист глутаматных рецепторов) 25% раствор 30 мл. в сутки
— глицин (активатор тормозных нейротрансмиттерных систем), рекомендуемая доза 20 мг\кг ( всреднем 1-2 г\сутки) сублингвально
— нимодипин (антагонист потенциалзависимых кальциевых каналов). Препарат может быть включен в комплексную терапию инсульта только у пациентов с высокими цифрами АД (выше 220\120 мм.рт.ст), так как обладает вазодилатирующим действием.
По истечении 24 часов пребывания пациента с ТИА в блоке нейрореанимации при условии ясного сознания, отсутствия (либо минимальной) неврологической симптоматики, отсутствия тяжелой соматической патологии, стабильных показателей дыхания и центральной гемодинамики больной может быть переведен в отделение ранней нейрореабилитации.
Отделение ранней нейрореабилитации
В отделении ранней нейрореабилитации необходимы дополнительные обследования (если по каким-то причинам не были проведены ранее), консультации специалистов и подбор базисной терапии с целью профилактики инсульта.
— Консультация кардиолога: при артериальной гипертензии, нарушениях сердечного ритма, инфаркте миокарда, стенокардии и другой кардиальной патологии.
— УЗИ сердца по показаниям (если не было сделано ранее):
— Холтеровское мониторирование ЭКГ при нарушениях сердечного ритма.
— Всем пациентам (если по каким- то причинам не было проведено ранее) УЗДГ экстракраниальных сосудов и транскраниальная доплерография.
— КТ ангиография или МР ангиография (если не были проведены на предыдущих этапах)
— Консультация эндокринолога при выявленной гипергликемии.
— Консультации других специалистов (по показаниям).
В условиях отделения ранней нейрореабилитации по результатам проведенных обследований и консультаций начинают мероприятия по профилактике инсульта.
Стратификация пациентов по риску инсульта позволяет выбрать разные схемы лечения.
Шкала оценки риска повторного инсульта
| Факторы риска | Баллы |
| Возраст менее 65 лет | 0 |
| Возраст 65-75 лет | 1 |
| Возраст более 75 лет | 2 |
| Артериальная гипертензия | 1 |
| Сахарный диабет | 1 |
| Инфаркт миокарда | 1 |
| Другие сердечно-сосудистые заболевания (ИБС, сердечная недостаточность, желудочковая аритмия), за исключением инфаркта миокарда и фибрилляции предсердий) | 1 |
| Заболевания периферических артерий | 1 |
| Курение | 1 |
| Транзиторная ишемическая атака или инсульт в дополнение к оцениваемому событию | 1 |
| Сумма баллов |
1. Антигипертензивная терапия
Расчет целевых значений АД:
— У большинства пациентов менее 140\90 мм.рт.ст.
— При сопутствующем сахарном диабете и заболеваниях почек менее 130\80 мм.рт.ст.
— При наличии гемодинамически значимых стенозов слишком сильно снижать АД нельзя!
— При двухсторонних стенозах рекомендуемый уровень 150-180\70-80 мм.рт.ст.
— При одностороннем стенозе рекомендуемый уровень 130-150\70-80 мм.рт.ст.
Препараты выбора ингибиторы АПФ, блокаторы ангиотензиновых рецепторов (т.к. они обладают ангио-, органопротекторным, антиатерогенным эффектом, снижают риск ОНМК также у нормотоников). Кроме того, можно применять диуретики и малые дозы В-адреноблокаторов.
2. Гиполипидемическая терапия.
Обязательно назначается при высоком риске инсульта (генерализованный атеросклероз) когда есть сопутствующие ИБС или атеросклероз периферических артерий или сахарный диабет, а также выраженный стеноз брахиоцефальных артерий (критические и субкритические стенозы) без ишемических событий.
Если есть сопутствующие ИБС или атеросклероз периферических артерий целевой уровень холестерина ЛПНП менее 2,6 ммоль\л.
Если имеются множественные факторы риска (очень высокий риск инсульта) целевой уровень холестерина менее 1,8 ммоль\л.
Необходимо начать терапию в течение первых 6 месяцев, раз в 3 месяца контролировать липидограмму, функциональные пробы печени и КФК. Основание для отмены статинов: повышение КФК более чем в 10 раз и функциональных проб печени более чем в 5 раз.
3. Антитромботическая терапия.
Малые дозы (25 мг) аспирина +200 мг дипиридамола медленного высвобождения в капсулах 2 раза в сутки (агренокс).
Агренокс в первое время может вызывать головную боль, поэтому рекомендуется начать прием по следующей схеме: первую неделю: утром аспиринсодержащий препарат (кардиомагнил, тромбо-асс)+вечером агренокс 1 капс., со второй недели только агренокс по 1 капс. 2 раза в день.
Клопидогрель 75 мг\сутки (плавикс, эгитромб)- препарат первого выбора при высоком риске повторного инсульта.
При непереносимости аспирина или при сопутствующих инфаркте миокарда, стенокардии или облитерирующем атеросклерозе сосудов нижних конечностей, сахарном диабете, после каротидной эндартериэктомии, аортокоронарного шунтирования, баллонной ангиопластики и стентирования.
4. Антикоагулянтная терапия
Варфарин. Применяется только при кардиогенной этиологии ТИА (особенно при неклапанной мерцательной аритмии) длительно, а при кардиоэмболическом инсульте на фоне острого инфаркта миокарда-минимум на 3 месяца. Также терапия антикоагулянтами может быть предпочтительной у пациентов с атеромой аорты, фузиформной аневризмой основной артерии или диссекцией артерии шеи. Начальная доза 2,5 мг. до уровня МНО=2-3 (1 раз в неделю проводить контроль МНО, наращивать дозу по 1,25 мг за 1 раз). После титрования дозы контроль МНО 1 раз в месяц или ПТИ (целевой уровень 50-60%).
Применение варфарина не рекомендуется при:
— частых падениях,
— низкой приверженности к терапии
— неконтролируемой эпилепсии
— ЖК кровотечениях
Пожилой возраст не является противопоказанием для терапии оральными антикоагулянтами. При невозможности назначения варфарина рекомендуется назначение агренокса, в крайнем случае, аспирина 100 мг.
5. Воздействие на корригируемые факторы риска
Рекомендации для пациентов по изменению образа жизни (выдается каждому пациенту, перенесшему инсульт или ТИА при выписке из неврологического отделения)
Придерживаясь данных правил, Вы сможете значительно снизить риск развития инсульта.
Соблюдение данных рекомендаций позволит снизить риск повторного инсульта на 40%.
И не забывайте принимать лекарства, которые Вам рекомендовал ваш доктор на ежедневный прием!
Регулярный прием индивидуально подобранных препаратов (см. выписку) снижает риск развития инсульта еще на 40%.
Имейте в виде, что самостоятельно отменять или заменять лекарственные препараты на другие, не посоветовавшись с врачом опасно!
Хирургическое лечение транзиторных ишемических атак
Показаниями к проведению хирургических вмешательств являются:
1. Стеноз сонных артерий более 70% вне зависимости от наличия очаговой неврологической симптоматики.
2. Стеноз сонных артерий более 50% при наличии очаговой неврологической симптоматики.
3. Гемодинамически значимые патологические деформации (локальный турбулентный кровоток в области деформации с повышением линейной скорости кровотока более 220 см\сек или более чем в 3 раза по сравнению с базовыми величинами кровотока); при повышении линейной скорости кровотока более 170 см\сек (или более чем в 2раза )- при наличии очаговой неврологической симптоматики.
4. Окклюзии сонных артерий при субкомпенсации мозгового кровотока в бассейне окклюзированной артерии (ундулирующий неврологический дефицит, ретроградный кровоток по глазничной артерии, асимметрия кровотока при транскраниальной доплерографии, исчерпанные или сниженные цереброваскулярные резервы).
5. Гемодинамически значимые стенозы первого сегмента позвоночных артерий при наличии клинической симптоматики.
6. Гемодинамически значимые стенозы или окклюзии подключичных артерий при развитии синдрома подключично-позвоночного обкрадывания.
При выявлении критического стеноза сонных артерий хирургическое лечение следует проводить в ускоренном порядке.
При выявлении патологических деформаций с умеренной гемодинамической значимостью (подъем линейной скорости кровотока с 170 до 220 см\сек) у больных с общемозговой симптоматикой рекомендовано динамическое наблюдение (3-4 месяца) на фоне консервативной терапии, стабилизации АД.
Выявление синдрома подключично-позвоночного обкрадывания у больных с клиникой вертебро-базилярной недостаточности является показанием к цифровой субтракционной ангиографии. При выявлении гемодинамически значимого стеноза проксимальных сегментов подключичной артерии показано одномоментная ангиопластика и стентирование. В случае невозможности проведения стентирующей операции (извитость, окклюзия) показаны операции подключично\позвоночно-сонного шунтирования.
При множественном поражении брахиоцефальных артерий тактика этапного хирургического вмешательства определяется следующим образом:
1. При двухстороннем гемодинамически значимом поражении внутренних сонных артерий в холодном периоде ОНМК первым этапом показано выполнение реконструкции внутренней сонной артерии на стороне очаговой полушарной неврологической симптоматики. При асимптомном клиническом течении или дисциркуляторной энцефалопатии первичное реконструктивное вмешательство выполняется на стороне с преобладанием степени стеноза, его гемодинамической значимостью, большей нестабильностью атеросклеротической бляшки. При равнозначных поражениях внутренних сонных артерий для первого этапа выбирается сторона доминантного полушария.
2. При сочетании окклюзии внутренней сонной артерии и контралатерального стеноза внутренней сонной артерии реконструкция последней первым этапом проводится при критической степени стеноза и преобладании компенсации мозгового кровотока по задним отделам Виллизиева круга. Создание экстраинтракраниального микроанастомоза первым этапом целесообразно при наличии очаговой симптоматики на стороне тромбированной внутренней сонной артерии и субкритическом характере стеноза противоположной внутренней сонной артерии.
3. При гемодинамически значимом стенозе наружной сонной артерии или окклюзии общей сонной артерии на стороне тромбоза внутренней сонной артерии перед созданием экстраинтракраниального микроанастомоза показана этапная пластика устья наружной сонной артерии или подключично-наружносонное шунтирование. Выполнение одномоментных реконструктивных и реваскуляризирующих вмешательств нецелесообразно.
4. При сочетанном поражении сонных и позвоночных артерий в функционирующих задних отделах Виллизиева круга предпочтительно первым этапом выполнять реконструкцию артерий каротидного бассейна, как в наиболее значимом звене суммарного мозгового кровотока. Показания и очередность выполнения реконструктивных вмешательств на позвоночных артериях определяется гемодинамической значимостью стенозирующего поражения, наличием клинической симптоматики, а также состоянием задних отделов Виллизиева круга.
5. Сроки выполнения этапов хирургического лечения больных с множественной стенозирующей патологией артерий определяется гемодинамической значимостью и эмбологенностью имеющихся стенозов, состоянием системной, церебральной гемодинамики, а также состоянием больного после уже перенесенных этапов хирургического лечения. В среднем срок между этапными хирургическими вмешательствами составляет 2-3 месяца. В случае наличия критических эмбологенных стенозов на неоперированной артерии сроки между операциями следует сократить (от недели до месяца).