Как узнать перелом ноги
Как ушиб отличить от перелома
Поскользнулся на обледеневшем тротуаре либо споткнулся, упал – и почувствовал резкую боль. Что это? Ушиб или, возможно, перелом?
Надо ли срочно отправляться в травмпункт или можно обойтись домашними средствами? Попробуем разобраться.
Ушиб – что это?
Ушиб – это травма, при которой не происходит нарушения целостности и структуры тканей. При ушибе нет большой открытой раны или сильного кровотечения, возможны только ссадины, которые быстро проходят. А вот кровоподтек вполне вероятен. Он вызван внутренним кровоизлиянием: сдавленные при ушибе ткани прижимаются к костям, повреждают кровеносные сосуды и последние лопаются. Результат – сине-багровое пятно, которое со временем становится желто-зеленым.
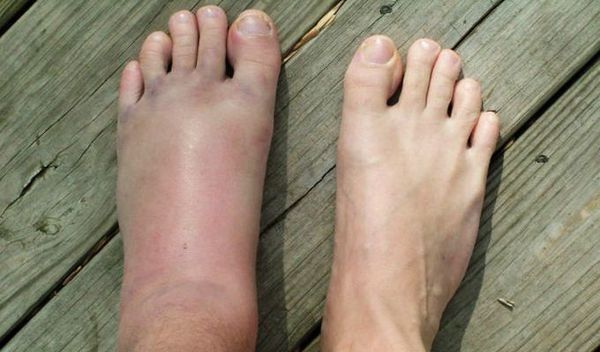
Еще один признак – отек, образующийся на месте ушиба, который ограничивает движения в поврежденном органе.
И конечно, основным проявлением ушиба бывает боль – разная по интенсивности, от небольшой до сильнейшей.
Как проявляется перелом?
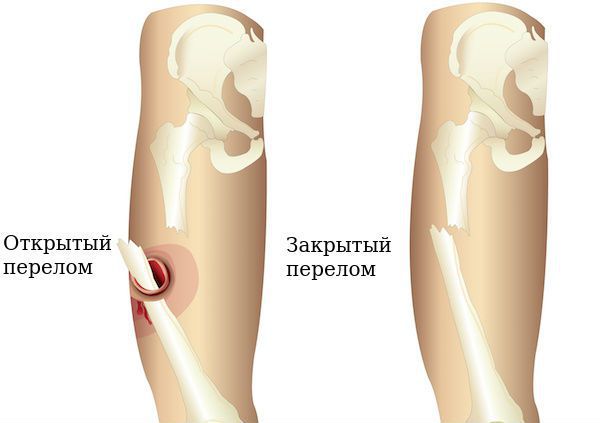
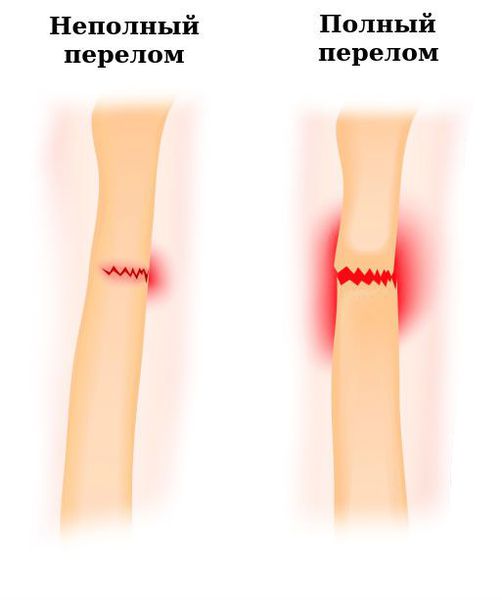
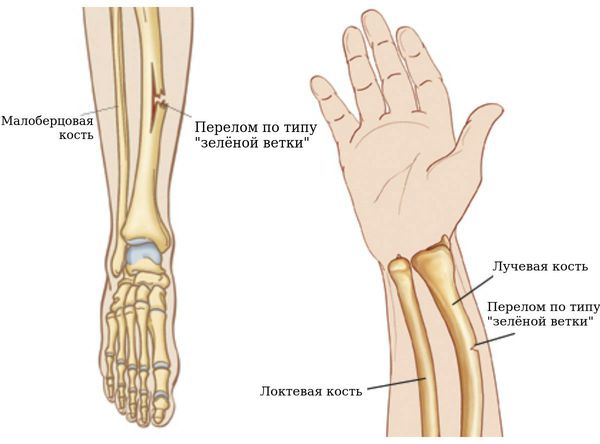
При переломе полностью либо частично (трещина) повреждается костная ткань. Травмированная кость может в некоторых случаях разрывать кожу, выходя на поверхность, – это открытый перелом.
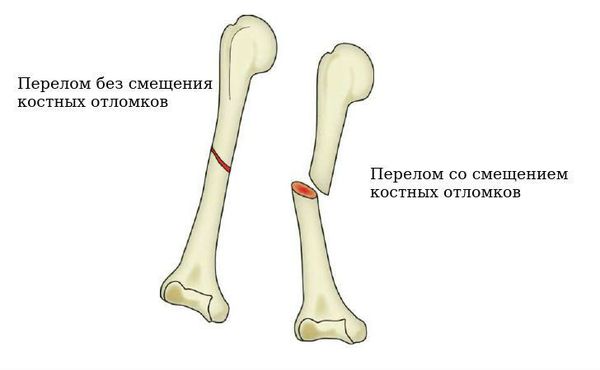
При закрытом переломе отломки кости могут смещаться (тогда говорят о переломе со смещением) либо оставаться на месте (перелом без смещения).
Перелом характеризуется в первую очередь болью, резкой и сильной в момент получения травмы, иногда даже можно слышать характерный хруст ломающейся кости.
В случае перелома тоже возможны отек и кровоподтек. И все же отличия его от ушиба имеются.
Как отличить?
Понятно, что открытый перелом виден сразу – по костям, торчащим из раны. Трудности возникают при определении закрытого перелома, особенно если отломки кости не сместились.
Боль от ушиба постепенно утихает, и через пару часов наступает облегчение. Если же на травмированный участок положить лед, то отек спадет.
При переломе отек не спадает, а боль не уменьшается и может даже усилиться.
Если сломана рука или нога, то опереться на поврежденную конечность невозможно, если поврежден палец, то его никак не согнуть. При ушибе стопы можно ходить, правда, с сильной болью. Если стопа сломана, то невозможно и шагу ступить.
Сломанное ребро дает о себе знать болью при любых движениях туловища, кашле и даже вдохе.
Если перелом со смещением и отломок кости расположен близко к коже, то он может выступить под кожей в виде выпуклости, болезненной при касании. Сломанная рука (нога) висит или неестественно согнута. В месте травмы может наблюдаться патологическая подвижность кости. Если ушиб сильный, порваны мышцы, конечность тоже может не действовать, ее нельзя согнуть
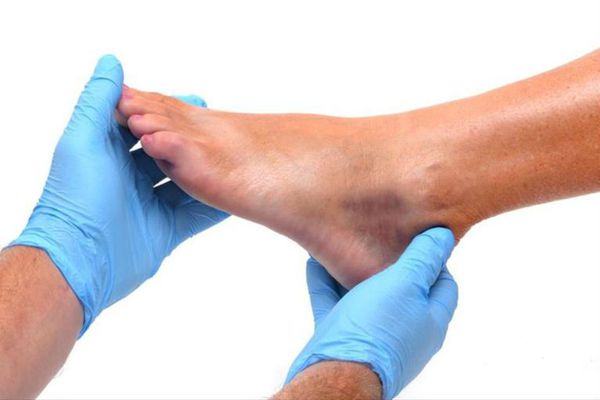
Определить перелом можно с помощью синдрома осевой нагрузки. Травмированного просят попробовать опереться на больную руку, перенести вес тела на больную ногу, сжать кулак и постучать по нему, то есть приложить силу к травмированной кости в продольном направлении. При переломе это вызовет сильнейшую боль, если же это ушиб, то боли не будет.
Это связано с тем, что при переломе повреждается надкостница, а в ней расположено большое число нервных рецепторов. Они и вызывают боль.
Перелом ноги – это нарушение целостности одной или нескольких костей нижней конечности в результате травмы. Является чрезвычайно широко распространенным повреждением. Тяжесть, сроки и методы лечения, а также отдаленные последствия могут существенно различаться в зависимости от уровня и особенностей перелома. Общими признаками переломов ноги являются отек, боль, нарушение опоры и движений. Часто выявляется патологическая подвижность и крепитация. Для уточнения диагноза используют рентгенографию и КТ, в отдельных случаях назначают МРТ и артроскопию. Возможно как консервативное, так и оперативное лечение.
МКБ-10
Общие сведения
Перелом ноги – чрезвычайно распространенная травма. По статистике, 45% от общего числа скелетных повреждений приходится на переломы нижних конечностей. Перелом ноги может быть изолированным или множественным либо наблюдаться в составе сочетанной травмы (политравмы). Возможны сочетания с переломами костей верхних конечностей, переломами таза, повреждениями грудной клетки, ЧМТ, повреждением почки, переломами позвоночника и тупой травмой живота. Лечение переломов ноги осуществляют врачи-травматологи. В зависимости от тяжести повреждения возможно как амбулаторное наблюдение, так и госпитализация в стационар. Применяются как консервативные методики, так и различные оперативные методы лечения.
Причины
Переломы ноги чаще являются следствием несчастных случаев в быту (например, падений на скользкой поверхности). Второе и третье места по распространенности занимают переломы ног вследствие автодорожных происшествий и падений с высоты. Кроме того, причиной травмы могут становиться криминальные инциденты, а также производственные или природные катастрофы.
Классификация
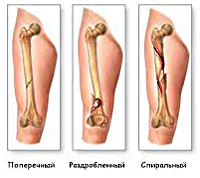
Переломы ноги могут быть полными и неполными (трещины). Переломы ног, сообщающиеся с внешней средой через рану на коже, называются открытыми. Если раны нет, перелом является закрытым. В зависимости от особенностей линии излома и характера отломков в травматологии выделяют следующие виды переломов ног:
С учетом уровня перелома ноги выделяют:
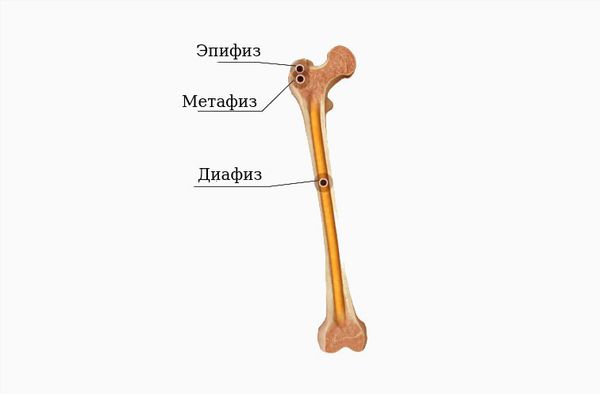
Травмы проксимального и дистального концов кости могут быть внутрисуставными (эпифизарными) или околосуставными (метафизарными). При внутрисуставных переломах ног наблюдаются сопутствующие повреждения различных суставных структур, в том числе – хряща, капсулы и связок. Возможно сочетание с подвывихом либо вывихом. Околосуставные переломы ног образуются в переходной зоне между суставным концом и диафизом и нередко бывают вколоченными. Диафизарные переломы возникают в средней части кости и обычно сопровождаются смещением отломков.
Виды перелома ноги
Переломы бедра
Перелом бедра – тяжелая травма, сопровождающаяся выраженным болевым синдромом и значительной кровопотерей вследствие кровотечения из отломков. Тяжесть повреждения и необходимость фиксации фрагментов с использованием скелетного вытяжения или массивной гипсовой повязки обуславливает резкое снижение подвижности больных, что, особенно при наличии других травм или сопутствующих заболеваний, может становиться причиной развития опасных осложнений, в том числе – пролежней и застойной пневмонии. В первые трое суток после травмы возможна жировая эмболия.
Переломы шейки бедра являются внутрисуставными и чаще возникают у пожилых пациентов, страдающих остеопорозом. Перелом ноги образуется вследствие падения дома или на улице, при значительном снижении прочности кости ее целостность может нарушиться даже при неловком повороте в постели. Пациент жалуется на умеренную боль в области сустава, боль усиливается при движениях. Нога развернута кнаружи, в положении на спине больной не может самостоятельно приподнять пятку над постелью. При смещении отломков выявляется укорочение конечности. Отек области повреждения, как правило, незначительный.
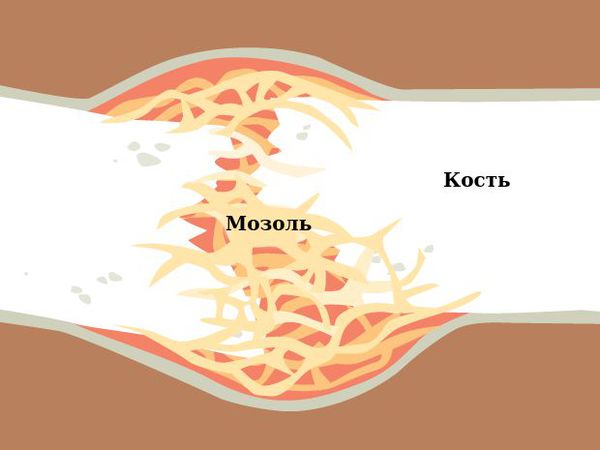
Диагноз подтверждают при помощи рентгенографии тазобедренного сустава. Из-за недостаточного кровоснабжения шейка бедра плохо срастается, полноценной костной мозоли, как правило, не образуется, отломки «схватываются» между собой соединительной тканью, что обуславливает высокий процент выходов на инвалидность. С учетом данного обстоятельства предпочтительным способом лечения при таких переломах ноги является операция – остеосинтез трехлопастным гвоздем, эндопротезирование или костная аутопластика.
Если общее состояние не позволяет провести хирургическое вмешательство, используют скелетное вытяжение. Больным старческого возраста накладывают гипсовый сапожок с поперечной планкой, исключающей вращение конечности. Это позволяет обеспечить образование фиброзной мозоли при сохранении достаточной физической активности пациента.
Вертельные переломы являются внесуставными и чаще образуются у больных трудоспособного возраста. Признаки перелома ноги те же, что и при повреждении шейки бедра, однако симптоматика выражена ярче, наблюдается более выраженный болевой синдром и значительный отек травмированной области. Для диагностики также используется рентгенография тазобедренного сустава. Подобные повреждения обычно хорошо срастаются без операции. Пациенту на 8 недель накладывают скелетное вытяжение, а затем заменяют его гипсовой повязкой. Для ранней активизации больных могут использоваться различные оперативные методики, в том числе – остеосинтез пластиной, трехлопастным гвоздем или винтами.
Возникает резкая боль и значительный отек, на коже могут появляться кровоподтеки. Конечность укорочена, бедро деформировано, выявляется крепитация, патологическая подвижность. В отдельных случаях возможен травматический шок. Для подтверждения диагноза назначается рентгенография бедра. Лечение консервативное или оперативное. На этапе поступления для предотвращения развития шока осуществляется качественное обезболивание. Потом накладывается скелетное вытяжение либо осуществляется остеосинтез бедра пластиной, штифтом или стержнем.
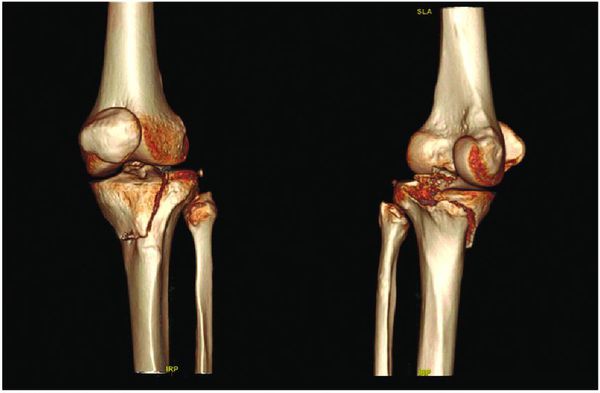
Мыщелковые переломы бедра являются внутрисуставными. Чаще встречаются у пожилых, возникают при падении или ударе по колену. Сопровождаются резкой болью в области колена и нижней части бедра. Опора и движения ограничены. Коленный сустав отечен, определяется гемартроз. При переломах мыщелков со смещением наблюдается отклонение голени внутрь либо кнаружи. Для уточнения диагноза назначают рентгенографию коленного сустава. При поступлении сустав пунктируют, затем накладывают гипс или скелетное вытяжение. Если отломки невозможно сопоставить, проводят операцию – остеосинтез винтами, пластиной или болтами-стяжками.
Переломы голени
Переломы голени – самые распространенные переломы ног. Возникают в результате высокоэнергетического воздействия, например, автотранспортного происшествия либо падения с высоты. Исключение – переломы лодыжек, которые, как правило, образуются при подворачивании ноги. Могут выявляться у людей любого возраста, однако, в целом наблюдается преобладание пациентов трудоспособного возраста.
Переломы мыщелков большеберцовой кости являются внутрисуставными и чаще возникают вследствие падения с высоты. Возможны как изолированные переломы внутреннего или наружного мыщелка, так и одновременный перелом двух мыщелков. Коленный сустав отечен, в нем определяется гемартроз. Движения и опора болезненны, резко затруднены. Диагноз уточняют на основании рентгенографии, реже используют МРТ коленного сустава. Лечение – пункция, блокада места перелома, при переломах ноги без смещения осуществляют иммобилизацию гипсовой повязкой, при повреждениях со смещением накладывают скелетное вытяжение либо выполняют операцию (остеосинтез пластинами, винтами или аппаратом Илизарова).
Диафизарные переломы костей голени. Образуются в результате прямой либо непрямой высокоэнергетической травмы. Возможен перелом только большеберцовой или только малоберцовой кости либо перелом обеих костей голени (самый распространенный). При переломах одной кости смещения отломков не наблюдается, либо оно менее выраженное и проще поддается коррекции, поскольку вторая кость остается целой и удерживает сломанную в относительно правильном положении. Переломы обеих костей – более тяжелые, при них чаще возникает выраженное смещение и чаще требуется хирургическое вмешательство.
Повреждение проявляется болью и выраженным отеком. Наблюдается патологическая подвижность, крепитация. Опора невозможна, движения сильно затруднены. Диагноз подтверждают при помощи рентгенографии. Лечение переломов одной из костей голени чаще консервативное – при необходимости проводят репозицию, затем накладывают гипс. Лечение повреждений обеих костей голени может быть консервативным или оперативным. В первом случае на 4 недели накладывают скелетное вытяжение, а затем осуществляют иммобилизацию гипсовой повязкой. Во втором выполняют очаговый остеосинтез с использованием блокируемых стержней, винтов, реже – пластин, либо внеочаговый остеосинтез с наложением аппарата Илизарова.
Переломы лодыжек – очень распространенное повреждение. Такие переломы ног чаще возникают при подворачивании стопы, реже являются следствием прямого удара в область сустава. Возможен перелом одной лодыжки (внутренней или наружной), перелом обеих лодыжек (двухлодыжечный перелом) и перелом обеих лодыжек в сочетании с повреждением заднего либо переднего края большеберцовой кости (трехлодыжечный перелом). Травма может сопровождаться или не сопровождаться подвывихом, смещением отломков и разрывом связок. В большинстве случаев, чем больше лодыжек сломано – тем выше вероятность наличия отягчающих моментов (подвывих, смещение и т. д.).
Возникает резкая боль. Область сустава отечна, движения и опора резко затруднены или невозможны. При подвывихе и смещении фрагментов выявляется деформация области повреждения. Диагноз подтверждают при помощи рентгенографии голеностопного сустава. Лечение – обезболивание, репозиция, гипс. Срок иммобилизации определяется, исходя из количества сломанных лодыжек (по 4 недели на каждую лодыжку), то есть 4 недели при однолодыжечных переломах, 8 – при двухлодыжечных и 12 – при трехлодыжечных. При невозможности адекватного сопоставления фрагментов и устранения подвывиха показано хирургическое вмешательство – остеосинтез лодыжки винтами, пластинами или спицами.
Переломы костей стопы
Перелом пяточной кости обычно образуется при падении с высоты. Может быть внутри- или внесуставным, сопровождаться либо не сопровождаться смещением фрагментов. Пяточная область отечна, расширена, резко болезненна, опора невозможна. Для уточнения диагноза выполняют рентгенографию пятки. При переломах ноги без смещения накладывают гипс, при смещении осуществляют закрытую репозицию, в особо сложных случаях иногда монтируют аппарат Илизарова.
Переломы костей предплюсны – такие переломы ног встречаются достаточно редко, возникают в результате подворачивания ноги, падения или прямого удара. Сопровождаются болью, отеком стопы, затруднением опоры и движений. Диагноз подтверждают при помощи рентгенографии стопы. Лечение консервативное – гипс в течение 1-1,5 мес.
Переломы костей плюсны и пальцев – достаточно распространенные переломы ног. Чаще образуются вследствие удара или падения тяжелого предмета на стопу. Иногда наблюдается смещение. Дистальная часть стопы отечна, болезненна, опора затруднена. Для уточнения диагноза используют рентгенографию. Лечение обычно консервативное – гипсовая повязка (при наличии смещения – с предварительной репозицией). При невозможности удержать отломки в правильном положении производят фиксацию спицей.
Как отличить перелом от ушиба: 8 главных признаков
Эксперт
Относительные признаки
Некоторые симптомы возникают и при переломе, и при ушибе, но проявляются по-разному.
Абсолютные признаки
У перелома есть уникальные признаки, которых никогда не бывает при ушибе.
Всегда ли можно отличить перелом от ушиба
Нет, не всегда. При разрыве сосудов, обширном ушибе иногда образуются большие кровоподтеки и разлитой отек, как после перелома. Человек с высоким болевым порогом при переломе может рассказывать, что болит терпимо. Пострадавший с низким болевым порогом, напротив, будет жаловаться на сильную боль даже при небольшом ушибе.
При трещинах отломки не смещаются, поэтому все уникальные признаки перелома отсутствуют. При вколоченных переломах один фрагмент кости внедряется в другой, конечность укорачивается или деформируется, но хруста и патологической подвижности нет.

У кого легко спутать ушиб и перелом
Перепутать ушиб с переломом можно у любого человека, но чаще всего тяжесть травмы недооценивают в следующих случаях.
Иногда отличить перелом от ушиба без рентгеновских снимков не может даже опытный травматолог. Поэтому обращаться за помощью необходимо при любых травмах.
Ранее Yellmed рассказывал, что делать, если укусил клещ.
Что такое закрытый перелом? Причины возникновения, диагностику и методы лечения разберем в статье доктора Николенко Виталия Александровича, травматолога со стажем в 11 лет.
Определение болезни. Причины заболевания
Закрытый перелом — нарушение целостности кости без повреждения кожных покровов или слизистых оболочек.
Закрытый перелом — всегда результат воздействия механической силы, превышающей прочность кости.
Закрытый перелом не расценивается как сугубо механическое нарушение целостности кости. Перелом всегда сопровождается цепью сложных патологических и приспособительных реакций — организм, как и при любой иной травме, пытается восстановиться самостоятельно. Зачастую даже в случае несвоевременной диагностики и отсутствия лечения при нетяжёлых закрытых переломах случается благоприятный клинический исход. В то же время самоизлечение может пройти неудачно — в виде неправильного сращения, ложного сустава, несращения. Это значительно ухудшит функцию повреждённого сегмента, хоть и не приведёт к её полной утрате.
Симптомы закрытого перелома
При закрытых переломах характер симптомов и их выраженность сильно зависят от размера и вида повреждённой кости. Значительно влияет наличие и выраженность смещения костных отломков.
Патогенез закрытого перелома
Реакции организма на перелом разделяются на местные (происходящие в зоне перелома) и общие (возникающие во всём организме).
Мышцы в зоне травмы рефлекторно сокращаются, создавая либо усугубляя смещение отломков костей. В то же время напряжённые мышцы создают определённую стабильность перелома, фиксируя повреждённую кость своими силами, предотвращая в определённой мере дальнейшую подвижность. Чем больше диаметр сломанной кости и объём мышц пострадавшего сегмента, тем более вероятно возникновение смещения отломков.
Развивается и нарастает травматический отёк тканей, порой распространяющийся на весь повреждённый сегмент, но это тоже приспособительная реакция в виде изменения обмена веществ в зоне перелома.
После стихания острых патогенетических проявлений наступает время для восстановления: сломанная кость начинает срастаться. Каждая кость срастается в различные сроки, что определяется размером кости, характером перелома, возрастом пациента, правильностью лечения и сопутствующими заболеваниями. Для различных костей сроки колеблются от одного месяца до полугода.
Очень большое влияние в процессе срастания перелома играет интенсивность кровоснабжения зоны перелома, неподвижность отломков и близость их расположения.
После срастания перелома костная мозоль между отломками всегда избыточна и не соответствует анатомической форме кости. В дальнейшем месяцы, а возможно и годы, уйдут на постепенную перестройку костной мозоли. В результате организм лизирует («вымоет») лишнюю минеральную ткань из костной мозоли, оставив необходимый её объём и приведя кость в полное анатомическое соответствие, как и до перелома.
Общие реакции организма в случае простых переломов некрупных костей могут отсутствовать. При закрытом переломе трубчатых костей большого диаметра или множественных переломах общие реакции организма могут стать причиной усугубления состояния и даже летального исхода.
Избыточная болевая импульсация в зоне перелома, сопровождающаяся кровопотерей, приводит к негативным патогенетическим сдвигам — травматическому шоку. Это тоже вариант патогенеза перелома, хотя он больше подходит к группе осложнений.
Классификация и стадии развития закрытого перелома
Закрытые переломы рассмотрены в обширной, но интуитивно ясной классификации.
Закрытый перелом по причине возникновения может быть травматическим и патологическим.
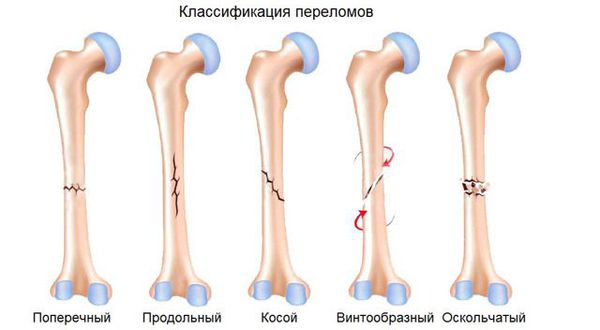
Классификация по протяжённости линии излома:
Классификация переломов по локализации (указывается название трубчатой кости и её части):
Далее необходимо отметить важное для лечения разделение закрытого перелома по положению костных отломков относительно друг друга:
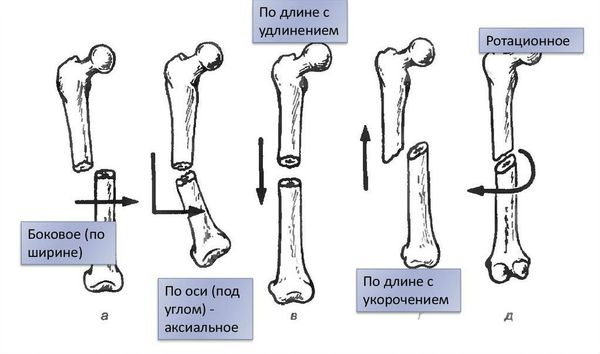
Если смещение отломков имеет место, то его классифицируют по виду [1] :
По форме линии излома выделяют закрытые переломы:
Существует и группа переломов, называющихся компрессионными. В этом случае перелом напоминает результат сдавления (компрессии) кости. Эти переломы характерны для костей губчатого строения — лопатки, грудина, позвонки, кости запястья.
Значимо и разделение переломов по наличию осложнений:
Каждый критерий классификации закрытых переломов важен для выбора тактики лечения и прогнозов. Для объективизации и единой оценки тяжести перелома врачи разных стран используют унифицированную систему от ассоциации остеосинтеза. Она предполагает подгруппы: разделение перелома на поражённый сегмент кости и вид перелома, исходя их линий изломов.
Осложнения закрытого перелома
Любые осложнения закрытого перелома разделяются по времени возникновения на ранние и поздние. Временные рамки, определяющие срок осложнения, отличаются у разных авторов. Чаще всего ранние осложнения возникают в первые часы и дни после получения травмы. Поздние осложнения характерны по истечении недель и месяцев.
Локальные осложнения немногочисленные, но они значительно ухудшают прогноз травмы и вероятность восстановления. Чаще всего к ним относят разрыв мягких тканей и кожи из-за повреждения отломками изнутри. В таком случае возникает вторично открытый перелом.
Разновидностью осложнений, проявляющихся сдавлением не только сосудов и нервов, но и мягких тканей (преимущественно мышц), является компартмент-синдром (синдром сдавления тканей). Ситуация в этом случае характеризуется массивным отёком конечности после перелома и сдавлением тканей изнутри на фоне ограниченной растяжимости оболочек мышц. Это может привести к омертвению отдельных групп мышц либо целой конечности.
К локальным осложнениям относится и возникновение смещения отломков, если ранее его не было, либо переход из «трещины» кости в полноценный перелом.
Тема местных осложнений обширна поздними вариантами:
Общие осложнения переломов более грозные, так как могут оказать значительное негативное, а порой фатальное влияние на организм.
В качестве примера позднего осложнения показательна анемия (снижение количества красных кровяных телец) в связи с массивной кровопотерей в гематому при закрытом переломе.
Диагностика закрытого перелома
Диагностический план при поиске переломов включает в себя стандартный опрос пациента с акцентированием на факт травмы и её механизм.
Физикальное обследование в большинстве случаев предельно показательно. Характерные симптомы:
Эти симптомы легко выявляются при осмотре врача и, безусловно, говорят в пользу закрытого перелома.
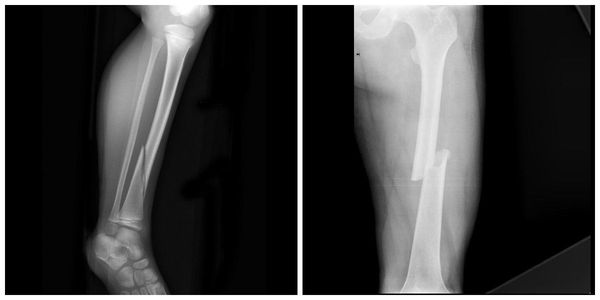
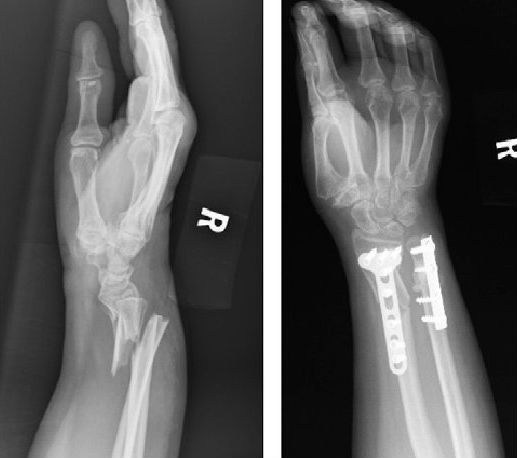
Для визуальной фиксации факта перелома применяют везде распространённый и доступный рентгенологический метод. Общеизвестная особенность рентгенологической диагностики закрытых переломов — необходимость исследования двух проекций. В ином случае велик риск диагностических ошибок.
Огромную диагностическую ценность представляет компьютерная томография, способная выявить закрытые переломы, не визуализируемые на рентгеновских снимках. Особенно актуально применение компьютерной томографии при закрытых внутрисуставных переломах, где трактовка степени смещения отломков зачастую затруднена.
Лабораторные данные призваны помочь травматологу-ортопеду определиться в необходимости консультации врачей других специальностей. Смежные специалисты требуются для лечения общих заболеваний костной ткани или поражения костной ткани нетравматической причины (при онкологических заболеваниях).
Лечение закрытого перелома
В лечебном объёме первой помощи при закрытом переломе необходимы:
В последующем лечение закрытых переломов сводится к основным неизменным принципам:
Исходя из этих постулатов, лечение переломов может быть консервативным (без операции) и оперативным.
Существуют альтернативные гипсовым бинтам материалы, выполняющие аналогичную функцию — полимерные бинты и повязки. В отдельных случаях допустимо использование специальных фиксирующих шин — ортезов, брейсов, туторов.
Если закрытый перелом сопровождается смещением отломков, производится устранение этого смещения. Устранить смещение можно закрытой репозицией — врачебными приёмами «сопоставления» отломков без разреза кожи. Выполняется эта манипуляция под обезболиванием — местным или общим в зависимости от выбранной тактики.
После выполнения репозиции в ходе операции отломки фиксируются металлическими конструкциями, наиболее подходящими для конкретной ситуации и перелома. Рана зашивается, перелом ведётся без фиксирующих повязок (в случае стабильной фиксации металлоконструкциями).
В послеоперационном периоде пациент остаётся под наблюдением дежурной смены. В последующие дни лечащий врач выполняет перевязки раны, контролирует процесс заживления, инструктирует пациента о необходимых реабилитационных упражнениях и правильном двигательном режиме. Как правило, выписка из стационара происходит на 14 сутки после снятия кожных швов.
Существует альтернативный вариант лечения переломов со смещением: способ скелетного вытяжения. Суть методики в том, что смещённый костный отломок подвергается репозиции постепенно, за счёт смонтированной (и долгосрочно функционирующей) системы тяги за кость в нужном направлении. После наступления репозиции умеренная тяга сохраняется для удержания отломка в заданном положении до момента сращения.
Показания к оперативному лечению могут быть расширены по решению врача-травматолога. Проявленная операционная активность позволяет приступить к ранней активизации пациента и скорейшему возвращению к обычному образу жизни.
Прогноз. Профилактика
Прогноз закрытого перелома зависит от суммы факторов:
Прогноз восстановления функции после закрытого перелома во многом зависит от правильности тактики лечения. Неадекватные способы фиксации перелома и попытки лечить консервативно переломы, требующие оперативного лечения, приводят к затягиванию сроков срастания и удлинению периода реабилитации.
Очень непредсказуемы прогнозы при сложных переломах:
Профилактика закрытых переломов неспецифична — соблюдение техники безопасности на производстве, этапный и постепенный подход в спортивных тренировках, профилактика транспортного травматизма, модернизация средств безопасности.