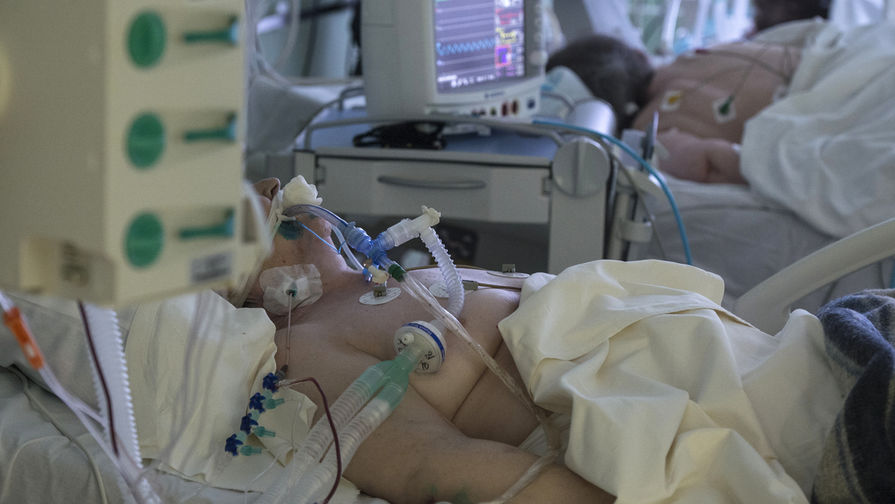
Как устанавливают ивл взрослым
Методы искусственной вентиляции легких
Вентиляция легких – неотъемлемый процесс газообмена в организме. Вследствие воздействия на дыхательную систему некоторых негативных факторов, человек может утратить способность дышать самостоятельно. Во избежание смертельного исхода, ему проводится искусственная вентиляция легких, пока он не восстановит способность к автономному дыханию.
Основными задачами ИВЛ являются протезирование внешнего дыхания и нормализация показателей газообмена.
Показания и противопоказания к проведению ИВЛ
Показания делятся на относительные и абсолютные.
Под абсолютными понимают такие ситуации, когда проведение ИВЛ осуществляется немедленно, поскольку она является единственным способом спасти жизнь пациента и продолжать поддерживать в нем жизненные функции.
Абсолютные показания:
Под относительными понимают такие ситуации, при которых состояние больного резко ухудшается из-за проблем с дыханием, но незамедлительной ИВЛ не требует, поскольку угрозы жизни пациента нет.
Относительные показания:
Противопоказаний к проведению ИВЛ нет, однако относительные противопоказания могут быть связаны с методами и режимами искусственной вентиляции легких.
Методы ИВЛ
Все методы ИВЛ разделяются на 2 группы в зависимости от вида воздействия на грудную клетку: внешнего воздействия и посредством вдувания в легкие дыхательной смеси (или внутреннего воздействия).
Методы ИВЛ внутреннего воздействия делятся на виды:
Другие виды:
Неинвазивная вентиляция легких (НИВЛ): ожидания и реальность
Время чтения: 12 мин.
Неинвазивная вентиляция легких представляет собой способ поддержания дыхания с помощью аппарата для вентиляции легких без инвазивного доступа. Иначе говоря, через маску, специальные носовые канюли, мундштук.
CPAP-аппараты НИВЛ
Но это лишь часть проблемы, с которой сталкивается организм при СОАС. Другая часть связана с тем, что гипоксия создает повышенную нагрузку на сердечно-сосудистую систему, а значит, происходят ночное повышение артериального давления до значительных цифр, нарушения ритма и многое другое. Конечно, страдает весь организм.
У такой терапии есть противопоказания, например, частые воспалительные заболевания околоносовых пазух или частые носовые кровотечения. Поэтому показания к использованию определяет только врач, параметры работы аппарата выставляет тоже врач после обследования, которое называется полисомнография. На это исследование вас направляет ваш врач, оно проводится во время сна пациента и помогает определить степень тяжести СОАС.
НИВЛ с большим количеством параметров
Вторая категория аппаратов для НИВЛ отличается тем, что в них можно выставить большее количество параметров (давление вдоха, давление выдоха, чувствительность триггера, соотношение вдоха к выдоху и другие). Эта категория аппаратов предназначена для пациентов с хронической обструктивной болезнью легких (ХОБЛ), нейро-мышечными заболеваниями, при дыхательных нарушениях у пациентов с деформациями грудной клетки. Используя НИВЛ в этих случаях, мы хотим добиться улучшения газообмена и уменьшения нагрузки, которую испытывает дыхательная мускулатура.
Назначая НИВЛ при ХОБЛ, мы помогаем вдоху, тем самым уменьшая нагрузку на дыхательную мускулатуру и увеличивая содержание кислорода в крови. И способствуем более эффективному выдоху, что обеспечивает выведение углекислого газа из организма. То есть мы нормализуем газообмен, а значит, улучшаем работу всего организма в целом.
Один из наших пациентов, 78-летний мужчина с ХОБЛ, после использования аппарата в течение месяца сказал мне: «Мне стало легче просыпаться, и уменьшилась одышка, когда я играю с внуком». Улучшение налицо!
Однако для использования НИВЛ при ХОБЛ существуют свои показания, которые определяет врач. Если сказать коротко, при наличии признаков нарушения газообмена, которые определяются врачом на основании жалоб пациента, осмотра, анализа артериальной крови на газовый состав, назначается респираторная поддержка в виде НИВЛ.
Одна из наших пациенток с БАС, страдающая одышкой, едва могла говорить из-за нее. После ночи, проведенной на НИВЛ, она смогла поговорить с супругом, не прерываясь на каждом слове, потому что одышка уменьшилась.
Кроме того, пациентка отметила, что утренняя головная боль, сопровождавшая ее на протяжении последних нескольких месяцев, теперь практически не беспокоит.
Более того, ввиду ослабевания мышц глотки у пациентов с БАС может развиться СОАС, о котором мы говорили выше, поэтому НИВЛ становится жизненно необходим.
Применяя НИВЛ у этой группы пациентов, мы также ожидаем улучшение качества жизни. Однако многие из них, когда встает вопрос о показаниях к неинвазивной вентиляции легких, отказываются от этого варианта. На это решение влияет множество факторов, характерных для этой категории пациентов. Например, возникающие трудности с проглатыванием слюны. Она стекает по щеке, и это крайне неприятно для пациента, тем более если он в маске: чтобы вытереть слюну, маску надо снимать. Конечно, существуют препараты, уменьшающие гиперсаливацию (повышенное количество слюны в ротовой полости вследствие нарушения ее сглатывания), однако далеко не все соглашаются их применять. Другая проблема: часто такие пациенты ввиду слабости лицевой мускулатуры не могут закрыть рот, и тогда воздух, подаваемый аппаратом, поступая через рот, создает дискомфорт. Из-за слабости мышц глотки вход в пищевод остается неприкрытым, и во время сеансов НИВЛ возникает аэрофагия, то есть попадание значительного количество воздуха в желудок.
Существует другая крайность: когда пациенты с бульбарной формой БАС настаивают на НИВЛ. Однако в силу того, что при этой форме болезни существует значительный риск аспирации, мы рассказываем пациенту о возможности искусственной вентиляции легких через трахеостому, что предотвратит возможные осложнения, к которым может привести НИВЛ.
Комбинированные аппараты НИВЛ
И, наконец, третья категория аппаратов. Это еще более сложно устроенные, так называемые «комбинированные» аппараты НИВЛ, которые могут быть использованы как для инвазивной, так и для неинвазивной вентиляции. Они обладают большими габаритами и предусматривают различные режимы как неинвазивной, так и для инвазивной вентиляции. А учитывая, что контуры (специальные трубки, которые идут от аппарата к маске или трахеостоме) для инвазивной и неинвазивной вентиляции разные, то эти аппараты имеют специальную съемную панель, позволяющую присоединить разные виды контуров.
Привыкание к аппарату НИВЛ
У всех ли пациентов, использующих НИВЛ, наблюдаются позитивные изменения?
Часто люди думают, что при использовании НИВЛ сразу наступит улучшение самочувствия, а сам аппарат совершенно не будет ощущаться. Впоследствии это действительно так, но в первое время к аппарату необходимо привыкнуть.
Об этом мы всегда предупреждаем. Что это значит? Это, например, как начать спать с наложенной на плечо манжетой для измерения артериального давления и настроить аппарат так, чтобы он измерял вам давление каждые два часа. Само присутствие манжеты будет неприятно, будет раздражать, сдавливание плеча при измерении будет доставлять дискомфорт, при этом если еще добавить сигналы тревог, которые могут возникать, когда, например, давление выше нормы, так и вовсе не поспишь! Но такое измерение при преимущественно ночном повышении давления позволит понять возможную причину и назначить терапию.
Так и с аппаратом вентиляции легких. Пациент ложится спать или днем садится смотреть телевизор и при этом ощущает на лице маску, от нее тянется контур к аппарату, и нужно еще придумать, куда его поставить. Одна из наших пациенток, находящихся дома на НИВЛ, рассказала мне об одном инциденте. Когда она уже почувствовала, что привыкает к аппарату, и решила вздремнуть, не снимая маски, в комнату прокрался ее британский кот. Его ничуть не испугал новый предмет, эта «шумящая коробочка», а наоборот, она его сразу заинтересовала. Одно движение лапой, и кот чуть не уронил аппарат. Благо, внук вовремя вошел и успел поймать аппарат буквально на лету!
Проходит время и пациент привыкает к НИВЛ.
Осложнения при использовании аппарата НИВЛ
Конечно, при назначении НИВЛ мы ожидаем достижения положительного эффекта, и он, скорее всего, не заставит себя ждать, однако обязательно нужно говорить и о возможных осложнениях, ведь они существуют. К ним относятся:
Если же пролежни уже образовались, необходимо заменить маску на полнолицевую. А лучше иметь две разные маски, например, носовую и ротоносовую, и чередовать их. Существует также проблема с фиксирующими ремешками. Дело в том, что со временем они растягиваются, и пациенту приходится затягивать ремешки еще сильнее, что создает неравномерное и сильное давление.
Сам поток воздуха, который подает аппарат, может также приносить дискомфорт в первое время.
Ввиду особой конфигурации контура аппаратов НИВЛ выдыхаемый пациентом воздух попадает в атмосферу либо через отверстие в маске, либо через отверстие на контуре, что даже может помешать пациенту заснуть из-за шума, который возникает при этом. Но этот дискомфорт также проходит по мере привыкания к аппарату.
Воздух, который подается пациенту, проходит через увлажнитель, встроенный в аппарат. Однако, несмотря на это, в первое время все равно может наступать сухость слизистых и заложенность носа. Чтобы избежать этого, можно дополнительно орошать носовые полости физиологическим раствором.
Еще одна проблема заключается в том, что не все аппараты снабжены системой обогрева потока воздуха, подаваемого пациенту. Одна из наших пациенток буквально физически ощущала холод во всем теле, используя аппарат без обогрева воздуха. В обычных условиях, например, зимой мы с вами тоже дышим холодным воздухом, однако он согревается в носовых полостях. Из-за того, что поток воздуха, подаваемый аппаратом, сильнее, чем тот, который мы вдыхаем в обычных условиях, сами, у пациентки и возникло ощущение, что «слишком холодно». Так вот для лучшей адаптации пациента и придумали обогрев воздуха в аппаратах.
Сигналы тревог от правильно настроенного аппарата могут возникать из-за смещения маски, загибания контура или в случае, когда в аппарат активирован счетчик технического обслуживания.
Если сигналы тревог возникают, то пациент или его родственник могут позвонить нам в диспетчерскую службу по телефону 8-499-940-19-50. И диспетчер свяжет их с врачом. При необходимости врач выезжает к пациенту домой.
Искусственная вентиляция легких и инфекции
Однако чтобы было легче использовать аппарат, например, при заложенности носа, не стоит спать на спине, лучше выбрать положение на боку.
Во время сна на боку действие силы тяжести естественным образом помогает открыть дыхательные пути. Если вы всегда спите на спине, используйте дополнительные подушки, чтобы приподнять голову. Кроме того, обязательно всегда используйте НИВЛ только включив увлажнитель, желательно с подогревом. Увлажнители с подогревом восстанавливают уровень влажности слизистых оболочек дыхательных путей и носовых пазух, смягчая крайне неприятные ощущения, сопровождающие переполнение верхних дыхательных путей. Используйте противоотечные препараты в виде назальных спреев.
Во многих аппаратах НИВЛ сейчас есть режим APAP (автоматическое положительное давление в дыхательных путях). В начале статьи мы упоминали CPAP-аппараты, которые относятся к первой категории. Так вот в режиме CPAP аппарат обеспечивает постоянный поток положительного давления через дыхательную систему, в то время как АPAP использует уникальные алгоритмы, обеспечивающие постоянное давление на уровнях, которые автоматически регулируются. То есть аппарат в этом режиме в процессе работы сам будет регулировать давление воздуха, так что все, что от вас потребуется — это спать. Когда вы больны, необходимость в большем или меньшем давлении зависит от того, насколько хорошо вы дышите, поэтому APAP-аппарат в этом случае будет наиболее подходящим для вас вариантом.
Если используется назальная маска, замените ее на ротоносовую маску.
Кроме того, регулярная очистка вашего оборудования для CPAP-терапии может помочь предотвратить инфицирование в будущем. Это особенно актуально во время распространения вирусных и бактериальных инфекций, в том числе и коронавирусной. Когда вы больны, микробы обитают внутри и снаружи вашей маски, и когда вам становится лучше, есть шанс повторно подхватить инфекцию. Вот почему во время болезни так важно соблюдать более строгий график очистки аппарата, маски и контура.
Маску можно мыть мыльным раствором или специальными дезинфицирующими средствами, которые есть в продаже в специализированных магазинах. Сам прибор нужно протирать дезинфицирующими салфетками, а контур, если он многоразовый, промывать мыльным раствором: тщательно его промыть и дождаться полного высыхания для дальнейшего использования. Во время сушки нужно пользоваться другим контуром. В ЦПП мы обычно выдаем два контура на месяц, если пациент зависим от НИВЛ.
Как устанавливают ивл взрослым
Проблема поражения легких при вирусной инфекции, вызванной COVID-19 является вызовом для всего медицинского сообщества, и особенно для врачей анестезиологов-реаниматологов. Связано это с тем, что больные, нуждающиеся в реанимационной помощи, по поводу развивающейся дыхательной недостаточности обладают целым рядом специфических особенностей. Больные, поступающие в ОРИТ с тяжелой дыхательной недостаточностью, как правило, старше 65 лет, страдают сопутствующей соматической патологией (диабет, ишемическая болезнь сердца, цереброваскулярная болезнь, неврологическая патология, гипертоническая болезнь, онкологические заболевания, гематологические заболевания, хронические вирусные заболевания, нарушения в системе свертывания крови). Все эти факторы говорят о том, что больные поступающие в отделение реанимации по показаниям относятся к категории тяжелых или крайне тяжелых пациентов. Фактически такие пациенты имеют ОРДС от легкой степени тяжести до тяжелой.
В терапии классического ОРДС принято использовать ступенчатый подход к выбору респираторной терапии. Простая схема выглядит следующим образом: низкопоточная кислородотерапия – высокопоточная кислородотерапия или НИМВЛ – инвазивная ИВЛ. Выбор того или иного метода респираторной терапии основан на степени тяжести ОРДС. Существует много утвержденных шкал для оценки тяжести ОРДС. На наш взгляд в клинической практике можно считать удобной и применимой «Берлинскую дефиницую ОРДС».
Общемировая практика свидетельствует о крайне большом проценте летальных исходов связанных с вирусной инфекцией вызванной COVID-19 при использовании инвазивной ИВЛ (до 85-90%). На наш взгляд данный факт связан не с самим методом искусственной вентиляции легких, а с крайне тяжелым состоянием пациентов и особенностями течения заболевания COVID-19.
Тяжесть пациентов, которым проводится инвазивная ИВЛ обусловлена большим объемом поражения легочной ткани (как правило более 75%), а также возникающей суперинфекцией при проведении длительной искусственной вентиляции.
Собственный опыт показывает, что процесс репарации легочной ткани при COVID происходит к 10-14 дню заболевания. С этим связана необходимость длительной искусственной вентиляции легких. В анестезиологии-реаниматологии одним из критериев перевода на спонтанное дыхание и экстубации служит стойкое сохранение индекса оксигенации более 200 мм рт. ст. при условии, что используются невысокие значения ПДКВ (не более 5-6 см. вод. ст.), низкие значения поддерживающего инспираторного давления (не более 15 см. вод. ст.), сохраняются стабильные показатели податливости легочной ткани (статический комплайнс более 50 мл/мбар), имеется достаточное инспираторное усилие пациента ( p 0.1 более 2.)
Достижение адекватных параметров газообмена, легочной механики и адекватного спонтанного дыхания является сложной задачей, при условии ограниченной дыхательной поверхности легких.
При этом задача поддержания адекватных параметров вентиляции усугубляется присоединением вторичной бактериальной инфекции легких, что увеличивает объем поражения легочной ткани. Известно, что при проведении инвазинвой ИВЛ более 2 суток возникает крайне высокий риск возникновения нозокомиальной пневмонии. Кроме того, у больных с COVID и «цитокиновым штормом» применяются ингибиторы интерлейкина, которые являются выраженными иммунодепрессантами, что в несколько раз увеличивает риск возникновения вторичной бактериальной пневмонии.
В условиях субтотального или тотального поражения дыхательной поверхности легких процент успеха терапии дыхательной недостаточности является крайне низким.
Собственный опыт показывает, что выживаемость пациентов на инвазивной ИВЛ составляет 15.3 % на текущий момент времени.
Алгоритм безопасности и успешности ИВЛ включает:
В связи с тем, что процент выживаемости пациентов при использовании инвазивной ИВЛ остается крайне низким возрастает интерес к использованию неинвазивной искусственной вентиляции легких. Неинвазивную ИВЛ по современным представлениям целесообразно использовать при ОРДС легкой степени тяжести. В условиях пандемии и дефицита реанимационных коек процент пациентов с тяжелой формой ОРДС преобладает над легкой формой.
Тем не менее, в нашей клинической практике у 23% пациентов ОРИТ в качестве стартовой терапии ДН и ОРДС применялась неинвазивная масочная вентиляция (НИМВЛ). К применению НИМВЛ есть ряд ограничений: больной должен быть в ясном сознании, должен сотрудничать с персоналом. Допустимо использовать легкую седацию с целью обеспечения максимального комфорта пациента.
Критериями неэффективности НИМВЛ являются сохранение индекса оксигенации ниже 100 мм рт.ст., отсутствие герметичности дыхательного контура, возбуждение и дезориентация пациента, невозможность синхронизации пациента с респиратором, травмы головы и шеи, отсутствие сознания, отсутствие собственного дыхания. ЧДД более 35/мин.
В нашей практике успешность НИМВЛ составила 11.1 %. Зав. ОАИР: к.м.н. Груздев К.А.
Пациенты с COVID-19 рассказали о странных ощущениях от ИВЛ
«Я как будто находился под водой»
Переболевшие коронавирусной инфекцией люди из разных уголков планеты сообщают о необычных ощущениях, которые им удалось пережить во время подключения к аппарату искусственной вентиляции легких (ИВЛ). Так, 35-летний житель Москвы Денис Пономарев, лечившийся от COVID-19 и двух разновидностей пневмонии на протяжении двух месяцев, поделился своим опытом в интервью RT.
«Заболел я 5 марта. Почувствовал недомогание, немного поднялась температура, начался кашель, в целом ощутил упадок сил. Обратился в частную клинику, с которой у моего работодателя есть контракт. Меня направили делать анализы, а также рентгенограмму, которая показала правостороннюю пневмонию. На следующем приеме мне вызвали скорую и отвезли на госпитализацию», — рассказал Пономарев.
По словам мужчины, к ИВЛ его подключили только в третьем по счету стационаре. Туда москвича отправили на лечение спустя всего два дня после выхода из предыдущей больницы, так как у него появилась лихорадка. Там врачи установили, что силы легких пациента не хватит для того, чтобы эффективно продолжить лечение и назначили ИВЛ. Ощущения от него показались Пономареву очень необычными.
«Я как будто находился под водой. Изо рта торчала куча трубок. Самое странное — дыхание не зависит от того, что делал я, я чувствовал, что за меня дышит машина. Но ее наличие меня и обнадеживало — значит, есть шанс на помощь», — сказал он.
С врачами пациенту приходилось общаться при помощи жестов или письменных сообщений, которые отнимали много сил. Однако впоследствии получилось привыкнуть и к трубкам, и к тому, что большую часть времени нужно лежать на животе.
«Сразу после отключения у меня было несколько секунд на то, чтобы поймать свое дыхание, «нащупать» его рядом с машинным. Мне показалось, что прошла целая вечность. Когда я начал дышать сам, то почувствовал необыкновенный прилив сил и радость от того, что я выкарабкался», — вспоминает Пономарев.
После реанимации около недели мужчина провел в обычной палате, где постепенно восстанавливался. Начал вставать с кровати, подтягиваться на перекладине над койкой, садиться на специальный стул и ходить.
«Делал дыхательную гимнастику, легкую зарядку. Так постепенно я начал отвоевывать для себя нормальную жизнь и продолжаю это делать до сих пор», — заключил Пономарев.
«Не хватает воздуха. Я сдаюсь, сдаюсь»
Тяжелые воспоминания, связанные с подключением к аппарату ИВЛ, остались и у пациента больницы в Коммунарке Максима Орлова, который пролежал там 22 дня с двусторонней пневмонией, вызванной коронавирусом.
«Там прошел все круги ада, включая кому, ИВЛ, умерших соседей по палате и даже то, что моей семье успели сообщить: «Орлова не вытянут». Но я не умер, и теперь являюсь почетным – третьим пациентом Коммунарки, которого в этой больнице спасли после ИВЛ. Что такое находиться «там, за чертой», сказать не могу, но могу сообщить, что будет на пороге. Последней вашей мыслью будет: «Все равно, мне – все равно», – написал Орлов в Facebook.
По словам мужчины, в первое время после подключения к ИВЛ ощущается эйфория из-за усиленного поступления кислорода. Однако потом начинаются этапы отключения от аппарата, которые с каждым разом даются все сложнее.
«Первое изменение режима я не ощутил. Неприятными были процедуры санации, когда тебя от всего отключают, ты дышишь через дырку сам, но внутрь засовывают трубки и заливают воду, пациент зверски кашляет. Зато потом легче дышать.
Мое быстрое улучшение ободрило врачей, и они продолжили, но когда мы подошли к пограничному режиму, после которого человека отключают, я ощутил кирпич, который положили мне на грудь — стало очень тяжело дышать.
Какое-то время, день, я терпел, но потом сдался, стал просить изменить режим. На моих врачей было горько смотреть: блицкриг провалился — я не смог», — вспоминает мужчина.
По словам Орлова, ему помогло наблюдение за собственным организмом во время санаций — в определенный момент он понял, что может дышать без аппарата.
«И вот, в самый тяжелый период, после санации я попросил врача: «оставь так, без ИВЛ». Он сказал: «рискнем, через час проверю». Больше к ИВЛ меня не подключали. Несколько дней я привыкал дышать сам. Как же было здорово ворочаться на кровати, как хочешь: садиться, вставать, без оглядки на трубки!», — написал он.
В зарубежной прессе ранее также был опубликован опыт жительницы Нью-Джерси Дианы Агилар. У нее диагностировали коронавирус 18 марта, однако, как оказалось, вирус начал разрушать ее легкие еще за несколько недель до постановки диагноза. К моменту госпитализации и подключению к ИВЛ у женщины уже несколько дней держалась температура выше 40 градусов, она тяжело дышала и ощущала боль во всем теле. В полубредовом состоянии она запомнила только лица людей в белых халатах, которые казались ей ангелами.
«Я не могу дышать. Не хватает воздуха. Я сдаюсь, сдаюсь», — описала женщина свои последние мысли перед погружением в искусственную кому агентству Bloomberg. Следующие 10 дней она провела подключенной к аппарату ИВЛ. По словам врачей, только это помогло ей выжить.
«Шансов на спасение у таких больных вообще нет»
Первые аппараты вентиляции легких появились еще в 1928 году, однако вопрос их влияния на здоровье пациентов в долгосрочной перспективе по-прежнему изучен не до конца.
«Даже если пациенты переживут вентиляцию легких, некоторые из них останутся очень слабыми. Может дойти до того, что они не смогут заниматься совершенно обычными вещами — бриться, принимать ванну, готовить еду или вообще окажутся прикованными к постели», — сообщил Bloomberg руководитель отделения интенсивной терапии больницы в Кливленде Хасан Кхули.
Специалист в области болезней легких Калифорнийского университета в Ирвайне Ричард Ли, в свою очередь, отметил необходимость применения дополнительных медикаментов, чтобы пациенты могли пережить введение трубок в их организм.
«Нам приходится вводить пациентам обезболивающее и снотворное, чтобы они смогли перенести дыхательную трубку в своих легких. Чем дольше человек подключен к аппарату и находится на седативных средствах, тем серьезнее другие последствия
— снижение мышечного тонуса и силы, а также выше риск заразиться другой инфекцией в больнице», — заявил он агентству.
При этом риск смерти остается на уровне выше среднего еще как минимум год после отключения от аппарата ИВЛ, отмечают специалисты. В целом долгосрочные осложнения от аппарата варьируются в зависимости от количества времени, проведенного пациентом в подключенном состоянии, объясняла «Газете.Ru» врач-пульмонолог частной клиники Вера Литкова. По ее словам, люди с коронавирусом, как правило, находятся на ИВЛ от одной до двух недель, в то время как больным бактериальной пневмонией достаточно побыть на вентиляции сутки или двое.
«Осложнения бывают совершенно разные, все зависит от конкретного случая. Большую роль играет то, сколько времени пациент находится на вентиляции легких – это может быть как пять дней, так и целый месяц. Естественно и масштаб влияния на легкие от этого сильно различается. Также стоит учитывать изначальное состояние пациента, сопутствующие заболевания», — заявила врач.
Признал, что назвать методику ИВЛ абсолютно безвредной нельзя, и главный пульмонолог Минздрава Сергей Авдеев.
«У нас уже давно есть сведения о так называемых ИВЛ-ассоциированных повреждениях легких. ИВЛ безусловно имеет определенный повреждающий потенциал, поэтому в этой области даже существует понятие «протективная» вентиляция легких. Сегодня наши коллеги – врачи, реаниматологи – в первую очередь выбирают щадящие режимы, малые дыхательные объемы, пытаются не форсировать повышение давления в дыхательных путях», — пояснил пульмонолог «Газете.Ru».
По словам Авдеева, показания к подключению пациентов к ИВЛ четко прописаны в рекомендациях для медиков. Поэтому, если специалисты решаются на эту процедуру, это означает, что она может стать последним шансом на спасение.
«Сама по себе ИВЛ – это терапия, которая назначается тяжелым пациентам, собственные легкие которых просто не справляются с вирусом. Для поддержания газообмена необходимо замещение, протезирование функции легких. Это, по сути дела, шаг отчаяния. Но без этого, к сожалению, шансов на спасение у таких больных вообще нет», — подчеркнул пульмонолог.