Как улучшить липидный профиль
Нарушение липидного обмена. Диагностика и последствия
О нарушениях липидного обмена в организме принято говорить, если наблюдается дисбаланс между уровнем холестерина липопротеидов высокой, низкой плотности, а также триглицеридов. Это становится причиной многих проблем со здоровьем и влечет за собой развитие серьезных заболеваний, в том числе сердечно-сосудистых катастроф – инфаркта миокарда и инсульта.
О причинах нарушения липидного обмена, чем это чревато и как диагностировать патологию журналисту информационного портала «Здоровые люди» рассказал заведующий кафедрой кардиологии и ревматологии БелМАПО, д.м.н., профессор Андрей Пристром.
Зачем нужен холестерин
Холестерин необходим нашему организму для жизнедеятельности органов и систем. Он входит в состав клеточных мембран, обеспечивает их прочность, участвует в синтезе половых гормонов (андрогенов и эстрогенов), а также тех гормонов, которые вырабатываются надпочечниками (кортизол) и в яичниках (эстрадиол). Холестерин играет важную роль в процессе метаболизма (обмене веществ) жирорастворимых витаминов (А, D, Е и К). Примерно три четверти холестерина синтезируется в организме и только четверть мы получаем из продуктов питания.
За «движение» холестерина в организме отвечают липопротеиды, которые делятся на:
Андрей Пристром: «Нарушение липидного обмена происходит из-за поломки механизма регулирования уровня холестерина. Что это значит? Когда холестерин повышается, должны включаться механизмы, которые снижают его образование, и наоборот. Причин, которые могут привести к такой «разбалансировке», множество. Однозначно сказать, что именно спровоцировало сбой, практически невозможно».
Причины развития нарушения липидного обмена
Нарушения липидного обмена могут быть как наследственные, так и приобретенные. Среди наследственных форм выделяют гомозиготные нарушения и гетерозиготные. Ключевым моментом при таких формах является чрезмерно высокий уровень холестерина липопротеидов низкой плотности. Это приводит к атеросклеротическому поражению сосудов уже в детском возрасте и развитию болезней сердца и сосудов на втором-третьем десятилетии жизни.
Андрей Пристром: «Лица с гомозиготной гиперхолестеринемией имеют очень большую вероятность развития сердечно-сосудистых катастроф (инфарктов и инсультов) в 20–30-летнем возрасте, а иногда и моложе. Вместе с тем подобные нарушения, по сравнению с гетерозиготными формами, встречаются достаточно редко: примерно 1 случай на 200–300 тыс. населения».
Чаще всего диагностируются приобретенные нарушения липидного обмена. Среди факторов риска:
У мужчин при нарушении липидного обмена чаще, чем у женщин, развиваются сердечно-сосудистые заболевания. Однако после наступления менопаузы у женщин этот показатель у обоих полов выравнивается.
Андрей Пристром: «Более трети мужского населения нашей страны в возрасте от 18 до 44 лет имеют более 3 факторов риска развития сердечно-сосудистых катастроф. Чаще всего это курение, ожирение, артериальная гипертензия и высокий холестерин».
Диагностика (липидограмма)
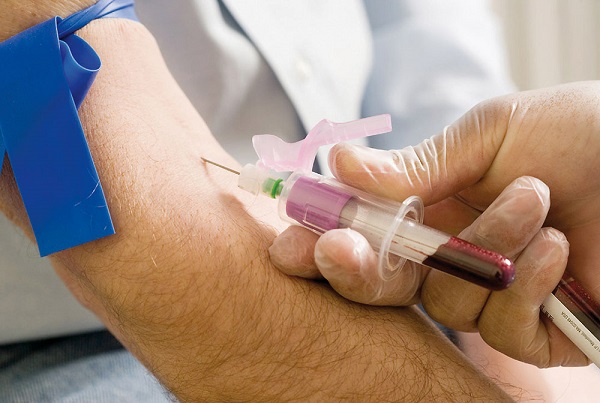
Основной метод диагностики нарушения липидного обмена — определение в венозной крови 4 основных показателей липидного обмена (общий холестерин, липопротеиды низкой и высокой плотности, триглицериды), что носит название липидограммы. Для постановки диагноза такой анализ выполняется как минимум дважды с разницей от одной до нескольких недель. Кровь берется натощак, при этом рекомендуется вечером накануне отказаться от плотного ужина.
Если человек здоров и у него нет сердечно-сосудистых заболеваний, сахарного диабета и серьезных почечных нарушений, основным показателем является общий холестерин. Норма – менее 5 ммоль/л.
При наличии патологий сердца и сосудов, а также высокого риска их развития (определяется по шкале сердечно-сосудистого риска – SCORE) используется другой контрольный критерий: холестерин липопротеидов низкой плотности.
Целевой показатель зависит непосредственно от уровня риска:
Риск развития сердечно-сосудистых катастроф считается высоким при 5 и более баллах по шкале SCORE.
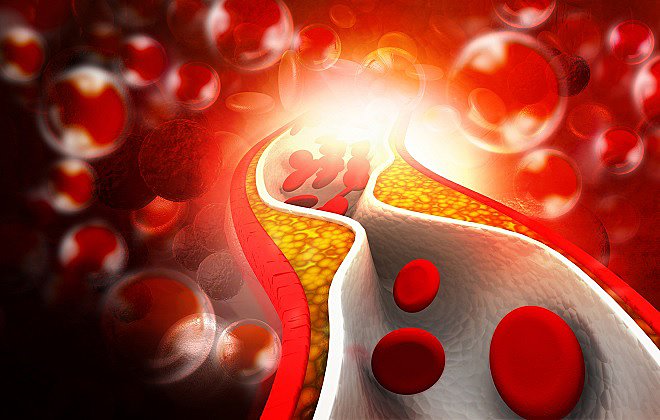
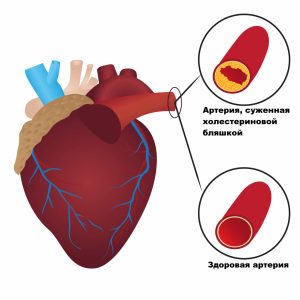
Повышенный уровень холестерина ЛПНП может вызывать липидные отложения в стенках сосудов, как правило, в артериях. Именно холестерин ЛПНП приводит к появлению атеросклеротических бляшек, которые сужают просвет сосудов либо полностью их закупоривают, тем самым перекрывая ток крови.
Андрей Пристром: «У людей с выраженным нарушением липидного профиля рекомендуется выполнять также УЗИ брахиоцефальных артерий с целью выявления атеросклеротических бляшек. Атеросклероз, который развивается на фоне нарушения липидного обмена, процесс системный. Если есть изменения в брахиоцефальных артериях, значит они будут и в других сосудах».
Последствия атеросклероза очень тяжелые. Это развитие инфарктов миокарда, инсультов, хронической ишемической болезни сердца, окклюзии периферических артерий, что может приводить к ампутации нижних конечностей.
Заподозрить наследственную гиперхолестеринемию можно по анализу крови: уровень холестерина липопротеидов низкой плотности будет выше 5 ммоль/л. Помимо этого у таких людей на веках можно заметить образования желтого цвета (ксантомы), белые мутные полоски на роговице. Еще одним признаком наследственной формы нарушений липидного обмена является появление на сухожилиях разгибателей пальцев рук и в области ахиллова сухожилия наростов. В таких случаях, чтобы подтвердить или опровергнуть наследственную гиперхолестеринемию, рекомендуется выполнить генетическое тестирование.
Частота исследований зависит от наличия риска кардиоваскулярных катастроф. При низком риске следует выполнять липидограмму крови примерно раз в пять лет, при высоком – раз в год. Однако после 40 лет анализ крови на уровень холестерина желательно делать ежегодно.
Терапия нарушений липидного обмена
Основной класс лекарственных препаратов, которые используются для лечения нарушения липидного обмена, – статины (уменьшают выработку холестерина в печени, благодаря чему снижается его уровень в крови). Они являются базисным препаратом. Первые исследования, касающиеся использования статинов, были проведены в 90-е годы 20-го века. С тех пор накопился значительный опыт их применения, который позволяет говорить о том, что такая терапия безопасна.
Андрей Пристром: «Вместе с тем при недостаточной эффективности статинов, особенно при наследственной форме, а также при очень высоком уровне холестерина, у нас стране появилась возможность использовать новые лекарственные средства, которые в дополнение к базисной терапии позволяют эффективно контролировать уровень холестерина».
При наследственной форме нарушения липидного обмена, а также если у лиц молодого возраста есть множественные факторы риска либо уже была какая-либо сердечно-сосудистая катастрофа, необходимо назначать лекарственную терапию. В противном случае высока вероятность внезапной смерти.
В любом конкретном случае решение принимает врач, так как доза препарата строго индивидуальна.
Материал предназначен для распространения в рамках повышения осведомленности о заболеваниях
Использованные изображения не являются изображениями реальных пациентов
Статья создана при поддержке Novartis Pharma Services AG (Швейцария) Представительство в Республике Беларусь
BY/CARD/06.2021/pdf/246965
Фото носят иллюстративный характер. Из открытых источников.
Возможности коррекции нарушений липидного обмена у больных с метаболическим синдромом
Цель обзора. Описать возможности воздействия на атерогенную дислипидемию у больных с метаболическим синдромом.
Последние данные литературы. Метаболический синдром (МС) играет значимую роль в развитии и прогрессировании сердечно-сосудистых заболеваний (ССЗ), смертность от которых занимает лидирующие позиции среди причин смерти людей трудоспособного возраста. Среди больных с МС риск развития ишемической болезни сердца (ИБС) в 3–4 раза выше, смертность от ИБС в 3 раза выше, риск развития ишемического инсульта в 2 раза выше по сравнению с пациентами без метаболических нарушений. Атерогенная дислипидемия представляет собой не только модифицируемый фактор риска развития и прогрессирования атеросклероза, но и одно из основных звеньев «порочного круга» МС. Поэтому главной «мишенью» в комплексе мер, направленных на максимальное снижение риска развития ССЗ и их осложнений у больных с МС представляется дислипидемия. Известно, что только достижение целевых уровней липидов наряду с коррекцией всех компонентов МС может гарантировать снижение сердечно-сосудистого риска. В настоящее время в арсенале врача-интерниста достаточно широкий спектр гиполипидемических средств. В статье рассматриваются немедикаментозные и медикаментозные подходы к лечению нарушений липидного обмена. Перспективным представляется применение комбинированной липидкорригирующей терапии.
Заключение. Своевременное выявление МС имеет большое клиническое и прогностическое значение, поскольку данное состояние при адекватной терапии потенциально обратимо. Одной из важнейших задач в лечении атерогенной дислипидемии в рамках МС служит достижение целевых уровней липидов путём изменения образа жизни и применения гиполипидемической терапии.
Метаболический синдром (МС) в последние годы стал центром дискуссий среди врачей многих специальностей: кардиологов, эндокринологов, гастроэнтерологов, гинекологов и др. Повышенное внимание к данной проблеме обусловлено, прежде всего, нарастающей распространённостью МС. За последние 15 лет было проведено более 20 эпидемиологических исследований, посвященных распространенности МС. Мета-анализ широкомасштабных исследований показал, что в популяции взрослого населения МС выявляется от 10% в Китае до 24% в США. Эксперты ВОЗ назвали МС пандемией XXI века, и в ближайшие 25 лет прогнозируют увеличение темпов роста МС на 50% [1, 2].
Одним из важных аргументов изучения МС служит его атерогенный потенциал. Согласно данным скандинавского исследования KIHD (Kuopio Ischaemic Heart Disease Risk Factor Study) продолжительностью 11 лет, среди больных с МС риск развития ИБС оказался в 3–4 раза выше, смертность от ИБС в 3 раза выше по сравнению с пациентами без метаболических нарушений [3]. В исследовании ARIC (Atherosclerosis Risk in Communities) было показано, что у лиц с МС инциденты развития ишемического инсульта были в 2 раза выше по сравнению с контрольной группой [4]. Таким образом, актуальность проблемы обусловлена, прежде всего, тем, что МС играет значимую роль в развитии и прогрессировании сердечно-сосудистых заболеваний (ССЗ), смертность от которых занимает лидирующие позиции среди причин смерти людей трудоспособного возраста 8. Своевременное выявление МС имеет большое клиническое и прогностическое значение, поскольку данное состояние при адекватной терапии потенциально обратимо.
Нарушения липидного обмена служат важной причиной развития атеросклероза и его клинических осложнений. Дислипидемия в тоже время представляет собой модифицируемый фактор риска и одно из основных звеньев «порочного круга» МС. Поэтому главной «мишенью» в комплексе мер, направленных на максимальное снижение риска развития ССЗ и их осложнений у больных с МС, представляется атерогенная дислипидемия. Целью проводимой терапии должно быть достижение целевых уровней липидов наряду с коррекцией всех компонентов МС, что может гарантировать снижение сердечно-сосудистого риска. Оптимальные значения липидных параметров, которые были приняты секцией атеросклероза ВНОК в соответствии с Европейскими рекомендациями по профилактике ССЗ, представлены в табл. 1 [9].
Профилактика липидных нарушений
Cогласно рекомендациям ВНОК 2009 г. в основе первичной и вторичной профилактики сердечно-сосудистых заболеваний (ССЗ) лежат мероприятия, направленные на коррекцию основных факторов риска ССЗ: низкой физической активности, курения, повышенного артериальног
Cогласно рекомендациям ВНОК 2009 г. в основе первичной и вторичной профилактики сердечно-сосудистых заболеваний (ССЗ) лежат мероприятия, направленные на коррекцию основных факторов риска ССЗ: низкой физической активности, курения, повышенного артериального давления, ожирения и липидных нарушений. В США их активное внедрение в течение 20 лет привело к снижению смертности от ССЗ на 55%.
Необходимость жесткого контроля уровня холестерина (ХС) крови связана с тем, что в основе большинства ССЗ, таких как ишемическая болезнь сердца (ИБС), инфаркт миокарда (ИМ), мозговой инсульт (МИ), заболевания периферических артерий, лежит единый патологический процесс — атеросклероз.
Коррекция нарушений липидного обмена возможна двумя способами — изменением образа жизни и назначением лекарственных препаратов. Немедикаментозная терапия предусматривает модификацию диеты, снижение веса, отказ от курения и повышение физической активности. Общепризнанно, что благоприятные терапевтические изменения образа жизни имеют как самостоятельное значение, так и существенное аддитивное действие при лечении гиполипидемическими препаратами. В реальности же большинство пациентов с огромным трудом отказываются от нездорового образа жизни и чаще всего останавливают свой выбор на более легких путях — ничего не делать для снижения уровня ХС крови или, в лучшем случае, принимать липидкоррегирующие препараты.
К липидкоррегирующим медикаментозным средствам традиционно относятся ингибиторы гидроксиметилглутарил-коэнзим-А-редуктазы (ГМГ-КоА-редуктазы) (статины), фибраты, никотиновая кислота, секвестранты желчных кислот, омега-3 полиненасыщенные жирные кислоты, антиоксиданты.
Основными лекарственными средствами для контроля уровня ХС крови являются, прежде всего, ингибиторы ГМГ-КоА-редуктазы (статины) (ВНОК, 2009). Для них в настоящее время доказана высокая эффективность в первичной (исследования WOSCOPS, APCAPS) и вторичной (4S, CARE, LIPID) профилактике ИБС, сердечно-сосудистых осложнений (ССО), общей и коронарной смертности.
Статины полностью подавляют фермент ГМГ-КоА-редуктазу, который регулирует скорость биосинтеза ХС в гепатоцитоцитах. В результате в этих клетках снижается содержание ХС, а на их клеточной мембране увеличивается количество рецепторов к липопротеинам низкой плотности (ЛПНП). Рецепторы «распознают», связывают и выводят из кровотока атерогенные частицы ЛПНП и таким образом снижают концентрацию ХС в крови. Действие статинов на состояние сосудистой стенки является системным, т. е. процессы атерогенеза замедляются не только в коронарных артериях, но и в других сосудистых бассейнах.
Наряду с гиполипидемическим действием, статины обладают плейотропными эффектами, что связано с механизмом действия этих препаратов, а именно блокадой синтеза мевалоновой кислоты. Так, статины улучшают функцию эндотелия, способствуя нормальному вазомоторному ответу коронарных и периферических артерий, что проявляется уже при малых дозах и не требует продолжительных сроков лечения. Улучшение функции эндотелия при этом происходит либо опосредованно через нормализацию липидного спектра крови, либо напрямую, за счет чего увеличивается продукция оксида азота (NO) и, соответственно, усиливаются сосудорасширяющие и ослабляются сосудосуживающие стимулы. В экспериментах было показано положительное влияние препаратов этого класса на барьерную функцию эндотелия. Также через блокаду синтеза мевалоновой кислоты статины оказывают опосредованное влияние на состояние свертывающей системы крови. Так, симвастатин снижает экспрессию моноцитами тканевого фактора и суммы фрагментов тромбина и может смещать баланс в сторону повышения фибринолитической активности. Статины также могут воздействовать на функции тромбоцитов, изменяя свойства их мембраны за счет содержания в ней ХС. Оказывая влияние на продукцию эндотелием NO, статины могут ингибировать агрегацию тромбоцитов независимо от уровня ХС.
Статины оказывают достаточно мощное противовоспалительное действие за счет снижения уровня С-реактивного белка. Однако наличие этого эффекта не определяет выделение отдельных показаний к назначению данного класса препаратов, но может быть использовано у части пациентов с сопутствующей патологией.
В исследованиях in vitro доказано, что большинство статинов уменьшают миграцию и пролиферацию гладкомышечных клеток (также за счет ингибирования синтеза мевалоновой кислоты), что, несомненно, имеет большое значение в процессах атерогенеза, патогенеза рестеноза после ангиопластики коронарных артерий, окклюзии венозных шунтов, после операции коронарного шунтирования и васкулопатии трансплантата у больных после пересадки сердца.
Многие эксперты считают и основное действие статинов — улучшение выживаемости в группе высокого риска — следствием скорее нелипидного действия. Насколько это мнение правомочно, покажут результаты исследований, проводимых в настоящее время.
Одним из самых изученных препаратов среди статинов является симвастатин: с его использованием проведены исследования с участием самого большого числа больных — 4S, HPS, IDEAL, ASAP, ENHANCE.
Результаты плацебо-контролируемого скандинавского исследования 4S (Scandinavian Simvastatin Survival Study, 4444 человека) впервые показали существенное снижение сердечно-сосудистой (-42%, р 0,05). Также в этом исследовании впервые напрямую было продемонстрировано, что снижение ХС ЛПНП даже ниже 2,6 ммоль/л приносит дополнительную пользу.
Рандомизированное открытое сравнительное исследование IDEAL (Incremental DEcrease through Aggressive Lipid Lowering) было проведено для сравнения эффективности симвастатина в дозе 20–40 мг/сут и аторвастатина в дозе 40–80 мг/сут в отношении профилактики ССО у пациентов с гиперлипидемией и ИБС (7600 больных, продолжительность наблюдения составила 4,8 года). Результаты показали отсутствие достоверных различий по частоте наступления первичной конечной точки (фатальных случаев ИБС, нефатального острого ИМ, остановки сердца с реанимационными мероприятиями) в обеих группах. В финском исследовании ASAP (effects of Atorvastatin vs. Simvastatin on Atherosclerosis Progression) изучалось влияние этих же дозировок симва- и аторвастатина на толщину комплекса интима-медиа (ТИМ) (325 больных с семейной гиперлипидемией, два года наблюдения). Результаты показали, что эффективная гиполипидемическая терапия может остановить прирост ТИМ и даже привести к уменьшению этого параметра.
Динамика ТИМ на фоне монотерапии симвастатином 80 мг и в комбинации с эзетимибом 10 мг изучалась в исследовании ENHANCE (Effect of Combination Ezetimibe and High-Dose Simvastatin vs Simvastatin Alone on Atherosclerotic Process in Patients with Heterozygous Familial Hypercholesterolemia), результаты которого не показали в этом отношении преимуществ комбинации по сравнению с монотерапией симвастатином, несмотря на большее снижение холестерина ЛПНП и С-реактивного белка.
Снижение уровня ХС ЛПНП до 2,1 ммоль/л прекращало дальнейшее развитие атеросклероза (при контрольном внутрисосудистом исследовании), в то время как при снижении только до 2,9 ммоль/л процесс продолжал прогрессировать [18].
В настоящее время выбор дозы статина перестал быть «камнем преткновения». Безусловно, лечение статинами должно осуществляться в дозировках, прошедших апробацию в больших клинических исследованиях. Для симвастатина, как самого часто применяемого статина, эта доза составляет 20 и 40 мг/сут. Так, симвастатин в дозе 20 мг/сут снижает уровень ХС ЛПНП в среднем на 32%, в дозе 40 мг/сут — на 37% [17].
Необходимое условие успешной первичной и вторичной профилактики ССЗ — это длительное применение статинов. Недавний метаанализ 14 исследований статинов, в том числе симвастатина, показал, что наилучшим предиктором снижения коронарных событий является снижение уровня ХС ЛПНП. Изучение взаимосвязи уменьшения концентрации ХС ЛПНП и частоты коронарных инцидентов показало, что снижение ХС ЛПНП на 1 ммоль/л влечет за собой уменьшение риска коронарных событий на 11% в течение первого года терапии, на 24% — на протяжении второго года, на 33% — в течение третьего-пятого годов, на 36% — в шестой и последующий годы.
Открытые клинические исследования в России посвящены, в основном, оценке эффективности, безопасности и переносимости препарата Вазилип®. В крупном отечественном исследовании ОСКАР, в котором приняли участие 7098 пациентов с ИБС в возрасте 57,7 ± 0,2 года, на фоне 8-недельного приема Вазилипа в дозе 20 мг/сут отмечалось снижение общего ХС на 22,7%, ЛПНП на 26,7% и триглицеридов (ТГ) на 24%, что определило уменьшение риска ССО на 33%. Положительное влияние Вазилипа в дозе 5–10 мг/сут на морфофункциональные параметры сердца (уменьшение размеров и объема левого желудочка (ЛЖ), увеличение фракции выброса (ФВ) ЛЖ) и вазодилятирующую функцию эндотелия было показано у пациентов c ИБС в возрасте 75,4 ± 2,2 года. Назначение Вазилипа в дозе 10–20 мг в течение 24 месяцев у больных с цереброваскулярной патологией (n = 210) приводит к достоверному снижению уровня общего ХС, ХС ЛПНП и повышению ХС ЛПВП, что сопровождается достоверным улучшением когнитивной функции у этих больных по шкале MMSE. Вазилип в дозе 20 мг/сут в течение 12 месяцев у больных с жировым гепатозом и сопутствующей дислипидемией (n = 30) обусловливает достоверное снижение уровня общего ХС на 17,5%, ТГ на 26,3%, ХС ЛПНП на 27,8%. Вазилип в дозе 10–20 мг/сут в течение 12 недель у больных сахарным диабетом 2-го типа приводит к достижению целевых уровней общего ХС, ХС ЛПНП у 60% больных.
У больных ИБС с исходной гиперхолестеринемией Вазилип на госпитальном и постгоспитальном этапе реабилитации (в дозе 10–40 мг/сут) демонстрирует потенцирующий, в дополнение к стандартной антиангинальной терапии, противоболевой и антиишемический эффект. В процессе 6-месячной курсовой терапии этим дженериком симвастатина отмечается выраженное гиполипидемическое, антиоксидантное и цитопротекторное действие препарата. Лечение Вазилипом в течение 6 месяцев в дозе 10–20 мг/сут приводит к существенному возрастанию содержания в плазме крови стабильных метаболитов оксида азота (на 58,4%, р = 0,044), снижению уровня ФНО-альфа (р = 0,0038) вне четкой связи с выраженностью гиполипидемического действия симвастатина. В этих исследованиях авторами подчеркивается хорошая переносимость Вазилипа, минимальная частота возникновения нежелательных явлений, не требовавшая прекращения лечения.
Симвастатин рекомендуется назначать в начальной дозе 40 мг/сут, с последующей коррекцией дозы в сторону уменьшения или увеличения.
В России частота назначения статинов до сих пор невелика. Как было показано в эпидемиологической части исследования ОСКАР-2006, пациентам высокого риска в общей поликлинической практике статины назначают чуть более 5%, а целевых значений ХС ЛПНП достигают только 4,3% больных. Есть мнение, что среди множества причин недостаточного назначения статинов в РФ можно выделить их высокую стоимость, переоценку риска побочных эффектов, формальное отношение к профилактике и лечению гиперлипопротеинемии, а также недооценка больными и врачами эффективности использования статинов.
Стоимостью терапии во многом определяется и приверженность пациентов к лечению. В результате этот фактор влияет не только на уровень комплаентности, но и на клиническую эффективность. Данные, полученные в исследовании Heart Protection Study (HPS), показали высокую экономическую эффективность применения 40 мг симвастатина у большого числа больных ССЗ.
Необходимо отдельно подчеркнуть особую важность индивидуальной работы с пациентом, когда от врача зависит глубокое понимание больным реальной угрозы его здоровью и необходимости всеми доступными способами снизить уровень ХС крови. И в данном вопросе формирование устойчивой мотивации особенно значимо, так как в отличие от артериальной гипертензии, например, когда эпизоды повышенного артериального давления могут ощущаться пациентом, высокий уровень ХС крови сам по себе никаким образом не сказывается на самочувствии пациентов. Нельзя не согласиться с тем, что правила постоянного и контролируемого приема статина кажутся простыми и очевидными, однако их несоблюдение перечеркивает все усилия и саму возможность эффективного контроля за атеросклерозом и его осложнениями.
ПРИНЦИПЫ ЛЕЧЕНИЯ нарушений липидного обмена
Необходимость коррекции нарушений липидного обмена в настоящее время не вызывает сомнений.
Необходимость коррекции нарушений липидного обмена в настоящее время не вызывает сомнений. Многочисленными исследованиями, проведенными до начала 90-х годов, доказана возможность снижения уровня холестерина (ХС), триглицеридов (ТГ) и нормализации показателей липидного обмена на фоне гипохолестеринемической терапии.
Но всегда ли выраженное снижение общего холестерина (ОХ) и холестерина липопротеидов низкой плотности (ХС-ЛПНП) способствует улучшению жизненного прогноза?
В исследовании CARE было показано, что снижение ХС-ЛПНП ниже уровня 3,2 ммоль/л не влекло за собой дальнейшего снижения уровня смертности. В то же время, согласно исследованию POST-CABGT, куда включались больные после операции аортокоронарного шунтирования (АКШ), при снижении холестерина ЛПНП до уровня менее 2,6 ммоль/л (по сравнению с больными с уровнем 3,4-3,5 ммоль/л) необходимость в повторных операциях АКШ сокращается на 29%. Аналогичные результаты были получены в ходе исследования CARS, куда включались больные с ИБС, относительно нормальным уровнем ОХ (от 4,1 до 5,6 ммоль/л) и средним уровнем ХС-ЛПНП (3,17 ммоль/л). В настоящее время целью гипохолестеринемической терапии при вторичной профилактике ИБС европейские кардиологи считают достижение уровня холестерина ЛПНП менее 3,0 ммоль/л, а американские — менее 2,6 ммоль/л.
Показана эффективность как медикаментозных, так и немедикаментозных методов коррекции уровня дислипидемий. При этом любую коррекцию следует начинать с устранения факторов риска, способствующих прогрессированию атеросклероза, таких как курение, гиподинамия, а также с нормализации индекса массы тела.
В случаях возникновения дислипидемии на фоне таких заболеваний, как гипотиреоз, нефротический синдром и др., необходимо прежде всего начать лечение основного заболевания.
 |
| Рисунок. Нормализация уровня липопротеидов в крови позволяет уменьшить потребность в хирургическом лечении |
Одним из основных методов немедикаментозного лечения является соблюдение диеты с ограничением употребления жиров животного происхождения и легкоусваиваемых углеводов, ограничение калорийности питания. В ходе исследования Veterans Administrations больным была предписана диета с увеличенным содержанием полиненасыщенных жирных кислот и уменьшенным содержанием животных жиров (по сравнению с пациентами, соблюдавшими стандартную североамериканскую диету). Диетотерапия на протяжении восьми лет привела к снижению уровня ОХ на 12,7% и уменьшению частоты развития инфарктов миокарда (ИМ) на 20%. При этом не было отмечено снижения общей смертности в какой-либо из групп больных. В исследовании Finnish Mental Hospital Study за шестилетний период наблюдения у 450 больных обоего пола в возрасте 34—64 лет на фоне диеты с низким содержанием холестерина отмечено снижение его уровня в крови на 15%. При этом достижение среднего уровня ОХ в 5,8 ммоль/л не вызывало достоверного снижения общей смертности или смертности от сердечно-сосудистых заболеваний. В исследовании DART, включавшем более 2000 больных, средний возраст которых был 56,5 лет, соблюдение диеты на протяжении двух лет повлекло за собой недостоверное снижение уровня общей смертности и смертности от ИБС. Однако ишемические события (нефатальные ИМ) встречались даже чаще в группе больных, соблюдавших диету. Наиболее крупное исследование Minnesota Coronary Survey, включавшее около 5000 пациентов обоего пола и любого возраста со средним исходным уровнем ОХ 5,3 ммоль/л, выявило, что соблюдение только гипохолестериновой диеты привело к снижению уровня ОХ на 14,5% за 4,5 года по сравнению с контрольной группой, придерживавшейся стандартной диеты. Это исследование также не показало уменьшения развития сердечно-сосудистых заболеваний и снижения общей смертности.
На наш взгляд, лечение больных с гиперхолестеринемией и гипертриглицеридемией необходимо во всех случаях начинать с устранения факторов риска и назначения гипохолестеринемической диеты. При этом, если диета эффективна, то рассматривать ее в качестве монотерапии можно только в том случае, если больной действительно в состоянии соблюдать диету в течение всей оставшейся жизни. Однако больным с ИБС в период обострения заболевания и при наличии выраженной гиперхолестеринемии показано, наряду с соблюдением диеты, одновременное назначение гипохолестеринемических препаратов в адекватных дозах. Нормализация уровня показателей липидного обмена только на фоне диеты у таких больных не представляется возможной, а несвоевременное начало лечения может привести к развитию неблагоприятных осложнений.
При отсутствии «острой» ситуации неэффективность немедикаментозной терапии в течение трех месяцев является показанием к подключению медикаментозной терапии. Следует отметить, что применение гиполипидемических препаратов, к какому бы классу они ни относились, ни в коем случае не означает отказа от соблюдения диеты. Наоборот, любая гипохолестеринемическая терапия будет эффективна при условии соблюдения диеты.
В настоящее время используются пять основных классов лекарственных средств, применяемых с учетом механизма их действия, эффективности и наличия побочных эффектов, а также противопоказаний при том или ином типе дислипидемии.
I Статины.
II Никотиновая кислота и ее производные.
III Фибраты.
IV Секвестранты желчных кислот.
V Антиоксиданты.
На сегодняшний день влияние на общую смертность, смертность от сердечно-сосудистых заболеваний и риск развития сердечно-сосудистых осложнений доказано только для препаратов из группы статинов. Действие этих препаратов основано на ингибировании фермента 3-гидрокси-3-метилглутарил-коэнзим-А (ГМГ-ко-А)-редуктазы. Благодаря торможению биосинтеза холестерина в печени и кишечнике статины уменьшают внутриклеточные запасы холестерина. Это вызывает образование повышенного количества рецепторов к ЛПНП и ускоряет удаление их из плазмы.
Другие механизмы действия статинов на эндотелий сосудов, агрегацию тромбоцитов окончательно не изучены.
Эффект статинов преимущественно направлен на снижение уровня холестерина ЛПНП и общего холестерина. В работах последних лет показано, что применение высоких доз статинов может заметно снижать уровень триглицеридов, и конкурировать с эффектом фибратов.
На сегодняшний день в России зарегистрированы следующие препараты из группы статинов:
По данным W. C. Roberts (1997), доза симвастатина в 10 мг приблизительно эквивалентна 20 мг ловастатина или правастатина и 40 мг флювастатина. Согласно его исследованиям, двукратное повышение дозы статинов по отношению к начальной дозе приводит к дополнительному снижению ОХ приблизительно на 5% и ХС-ЛПНП на 7%. При этом повышение уровня холестерина липопротеидов высокой плотности (ХС-ЛПВП) не зависит от увеличения дозы препарата.
Препараты из группы статинов используются для первичной и вторичной профилактики ИБС. Под вторичной профилактикой понимают применение препаратов у больных с доказанной ИБС.
Нам представляется, что наибольшая эффективность при назначении статинов должна определяться не только по уровню исходных показателей липидного обмена, но и по сочетанию суммарного риска развития сердечно-сосудистых осложнений и клиническому течению заболевания. Так, у больных с острым коронарным синдромом клинический эффект применения статинов может быть более выраженным, чем у больных со стабильной стенокардией, а тактика должна быть более агрессивной. Однако эти выводы основаны на нашем практическом опыте, они не получили пока подтверждения в ходе многоцентровых рандомизированных исследований.
Статины, так же как аспирин и β-блокаторы, относятся к средствам, влияющим на прогноз заболевания у больных с ИБС.
Эффективность применения статинов доказана также в ходе исследований, посвященных первичной профилактике.
Исследования 4S, CARE, LIPID, WOSCOPS, AFCAPS/TEXCAPS и другие демонстрируют действенность терапии статинами для вторичной и первичной профилактики ИБС. При этом влияние статинов на «конечные точки» при вторичной профилактике более выражено и экономически более оправданно. Поэтому применение статинов у больных с диагностированной ИБС в сочетании с дислипидемиями может быть рекомендовано всем больным. Эффективность терапии статинами выше в группе больных с более выраженными нарушениями липидного обмена. Развитие «коронарных событий» у ряда больных ИБС на фоне нормальных значений показателей липидного обмена указывает на многофакторность генеза этих осложнений и подчеркивает значение не только уровня дислипидемии, но и совокупности ряда факторов, важнейшими из которых являются клинические проявления обострения заболевания.
Одной из возможных причин эффективности гипохолестеринемических препаратов в профилактике ИБС является продемонстрированная в ряде работ их способность к замедлению прогрессирования и даже возможность регресса атеросклеротического процесса. Эти эффекты изучались путем измерения диаметра сосудов с помощью артериографии или внутрисосудистого ультразвукового исследования.
В исследовании MAAS у больных с ИБС лечение симвастатином в дозе 20 мг в течение четырех лет позволило выявить статистически достоверное уменьшение развития новых стенозов коронарных артерий и регресс уже имевшихся коронарных стенозов; просвет сосудов увеличивался от 0,06 до 0,17 мм при наличии исходного стеноза более 50%.
Замедление прогрессирования или регресс атеросклероза достигаются благодаря интенсивной и агрессивной гипохолестеринемической терапии при значительном снижении уровня ХС-ЛПНП. Наибольшей гипохолестеринемической активностью в одинаковой дозировке обладают симвастатин и аторвастатин. В исследовании SMAC применение аторвастатина и симвастатина в дозе 10-20 мг в сутки позволило почти у 50% больных с ИБС и исходным уровнем ХС-ЛПНП от 4,2 до 7,8 ммоль/л достичь целевого уровня на фоне 52 недель лечения. При этом эффект аторвастатина наступал несколько быстрее, и через 16 недель лечения он был достигнут у 46% больных по сравнению с 27% на фоне лечения симвастатином. К концу года эта разница нивелировалась, составив 50% при лечении аторвастатином и 48% на фоне лечения симвастатином, и была статистически недостоверной. Это исследование показало выраженную гипохолестеринемическую эффективность обоих статинов и примерно одинаковый эффект через год лечения тем и другим препаратами. При этом в большинстве европейских стран стоимость симвастатина была несколько ниже, чем аторвастатина. В данном исследовании не наблюдалось каких-либо серьезных побочных эффектов, потребовавших отмены препаратов.
Другим важным гиполипидемическим средством, используемым для нормализации липидного обмена, является никотиновая кислота и ее производные (ниацин). По мнению В. Парсона, преимущество этой группы препаратов в том, что «они все делают так, как надо». Наряду со снижением уровня ОХ и ХС-ЛПНП препараты этой группы снижают уровень триглицеридов и успешнее, чем любые другие гиполипидемические средства, увеличивают уровень ХС-ЛПВП. Эти препараты обладают и рядом других преимуществ. Например, они снижают уровень липопротеина «а», которому придается большое значение в качестве важного самостоятельного фактора риска развития таких осложнений, как инфаркт и инсульт. Препараты никотиновой кислоты и ее производные уменьшают уровень ЛПНП, воздействуя преимущественно на мелкие, наиболее атерогенные их частицы. Эти лекарственные средства увеличивают уровень ХС-ЛПВП за счет фракции ЛПВП2, которая является наиболее активной в плане удаления липидов из бляшек, и тем самым препятствуют прогрессированию атеросклероза.
В ряде работ показана возможность уменьшения сердечно-сосудистых осложнений и общей смертности при применении ниацина.
В программе сердечно-сосудистых препаратов (США) сравнивался ряд лекарственных средств, изменяющих уровень холестерина. Исследование проводилось у мужчин 30—65 лет, имевших в анамнезе хотя бы один сердечный приступ. Изучалось влияние эстрогенов, тироксина, клофибрата и ниацина. Каждая группа состояла приблизительно из 1100 больных, а группа плацебо была в два раза больше. Предполагаемая продолжительность исследования составляла 5 лет, но для первых двух средств оно было досрочно прекращено в связи с развитием большого количества инфарктов и других осложнений. Клофибрат не оказывал благоприятного воздействия на уровень смертности и количество сердечно-сосудистых осложнений. Таким образом, никотиновая кислота была единственным средством, при применении которого удалось уменьшить число нефатальных инфарктов примерно на 27%, инсультов — на 24%, количество госпитализаций по поводу сердечно-сосудистых осложнений — на 12% и необходимость в хирургическом лечении на сердце и сосудах — на 46%.
Тенденция к снижению смертности, отмечавшаяся за 5 лет наблюдения на фоне приема ниацина, оказалась статистически недостоверной.
Важным преимуществом этой группы лекарственных средств является относительно низкая их стоимость по сравнению с другими гиполипидемическими препаратами. В настоящее время чаще всего применяются медленно высвобождающиеся формы никотиновой кислоты. Они обеспечивают более длительное и постепенное высвобождение активного соединения и обусловливают значительное снижение побочных эффектов. К этим препаратам относятся:
Эффективность этих препаратов также несколько различается. По данным Figge с соавт. (1988), биодоступность препаратов ниацина пролонгированного действия, имеющих восковую матрицу, почти в два раза выше, чем с дозированным высвобождением. Поэтому эффективность эндурацина в дозе 1500 мг в сутки в отношении ХС-ЛПНП, ХС-ЛПВП, по данным Д. Кинана, была даже несколько большей, чем при приеме 3000 мг ниацина с пролонгированным высвобождением.
Крупномасштабные исследования по сравнению характеристик эффективности, дозировки, побочных эффектов различных пролонгированных форм никотиновой кислоты до настоящего времени отсутствуют.
Максимальная суточная доза препаратов никотиновой кислоты не должна превышать 6 г, а для эндурацина — 3 г. Увеличение дозы не привело к улучшению результатов, а количество побочных эффектов при этом может увеличиваться. Общая особенность всех препаратов никотиновой кислоты — это необходимость постепенного повышения дозы под контролем уровня показателей липидного обмена даже при хорошей их переносимости. Чаще всего лечение начинается с дозы 500 мг в сутки в течение недели, затем 500 мг два раза в день в течение еще 1-3 недель, а затем происходит корректирование дозы в зависимости от показателей липидного обмена. Для уменьшения побочных реакций препараты применяют во время еды, ограничивают употребление горячих напитков, а также при появлении первых признаков гиперемии добавляют небольшие дозы аспирина (100—325 мг), что помогает уменьшить эти проявления в первые 3-4 дня до последующего полного их исчезновения.
Наиболее часто встречающиеся побочные эффекты при приеме ниацина — это чувство жара в виде «приливов» и кожный зуд, а также чувство гиперестезии и парестезии; запоры, диарея, головокружение, сердцебиение, нарушение аккомодации, сухость кожных покровов или нарушение ее пигментации. Все эти побочные эффекты составляют от 2 до 7%
(Д. Кинан) и достоверно не отличаются от побочных эффектов в группе плацебо. Обычно для контроля за нежелательными осложнениями со стороны печени каждые четыре недели проводятся биохимические исследования. Появление тошноты, рвоты или других недомоганий требует временной отмены препарата и дополнительного исследования печеночных проб. При этом незначительное повышение уровня АСТ, АЛТ, ЛДГ, ГГТП при лечения ниацином допускается. Кроме печеночных проб, при лечении препаратами никотиновой кислоты должны регулярно контролироваться уровень сахара, мочевой кислоты.
Использование других групп лекарственных препаратов, таких как фибраты, ионообменные смолы (секвестранты желчных кислот) и антиоксиданты, также позволяет в целом ряде случаев улучшить нарушенные показатели липидного обмена. Однако до настоящего времени не получены данные об их влиянии на общую смертность, смертность от сердечно-сосудистых заболеваний, развитие сердечно-сосудистых осложнений, необходимость в хирургических методах лечения, частоту госпитализаций и т. д. Ведущиеся в последнее время крупномасштабные исследования по применению фибратов и антиоксидантов, возможно, позволят более точно определить их роль и место в лечении дислипидемий у широкого контингента пациентов.
По вопросу литературы обращайтесь на кафедру терапии и подростковой медицины РМАПО по тел. (095) 945-48-70