Для чего служит 12 перстная кишка
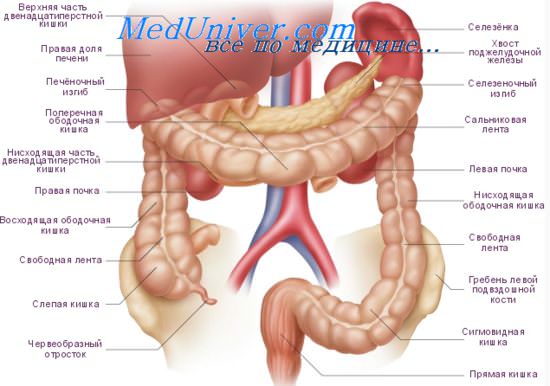
Двенадцатиперстная кишка у человека
Двенадцатиперстная кишка является начальным отделом толстого кишечника. Она расположена сразу же после привратника желудка. Свое название кишка получила из-за того, что ее длина составляет двенадцать поперечных пальцев руки.
Особая структура слизистой оболочки органа позволяет его эпителию сохранять устойчивость к агрессивному воздействую пищеварительного сока, желчного секрета, а также ферментов поджелудочной железы. Луковица, остальные отделы кишечника и головка поджелудочной железы имеют общее кровообращение. В этой статье детальнее рассмотрим особенности строения и расположения кишки, а также выясним, как она может болеть.
Анатомия
У большинства людей форма разнообразная. Даже у одного и того же человека со временем может меняться форма и расположение органа. Для начала поговорим о строении двенадцатиперстной кишки.
Строение
Орган имеет несколько слоев:
Расположение
Орган имеет четыре основные части:
Где находится двенадцатиперстная кишка? Чаще всего она находится на уровне второго или третьего поясничных позвонков. У каждого человека расположения может отличаться и на это влияет большое количество факторов, например, возраст и вес. К примеру, у людей преклонного возраста и худых орган расположен несколько ниже, чем у молодых и упитанных субъектов.
Кишка со всех сторон соприкасается с другими органами брюшной полости:
Функции
Выделим основные функции двенадцатиперстной кишки:
Так как двенадцатиперстная кишка – это начальный отдел всего кишечника, именно здесь активно протекают процессы всасывания питательных веществ, поступающих вместе с пищей и питьем. Здесь начинается этап кишечного пищеварения.
Пищеварение
После того, как пищевой комок попадает начальный отдел толстой кишки, происходит его смешивание с желчью, секретом кишечных стенок, а также жидкостью из протоков поджелудочной железы. Затем кислая среда пищи нейтрализуется желчью, за счет чего обеспечивается защита слизистой оболочки. Кроме того, желчь расщепляет жир и разлаживает его на мелкие эмульсии, что ускоряет процессы пищеварения.
Под воздействием желчного секрета продукты распада жира растворяются и всасываются в стенки кишечника, а также происходит полное всасывание витаминов и аминокислот. Стоит отметить также, что желчь регулирует перистальтику кишечника, стимулируя сокращение его мускулатуры. Благодаря этому пищевой комок быстрее продвигается по просвету кишечника и своевременно эвакуируется из организма.
Немаловажную роль играет и панкреатический сок, с помощью которого переваривается крахмал, а также белки и жиры. Железы двенадцатиперстной кишки образовывают кишечный сок, который по большей части состоит из слизи. Этот секрет способствует лучшему расщеплению белков.
Учитывая все вышесказанное, можно сказать, что двенадцатиперстная кишка играет огромную роль в процессах пищеварения. Она насыщает пищевой комок необходимыми ферментами и обеспечивает дальнейшее переваривание.
Как болит двенадцатиперстная кишка?
Учитывая тот факт, что ДПК начинается от желудка, а также в нее открываются протоки желчного пузыря и поджелудочной железы, многие ее болезни связаны с неправильной работой этих органов:
Но иногда на возникновение заболеваний ДПК влияют не имеющиеся патологии другим органов, а образ жизни человека. Перекусы на ходу и в спешке, недостаточное пережевывание пищи, переедание, слишком большие перерывы между приемами пищи – все это негативным образом сказывается на функционировании желудочно-кишечного тракта (ЖКТ).
Выявить причину того, отчего страдает орган, можно по тому, как он болит:
Дуоденит
Дуоденит – это воспаление слизистой оболочки двенадцатиперстной кишки. Заболевание бывает острым и хроническим, который протекает с рецидивами. Почти во всех зафиксированных случаях дуоденита наблюдается хронизация процесса.
Неправильное питание, вредные привычки, хронические заболевания ЖКТ – все это может послужить толчком к активизации воспалительной реакции. Больных беспокоят боли в верхней части живота, тошнота, отрыжка, изжога, слабость. Воспаление ДПК может привести к язвенной болезни и даже раку.
Язвенная болезнь также сопровождается воспалением органа, только ко всему прочему добавляется появление язв на поверхности слизистой оболочки. Это хроническая патология с частыми рецидивами. Если пустить болезнь на самотек, это может привести к атрофическим изменениям, а также свищам и кровотечениям.
Язва ДПК даже может послужить причиной летального исхода. Неправильное питание, прием сильнодействующих средств, хронический дуоденит – все это может привести к язве. Но наиболее распространенной причиной все же является бактерия Хеликобактер пилори.
Инфекционный агент серьезно повреждает слизистую оболочку органа продуктами своей жизнедеятельности. Характерным симптомом являются голодные или ночные боли, которые исчезают через полчаса после приема пищи. Опасность язвенной болезни заключается в том, что она может переродиться в рак.
Дуоденостаз
Эти заболевания влияют на двигательную функцию органа, приводя к развитию застойных явлений. В итоге в просвете ДПК скапливается масса, состоящая из непереваренной пищи, желудочного сока и пищеварительных ферментов. Это приводит к появлению болезненных ощущений, тошноте и рвоте.
Это хронические патологии, для которых характерна смена периодов ремиссии и рецидивов. При обострении появляется боль в правом подреберье, которая усиливается после еды. У больного пропадает аппетит, его также могут беспокоить запоры.
Опухоль
Опухоль в ДПК может иметь как доброкачественную, так и злокачественную природу. Длительное время патологический процесс может абсолютно никак себя не проявлять. Рак обычно появляется из-за прорастания опухоли из других органов чаще всего желудка.
Согласно статистике, чаще всего заболевание появляется у людей преклонного возраста. Первые симптомы недуга сходи с нарушениями ЖКТ или пищеварительными расстройствами. Далее появляются боли в животе, слабость, отсутствие аппетита, депрессивное состояние.
При лечении заболеваний ДПК могут применять антибиотики, анальгетики, а также средства, которые снижают выработку соляной кислоты. Народные рецепты могут использовать в качестве вспомогательной терапии для снятия боли и укрепления иммунитета. Немаловажную роль в процессе лечения играет правильное питание и достаточное потребление жидкости.
Паразиты
Гельминты могут проникнуть в организм вместе с пищей при несоблюдении элементарных правил личной гигиены. Паразиты могут поражать любой орган, при этом длительный период времени они могут никак себя не проявлять. Чаще всего двенадцатиперстную кишку поражают нематоды. Личинки могут передаваться не только фекально-оральным путем, но даже и через поры кожи.
Гельминты в конечном счете вызывают атрофические изменения на слизистой оболочки 12-перстной кишки. По мере прогрессирования патологического процесса у больных появляется кожная сыпь, зуд, боль в животе, изжога, диарея.
Эрозии
Патология вызывает воспалительную реакцию на поверхности слизистой оболочки, при этом не затрагивая мышечный слой органа. Эрозивные участки при ультразвуковом исследовании выглядят в виде утолщенных стенок. Послужить причиной появления эрозий могут стрессовые ситуации, курение, хеликобактер пилори, погрешности в питании и многое другое.
Непроходимость
Хроническая непроходимость органа может развиться по целому ряду причин: пороки развития, неправильный поворот органа, сосудистые аномалии. Патология проявляется в виде болевой вспышки в правом подреберье. Желчнокаменную непроходимость чаще всего диагностируют у женщин старшего возраста. Камень мигрирует по пищеварительному каналу и застревает в тонком отделе кишечника.
Подводя итоги, можно с уверенностью сказать, что двенадцатиперстная кишка – это важнейший орган пищеварительного тракта, способствующий нормальному перевариванию пищи. Поддержать здоровье этого органа можно с помощью правильного питания, который должен стать вашим образом жизни.
При возникновении неприятных ощущений в области ДПК, незамедлительно обратитесь к специалисту для прохождения обследования. Ранняя диагностика поможет избежать серьезных проблем с кишечником.
Для чего служит 12 перстная кишка
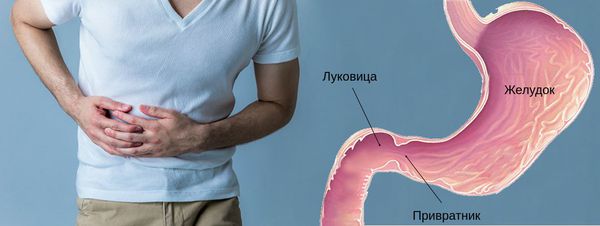
Двенадцатиперстная кишка — самая «толстая» из всех отделов тонкого кишечника и самая короткая; ее длина составляет всего 25-30 см. Клетки слизистой оболочки тонкого кишечника имеют ворсинки, которые обеспечивают большую поверхность всасывания питательных веществ. В этом слое также расположены железы, секретирующие кишечный сок, в состав которого входят многочисленные ферменты, участвующие в расщеплении (переваривании) всех ингредиентов продуктов питания.
При рентгенологическом исследовании выделяется начальная часть двенадцатиперстной кишки — луковица. Слизистая луковицы, как и привратника желудка, имеет продольные складки, тогда как остальная часть тонкого кишечника — циркулярные.
В полость двенадцатиперстной кишки открывается единым отверстием (сфинктер Одди) общий проток желчевы-водящих путей и главный проток поджелудочной железы, а также добавочный проток поджелудочной железы.
По желчному протоку в кишечник поступает желчь, которая образуется в печени. В том случае если в просвете двенадцатиперстной кишки находится пища, то желчь поступает в нее непосредственно из печени, а при недостатке — из желчного пузыря. В последнем также происходит накопление желчи во время отсутствия пищи в кишечнике. Состав желчи в двенадцатиперстной кишке во многом определяется тем, поступает ли она прямо из печени или из желчного пузыря.
Желчь в желчном пузыре более концентрированная (в 3—5 раз) по сравнению с поступающей непосредственно из печени. Основными ее компонентами являются вода, желчные кислоты, холестерин и т.д. Желчеотделение начинается примерно через 5—10 минут после начала еды и заканчивается после полного опорожнения желудка. Одной из самых важных функций желчи является эмульгирование жиров (липидов), что значительно увеличивает поверхность соприкосновения ферментов и липидов, что обеспечивает их более полное расщепление.
По главному и добавочному протокам поджелудочной железы в двенадцатиперстную кишку поступает комплекс протеолитических ферментов, расщепляющих все ингредиенты пищи — белки, жиры и углеводы. Состав сока в значительной степени определяется составом съеденной пищи. То есть если в рационе преобладали белки, то в составе секрета содержится большое количество ферментов, участвующих в процессе их переваривания и т.д.
В двенадцатиперстной кишке происходит активное всасывание воды, минеральных солей, витаминов, а также аминокислот, жирных кислот, моно- и дисахаров. Но процесс всасывания в атом отделе только начинается, а в основном происходит в тощей и подвздошной кишках.
При переходе двенадцатиперстной кишки в тощую также расположен сфинктер, в норме препятствующий обратному движению пищевых масс. В этом месте кишечник резко изгибается и начинается тощая кишка длиной 2-2,5 м, которая в свою очередь соединяется с подвздошной кишкой (длина 2,5—3,5 м). Четкой границы между этими двумя отделами тонкого кишечника нет, но типичные их отделы (верхние тощей и нижние — подвздошной) имеют свои особенности. У тощей кишки больший диаметр, стенка ее толще, и она лучше кровоснабжается.
Также есть отличия в строении и количестве ворсинок. В тощей кишке их больше, они длиннее и тоньше. Общая протяженность тонкой кишки составляет в среднем 5—7 м. Согласованные движения ворсинок обеспечивают продвижение пищевых масс.
gormed.su
Заболевания 12-перстной кишки
Заказать звонок
Следующий после желудка отдел пищеварительной системы, а также начало тонкого кишечника – это двенадцатиперстная кишка. Она напоминает изогнутую трубку, длина которой составляет 25-30 см. Этот полый орган принимает пищу, после того как она измельчается и смешивается с желудочным соком (так называемая «первичная» обработка), проходя пилорический сфинктер.
Здесь желчь из общего желчного протока эмульгирует (расщепляет) жиры. Тут же открывается проток поджелудочной железы, из которой выделяются ферменты. Последние помогают расщеплять пищу быстрее и тщательнее. Если в этом процессе происходит сбой, может развиваться пищевая аллергия, а также возникать различные проблемы органов пищеварительной системы.
Какие факторы способствуют развитию заболеваний двенадцатиперстной кишки?
Как и почему происходит нарушение механизмов нервной регуляции?
Нервные окончания, оплетая всю пищеварительную систему, регулируют перистальтические движения, моторику кишечника, размыкание и смыкание сфинктеров. Когда механизмы нервной регуляции и кровоснабжение нарушаются, возникает неполное закрытие сфинктера. Происходит дуодено-гастральный рефлюкс – в желудок забрасывается желчное содержимое двенадцатиперстной кишки.
Слизистая желудка не приспособлена для того, чтобы перерабатывать желчные кислоты и желчь, поэтому со временем развивается гастрит (воспаление слизистой желудка), гастродуоденит (воспаление двенадцатиперстной кишки), и пациенту приходится думать, где можно сделать гастроскопию и куда отправиться лечиться.
В норме должно быть так: пища оказывается в ротовой полости, оттуда с помощью глотательного рефлекса попадает в пищевод и желудок (минуя кардинальный сфинктер). В желудке происходит переваривание пищи (в течение полутора-двух часов). Затем пищевая масса попадает в двенадцатиперстную кишку (проходя пилорический сфинктер), где в щелочных условиях смешивается с панкреатическими ферментами и желчью.
Симптомы заболеваний
Также заболевания могут сопровождаться симптомами, которые характерны для поражений поджелудочной железы, желчного пузыря и других органов.
Как проходит диагностика: основные методы
Лечение заболеваний двенадцатиперстной кишки в Клинике профессора Горбакова
В Клинике профессора Горбакова лечение подбирают в зависимости от выявленной патологии, от жалоб пациента и степени нарушений органов пищеварительной системы. Во многих случаях необходимо сделать гастроскопию, или гастродуоденоскопию.
Также наши специалисты дают диетические рекомендации, которые помогают улучшить пищеварение, восстановить регуляцию кислотности, нормализовать функции сфинктеров, избежать таких последствий, как пищевая аллергия и развитие заболеваний различных органов.
Ранняя диагностика болезней двенадцатиперстной кишки — это важнейший шаг к избавлению от таких неприятных симптомов как вздутие живота, рези, ноющие боли, чувство тяжести после еды и запоры. Запишитесь на прием к гастроэнтерологу и пройдите профилактическое обследование. Если вам уже знакомы эти симптомы, то не стоит откладывать визит в клинику на длительный срок.
Следующий после желудка отдел пищеварительной системы, а также начало тонкого кишечника – это двенадцатиперстная кишка. Она напоминает изогнутую трубку, длина которой составляет 25-30 см. Этот полый орган принимает пищу, после того как она измельчается и смешивается с желудочным соком (первичная обработка), проходя пилорический сфинктер.
Здесь желчь из общего желчного протока эмульгирует (расщепляет) жиры. Сюда же открывается проток поджелудочной железы, из которой выделяются ферменты. Последние помогают расщеплять пищу быстрее и тщательнее. Если в этом процессе происходит сбой, возникает патология органов пищеварительной системы.
Какие факторы способствуют развитию заболеваний двенадцатиперстной кишки?
Как и почему происходит нарушение механизмов нервной регуляции?
Нервные окончания, оплетая всю пищеварительную систему, регулируют перистальтические движения, моторику кишечника, размыкание и смыкание сфинктеров. Когда механизмы нервной регуляции и нормальное кровоснабжение этой области нарушаются, возникает неполное закрытие сфинктера. Происходит дуодено-гастральный рефлюкс – в желудок забрасывается желчное содержимое двенадцатиперстной кишки.
Слизистая желудка не приспособлена для того, чтобы перерабатывать желчные кислоты и желчь, поэтому со временем развивается гастрит (воспаление слизистой желудка), дуоденит или астродуоденит (воспаление двенадцатиперстной кишки).
В норме должно быть так: пища оказывается в ротовой полости, оттуда с помощью глотательного рефлекса попадает в пищевод и желудок (минуя кардинальный сфинктер). В желудке происходит переваривание пищи (в течение полутора — двух часов). Затем пищевая масса попадает в двенадцатиперстную кишку (проходя пилорический сфинктер), где в щелочных условиях смешивается с панкреатическими ферментами и желчью.
Симптомы заболеваний двенадцатиперстной кишки
Патологии отделов тонкого кишечника обычно проявляются следующим образом:
Также заболевания дуодена могут сопровождаться симптомами, которые характерны для поражений поджелудочной железы, желчного пузыря и других органов. Это свидетельствует о значительном распространении патологического процесса.
Диагностика заболеваний двенадцатиперстной кишки

При обращении в клинику для диагностики необходимо помнить о том, что большинство предлагаемых процедур проводится на голодный желудок. Предварительная консультация гастроэнтеролога позволит вам правильно подготовиться к тестам, что значительно увеличит их информативность.
Лечение заболеваний двенадцатиперстной кишки

На этом этапе важно исключить стрессовые факторы, которые влияют на психоэмоциональное состояние пациента. Большинство заболеваний успешно излечивается курсами медикаментозной терапии, которые нужно проходить несколько раз в год с регулярной коррекцией препаратов специалистом.
В Клинике профессора Горбакова лечение заболеваний двенадцатиперстной кишки подбирают в зависимости от:
Также наши специалисты дают диетические рекомендации, которые помогают улучшить пищеварение, восстановить регуляцию кислотности, нормализовать функции сфинктеров, избежать таких последствий как развитие заболеваний различных органов. При язве двенадцатиперстной кишки (язвенная болезнь) настоятельно рекомендуется консультация невролога или психолога для исключения влияния стрессовых и психоэмоциональных факторов.
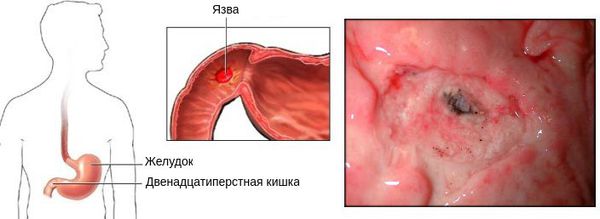
Что такое язва двенадцатиперстной кишки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Аверин А. А., эндоскописта со стажем в 12 лет.
Определение болезни. Причины заболевания
Язвенная болезнь двенадцатиперстной кишки (ДПК) — это хроническое рецидивирующее заболевание, которое протекает с чередованием периодов обострения и ремиссии. Его основным морфологическим признаком является образование язвы в ДПК. [1]
На территории России данной болезнью страдает 5-10 % взрослого населения. Болеют в основном мужчины до 50 лет. [2]
Факторы риска
Язвенная болезнь ДПК может возникнуть по различным причинам. Чаще всего к развитию этой болезни приводят следующие факторы:
Наиболее значимыми причинами заболевания в настоящий момент считают инфекцию Helicobacter pylori и наследственную предрасположенность. Стоит отметить, что наследуется не сама болезнь, а факторы, предрасполагающие к его развитию.
Симптомы язвы двенадцатиперстной кишки
Ведущие симптомы язвы двенадцатиперстной кишки — боль, диспепсия (расстройство пищеварения), астения и кровотечение (при развитии осложнений).
Болевой синдром
Боли при язве ДПК, как правило, связаны с приёмами пищи: они могут возникнуть как через 0,5-1 час после трапезы (ранние боли), так и спустя 1,5-2 часа после приёма пищи (поздние боли). Также характерны «голодные» боли (болезненные ощущения на голодный желудок) и аналогичные им «ночные» боли.
Пациенты характеризуют болезненные ощущения как ноющие или режущие с постепенным усилением или снижением интенсивности. Как правило, боли носят постоянный характер, проходят или становятся менее интенсивными после приёма пищи, а также антисекреторных и/или антацидных препаратов.
Так же отмечается сезонный характер боли, что совпадает с периодами течения язвенной болезни — фазы ремиссии и обострения. Чаще всего обострение возникает весной и осенью и длится от трёх до шести недель, после чего сменяется периодом ремиссии.
Часть язв (по некоторым источникам, до 25% случаев) вообще протекает без болевого синдрома — т. н. «немые язвы». [2]
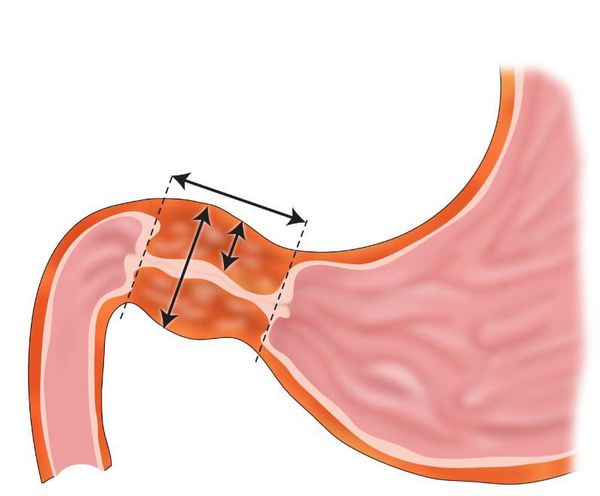
Болезненные ощущения чаще локализуются в эпигастрии, но могут распространятся и на правое подреберье. Наиболее ярко болевой синдром выражен при расположении язвенного дефекта в области луковицы и привратника (перехода между желудком и ДПК).
Пациентам необходимо прислушиваться к своему организму и при длительном болевом синдроме (более 3-4 недель), сезонности приступов боли и их связи с приёмами пищи следует обязательно обратиться к врачу.
Синдром диспепсии
Диспепсия проявляется целой группой симптомов, связанных с нарушениями пищеварения. Они тоже связаны с приёмами пищи и носят сезонный и периодичный характер.
Чаще всего встречаются следующие проявления (расположены по убыванию их частоты):
Иногда симптомы диспепсии преобладают над болевым синдромом.
Астенический синдром
Астения проявляется повышенной утомляемостью, плохим настроением, незначительным снижением веса: не смотря на повышенный аппетит, больные стараются ограничивать себя в еде, опасаясь усиления болей.
Кровотечение
Хотя кровотечение из язвы относится к осложнениям язвенной болезни, иногда оно может быть первым и единственным симптомом наличия язвенного дефекта в ДПК. Проявляется либо рвотой с примесью свежей и/или изменённой крови по типу «кофейной гущи», либо стулом чёрного цвета, напоминающего дёготь, с резким неприятным запахом — милена.
При наличии данного симптома требуется немедленно обратиться за медицинской помощью. Так как именно это осложнение приводит к наибольшей летальности при язвенной болезни. Игнорировать его нельзя!
Обострения язвы
Первые симптомы при обострении язвенной болезни: боль, диспепсия (расстройство пищеварения), астения и при осложнённом течении — кровотечение. Частота обострений при хроническом течении: 1-2 раза в год, как правило весной и осенью.
Патогенез язвы двенадцатиперстной кишки
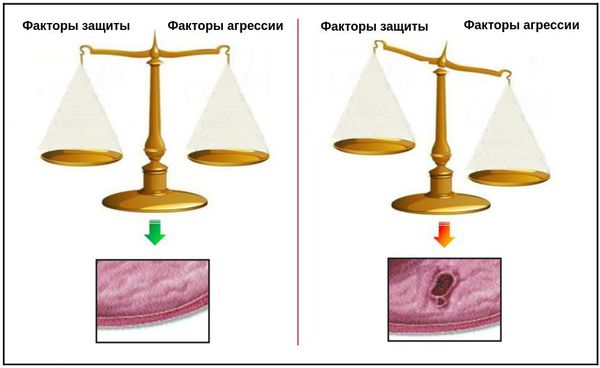
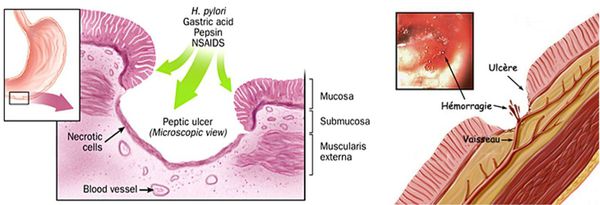
В основе патогенеза язвенной болезни ДПК лежит лежит дисбаланс между факторами агрессии и защитными свойствами слизистой оболочки ДПК. Данный факт наглядно иллюстрируют «весы», предложенные H. Shay и D.C.H. Sun. [1] Будет ли развиваться язва ДПК или нет, зависит от того, какая чаша перевесит — «агрессии» или «защиты».
Основными факторами агрессии являются:
Противостоят им факторы защиты:
Низкая сопротивляемость факторам агрессии, как правило, носит наследственный характер. При длительном воздействии агрессивной среды (прямое разрушающее действие соляной кислоты и пепсина) на слизистую оболочку с низкой защитой и способностью к восстановлению происходит локальное разрушение слизистого барьера, а затем и слизистой оболочки с образованием сначала поверхностного дефекта. Затем происходит разрушение стенки кишки до подслизистого и мышечного слоя с образованием язвы, а при осложнениях (пенетрации или перфорации) разрушаются все слои кишечной стенки. При попадании в зону язвенного некроза крупного кровеносного сосуда, язва осложняется кровотечением.
Из всех факторов, снижающих способность слизистой к защите и восстановлению, ведущую роль играют:
После образования язвенного дефекта в слизистой в ответ на чрезмерную агрессию и повреждение начинают активироваться факторы защиты и регенерации. Развивается местная воспалительная реакция, усиливается кровоток, происходит лейкоцитарная инфильтрация слизистой по краям язвенного дефекта. Дно язвы покрывается фибрином, который защищает кишечную стенку от дальнейшего повреждения кислотой и пепсином. По краям язвы повышается способность клеток эпителия слизистой к делению, и постепенно происходит эпителизация язвенного дефекта (от краёв к центру).
Когда растущий новый эпителий слизистой сходится в центре, на месте язвенного дефекта образуется рубец. У детей и подростков заживления язвы может протекать без формирования рубца, и в месте язвы происходит восстановление полноценной слизистой.
В области рубца, образующегося на месте язвы, слизистая оболочка уже неполноценная. Часть функциональных клеток замещается клетками соединительной ткани и не может полноценно выполнять свою защитную функцию, а также быстро регенерировать. Поэтому при следующем преобладании факторов «агрессии» над факторами «защиты» происходит повторное образование язвенного дефекта слизистой. При хронических рецидивирующих язвах дефекты слизистой, как правило, образуются в том же месте. Таким образом, фаза ремиссии сменяется фазой обострения.
Классификация и стадии развития язвы двенадцатиперстной кишки
В настоящий момент общепринятой классификации язвенной болезни ДПК не существует. Однако в клинической практике принято различать это заболевание по следующим критериям:
В течении хронической язвенной болезни ДПК различают несколько стадий. К основным относятся:
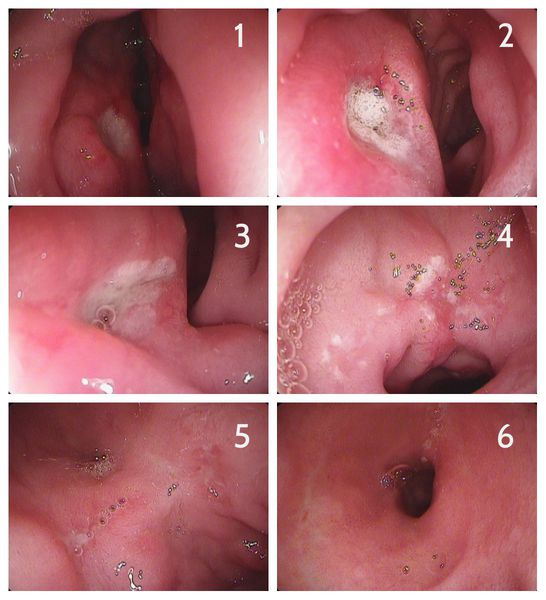
В зависимости от характерных признаков заболевания при проведении эндоскопии (ЭГДС) стадии язвенной болезни выглядят следующим образом: [3]
Осложнения язвы двенадцатиперстной кишки
В стадии обострения язвенная болезнь может осложнятся кровотечением, перфорацией или пенетрацией. В стадии рубцевания и ремиссии может возникнуть такое осложнение, как рубцовый стеноз ДПК, вплоть до кишечной непроходимости.
Кровотечение
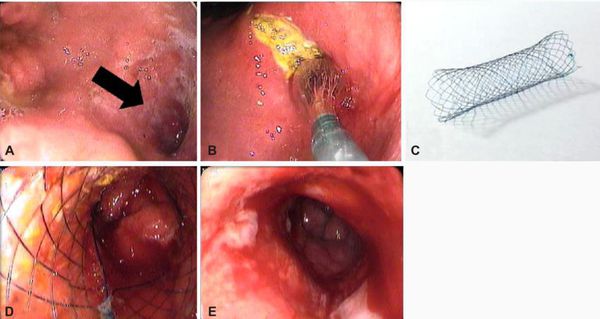
Кровотечение из крупных сосудов, попавших в зону язвенного дефекта, является наиболее частым и грозным осложнением язвенной болезни — встречается в 15-20% случаев. Большинство кровотечений развиваются при расположении язвы на передней стенке луковицы ДПК и в постбульбарных отделах. Проявляется выделением изменённой крови по типу «кофейной гущи» при рвоте и/или с изменённым стулом по типу «мелены» (чёрный жидкий стул). В клиническом анализе крови будут изменятся показатели красной крови: падает гемоглобин, снижается уровень эритроцитов и гематокрита. Неинтенсивные кровотечения могут давать положительный результат кала на скрытую кровь. Данный вид осложнения нуждается в экстренной эндоскопической или хирургической помощи. [2] [5]
Перфорация
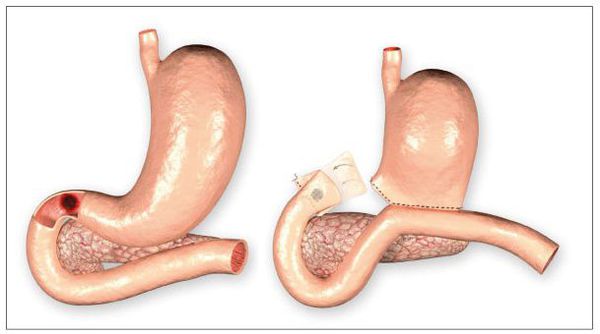
Данное осложнение представляет собой нарушение целостности стенки ДПК в месте язвенного дефекта. Оно возникает при распространении язвы вглубь стенки. Так, образуется отверстие, соединяющее просвет кишки с брюшной полостью. Его возникновение проявляется остро возникшей «кинжальной болью» с последующим развитием перитонита (как результат излития содержимого кишечника в брюшную полость). Встречается в 5-15% случаев. Требует хирургического лечения. [2] [5]
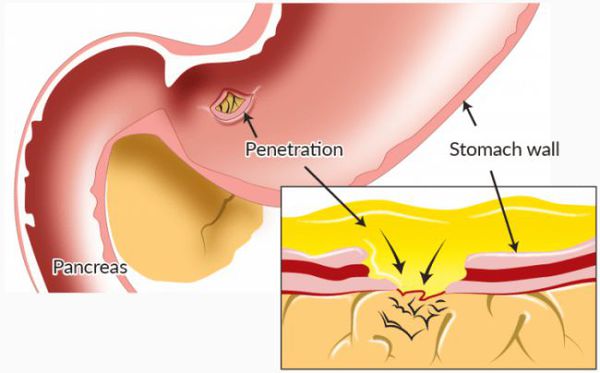
Пенетрация
При разрушении стенки ДПК в месте язвенного дефекта и фиксации его с близлежащим органом происходит разрушение тканей данного органа. Иными словами, язва проникает в соседние ткани. Чаще всего пенетрация распространяется на поджелудочную железу, малый сальник, печень, желчный пузырь и протоковую систему.
При этом осложнении боли теряют связь с приёмом пищи и становятся более интенсивными и постоянными. В анализе крови происходят воспалительные изменения. Такое осложнение устраняется хирургическим методом. [2]
Стеноз
При формировании грубых рубцовых изменений стенки ДПК происходит сужение и в дальнейшем полное перекрытие просвета кишки. Это приводит к переполнению желудка содержимым и, как следствие, рвотам. Стул при этом отсутствует — развивается клиника высокой кишечной непроходимости. [2] [5]
Малигнизация — трансформация доброкачественных клеток в злокачественные — для язвенной болезни ДПК, в отличие от язв желудка, не характерна.
Диагностика язвы двенадцатиперстной кишки
К какому врачу обратится при наличии симптомов
При подозрении на язвенную болезнь двенадцатиперстной кишки следует обратиться к терапевту и/или гастроэнтерологу. В случае развития осложнений потребуется консультация хирурга.
Постановка диагноза «Язвенная болезнь ДПК» основывается на сборе анамнеза, оценке наследственной предрасположенности к заболеванию, клинической картине и инструментальных методах обследования.
К обязательным обследованиям относятся: [6]
К вспомогательным методам относятся:
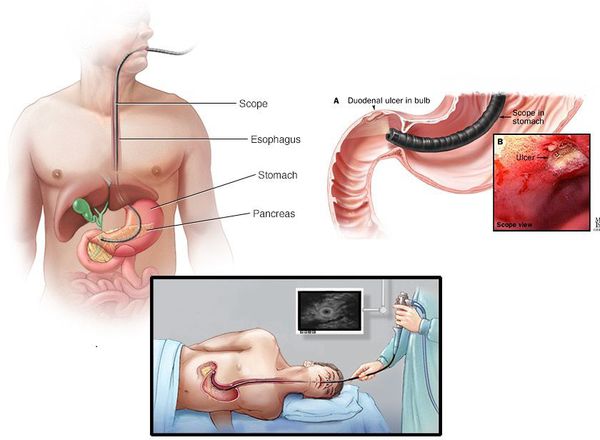
Несколько слов об ЭГДС
Данный вид исследования оброс множеством мифов и предрассудков. Какие же ощущения на самом деле испытывает человек при проведении эндоскопа через глотку, пищевод, желудок и ДПК:
Никаких других ощущений при проведении ЭГДС не возникает. Их сила и выраженность строго индивидуальна и зависит от многих факторов. Но если правильно себя вести, слушаться подсказок медицинского персонала и хорошо подготовиться к исследованию, то процедура проходит с минимальными затратами времени и минимумом неприятных ощущений.
Как следует вести себя во время ЭГДС:
ЭГДС считается «золотым стандартом» диагностики язвенной болезни ДПК, так как с его помощью язва чётко видна как дефект слизистой оболочки (частота выявления близка к 100%), есть возможность проследить все стадии течения заболевания, возможно проведение биопсии, диагностики инфекции Helicobacter pylori и определение уровня кислотности. В случае обнаружения такого осложнения, как кровотечение, проводится эндоскопический гемостаз. Также с помощью ЭГДС можно обнаружить и другие заболевания (онкологию, полипы, гастрит и т.д.).
Если пациент не в силах немного потерпеть (длится исследование обычно 3-6 минут) и преодолеть свои страхи, то возможно выполнение ЭГДС под наркозом.
Отказ от проведения данного исследования повышает риски неточной постановки диагноза и назначения неадекватного лечения. А при несвоевременной диагностике осложнений всё может закончиться для пациента фатально.
Лечение язвы двенадцатиперстной кишки
К обязательным мероприятиям при лечении я звы желудка и двенадцатиперстной кишки относятся:
Медикаментозное лечение
Медикаментозное лечение направлено на снижение уровня соляной кислоты, защиту и повышение регенерации слизистой ДПК. Для снижения кислотности применяются ингибиторы протонной помпы (ИПП) как «золотой» стандарт лечения и Н2-гистамино блокаторы. [6] Для повышения защитных свойств слизистой применяются обволакивающие средства и антациды. Для повышения регенерации слизистой используются препараты висмута и сукральфата. При наличии инфекции Helicobacter pylori проводится эрадикационная терапия первой или последующих линий. [6] В меньшей степени применяются:
В случае развития осложнений применяются эндоскопические или хирургические методы лечения.
Хирургическое лечение
Хирургические методы сводятся к лечению таких осложнений, как:
К эндоскопическим методам относится в первую очередь эндоскопический гемостаз. Данный метод позволяет в большинстве случаев остановить кровотечение из язвы и профилактировать его рецидив (при остановившемся кровотечении). [4] При рубцовом стенозе и сужении просвета ДПК иногда может применятся стентирование (при противопоказаниях к полостной операции).
В целом курс медикаментозного лечения при обострении язвенной болезни или при впервые выявленной язве длится 1-2 месяца. К хирургическим и эндоскопическим методам прибегают только при развитии соответствующих осложнений.
Экстренная помощь при приступе
Экстренная помощь проводится при осложнениях язвенной болезни (кровотечение, прободение, стеноз просвета ДПК). При развитии этих осложнений необходимо обратиться в клинику для консультации хирурга. При выраженном болевом синдроме, падении артериального давления, слабости и других признаках внутреннего кровотечения необходимо вызвать скорую помощь для оказания неотложной медицинской помощи.
Для уменьшения болевого синдрома в качестве препаратов экстренной помощи применяются альгинаты и антациды и/или быстродействующие препараты из группы ингибиторов протонной помпы (ИПП) — рабепразол.
Диета при язвенной болезни
В период обострения язвенной болезни ДПК применяется щадящая диета с протёртым вариантом готовки блюд. В основе диеты лежат следующие принципы:
• Механическое щажение обеспечивается за счёт выбора пищевых продуктов с небольшм содержанием в них грубой клетчатки, непродолжительного пребывания пищи в желудке и специальной кулинарной обработки продуктов (тушение, готовка на пару, измельчение пищи до консистенции пюре).
• Химическое щажение основано на повышении содержания жиров растительного происхождения и белков животного происхождения (творог, сыр, яйца, отварные мясо и рыба) на фоне физиологической нормы углеводов, витаминов, микроэлементов, так как жиры тормозят желудочную секрецию, а белки инактивируют соляную кислоту.
• Термическое щажение достигается исключением слишком холодной и горячей пищи, которая травмирует слизистую желудка, оптимальная температура горячих блюд +30-40 ° С.
• Ограничение объёма одновременно принятой пищи с целью предупреждения перерастяжения желудка: пищу принимают 5-6 раз в день и небольшими порциями. Приём пищи должен соответстввать ритму желудочной секреции и проводиться с интервалом 3,5-4,5 часа.
Исключаются продукты, сильно повышающие выработку соляной кислоты желудком. Такие как: солёные приправы, крепкие мясные, рыбные или овощные бульоны, чёрный хлеб, мягкий хлеб и выпечка, газированные напитки, крепкий чай, кофе.
Рекомендуются продукты, обладающие средним уровнем стимуляции выработки соляной кислоты: отварное мясо, рыба, большинство ягод и фруктов и слабым уровнем: яйца всмятку, белые сухари или подсушенный хлеб (из муки тонкого помола), каши, сладкие фрукты и овощи.
В щадящей диете с протёртой пищей в ассортимент блюд включают:
• творог пресный, сыр неострый и нежирный, протёртый;
• супы протёртые из сборных овощей (кроме щей и борща), супы овоще-крупяные, молочные крупяные, с вермишелью или измельченными макаронами;
• овощи отварные протёртые – кабачки, цветная и брюссельская капуста, томаты, морковь, свекла (обязательное исключение белокочанной капусты, репы, редьки, редиса и бобовых, которые богаты растительными волокнами и эфирными маслами);
• спелые фрукты и ягоды сладких сортов (после тепловой обработки);
• компоты с протёртыми сухофруктами;
• хлеб пшеничный подсушенный.
Блюда готовят на пару, отваривают, разваривают до мягкости, пюрируют, измельчают, подают в тёплом виде.
Рекомендуемые блюда щадящей диеты с непротертой пищей те же, что и для варианта, описанного выше. Блюда готовят на пару, отваривают, размельчают до мягкости, но не измельчают, подают в теплом виде 5-6 раз в день.
В период ремиссии рекомендуется придерживаться основных принципов здорового питания. При этом исключаются крепкие мясные и рыбные бульоны, грибной отвар, пряности, острые блюда, маринованные и копчёные продукты, обладающие раздражающим действием на слизистую оболочку и способные повышать образование соляной кислоты в желудке. Ограничивается сдобное тесто, пироги, блины, кофе, минеральные воды и напитки, содержащие углекислоту в большом количестве. Вредным является длительное (свыше 10-15 минут) использование жевательной резинки.
Физиотерапия и лечебная гимнастика при язвенной болезни
Эффективность методов физиотерапии при язвенной болезни ДПК не доказана, так же как и лечебной гимнастики. Поэтому эти методы в лечении язвенной болезни не применяются.
Прогноз. Профилактика
В большинстве случаев при своевременном лечении и соблюдении основных принципов профилактики прогноз благоприятный. При частых рецидивах и развитии осложнений прогноз, соответственно, неблагоприятный. Онкологического потенциала язвенная болезнь ДПК не несёт.
В основе профилактики лежат такие направления, как:
Питанию отводится особая роль в профилактике язвенной болезни. Оно должно быть сбалансированным, без строгих ограничений. Принимать пищу следует 4-5 раз в день в одно и то же время. Стоит избегать, а лучше полностью ограничить продукты, вызывающие чувство изжоги или боль в животе.
Нужно помнить и о таких простых, но в то же время важных рекомендациях, как приём пищи в спокойной обстановке, не спеша, сидя, тщательно прожёвывая еду. Это способствует лучшему пропитыванию пищи слюной, которая нейтрализует соляную кислоту. [2] [6]
Медикаментозная профилактика предполагает уничтожение Helicobacter pylori и возможное назначение невсасывающихся антацидов за месяц до начала предполагаемого обострения. Профилактические приёмы ИПП и Н2-гистамино блокаторов не проводятся в связи с наличием у этих групп препаратов побочных эффектов, проявляющихся при длительном приёме.
Можно ли полностью вылечить язву
Язвенная болезнь двенадцатиперстной кишки — это хроническое рецидивирующее заболевание, поэтому при нарушении баланса между предрасполагающими факторами и защитными свойствами слизистой оболочки ДПК болезнь может проявиться снова.