Большая голова короткие конечности что это
Ахондроплазия
Ахондроплазия – это врожденное заболевание, при котором нарушается процесс роста костей скелета и основания черепа. Причиной развития патологии является генетическая мутация. Часть плодов гибнет внутриутробно. При рождении нарушения заметны с первых дней жизни: головка увеличена, конечности укорочены. В последующем наблюдается выраженное отставание в росте рук и ног при нормальном размере туловища, возникают вальгусные и варусные деформации конечностей, деформации позвоночника. Ахондроплазия диагностируется по данным осмотра, специальных измерений и рентгенографии. Лечение симптоматическое, направлено на предотвращение и устранение грубых деформаций.
МКБ-10
Общие сведения
Ахондроплазия (врожденная хондродистрофия, болезнь Парро-Мари, диафизарная аплазия) – генетическое заболевание, при котором наблюдается укорочение конечностей в сочетании с нормальной длиной туловища. Характерными особенностями являются низкий рост (130 и менее см.), изогнутый вперед позвоночник, седловидный нос и относительно большая голова с выступающими лобными буграми. По данным специалистов в сфере травматологии и ортопедии, ахондроплазия возникает у одного из 10 тысяч новорожденных, женщины страдают чаще мужчин. Способов полностью излечить ахондроплазию, восстановив рост и пропорции тела, в настоящее время не существует. Лечение направлено на минимизацию негативных последствий болезни.
Причины ахондроплазии
В основе патологии лежит нарушение развития костей вследствие генетически обусловленной дистрофии эпифизарных хрящей. Причиной развития заболевания является мутация гена FGFR3. В 20% случаев ахондроплазия передается по наследству, в 80% развивается в результате впервые возникшей мутации. Из-за хаотичного расположения клеток ростковой зоны происходит нарушение нормального процесса окостенения. В результате рост костей замедляется. При этом поражаются только кости, растущие по энхондральному типу: трубчатые кости, кости основания черепа и т. д. Кости свода черепа, растущие из соединительной ткани, достигают положенного размера, что приводит к несоответствию пропорций между головой и телом, становится причиной характерного изменения формы черепа.
Симптомы ахондроплазии
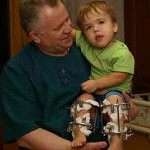
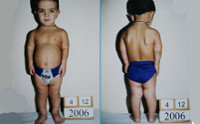
Нарушение анатомических пропорций заметно уже при рождении: ребенок имеет относительно большую голову, короткие ручки и ножки. Лоб выпуклый, мозговая часть черепа увеличена, затылочные и теменные бугры выпирают. В отдельных случаях возможна гидроцефалия. Отмечаются нарушения строения лицевого скелета, возникшие вследствие неправильного развития костей основания черепа. Глаза пациентов с ахондроплазией широко расставлены, находятся глубоко в орбитах, около внутренних углов глаз есть дополнительные складочки. Нос седловидный, сплющенный, с широкой верхней частью, лобные кости заметно выступают вперед, верхняя челюсть также значительно выступает вперед над нижней. Язык грубый, небо высокое.
Нижние и верхние конечности больных ахондроплазией равномерно укорочены, в основном – за счет проксимальных сегментов (бедер и плеч). Ручки новорожденного ребенка достают только до пупка. Все сегменты конечностей несколько искривлены. Стопы широкие и короткие. Ладони широкие, II-V пальцы короткие, практически одинаковой длины, I палец длиннее остальных. В первые месяцы жизни у пациентов с ахондроплазией на конечностях видны жировые подушки и кожные складки. Туловище нормально развито, грудная клетка не изменена, живот выпячен вперед, а таз наклонен кзади, поэтому ягодицы выступают сильнее, чем у здоровых детей.
На 1-2 году жизни из-за нарушения мышечного тонуса у больных ахондроплазией может формироваться шейно-грудной кифоз, исчезающий после начала ходьбы. У всех детей отмечается некоторое отставание в физическом развитии. Они начинают держать головку только после 3-4 месяцев, учатся сидеть в 8-9 месяцев и позже и начинают ходить в 1,5-2 года. При этом интеллектуальное развитие пациентов с ахондроплазией обычно остается в пределах нормы, психических отклонений нет.
По мере взросления из-за извращения эпифизарного роста костей при нормальном периостальном росте кости все больше утолщаются, изгибаются, становятся бугристыми. Из-за повышенной эластичности эпифизарных и метафизарных отделов трубчатых костей возникают варусные деформации конечностей, быстро прогрессирующие при ранней нагрузке. Искривление еще больше усугубляется вследствие чрезмерной тяги хорошо развитых мышц и значительной массы нормально развивающегося туловища. Из-за нарушения нормальной оси конечностей у больных ахондроплазией формируются плосковальгусные стопы, коленные суставы становятся разболтанными.
Возникает ряд характерных для ахондроплазии деформаций. Бедренные кости искривляются и скручиваются внутрь в нижних отделах. Из-за неравномерного роста костей голени малоберцовая кость в верхнем отделе «выдвигается» вверх и перестает сочленяться с большеберцовой, а в нижнем «перекашивает» вилку голеностопного сустава. В результате голеностопный сустав разворачивается на 10-15 градусов внутрь, стопа уходит в положение супинации под углом 10-20 градусов. Верхние конечности также искривляются, особенно в области предплечий. Укорочение верхних конечностей сохраняется, однако у взрослых пациентов с ахондроплазией пальцы достают уже не до пупка, а до паховой складки.
У взрослых больных отмечается дефицит роста, обусловленный, в основном, укорочением нижних конечностей. Средний рост женщин составляет 124 см, мужчин – 131 см. Сохраняются и даже становятся более выраженными изменения головы и лицевого скелета: увеличенная мозговая часть черепа, выступающий и нависающий лоб, глубокая переносица, видимое нарушение прикуса. Возможно косоглазие.
Осложнения
Пациенты с ахондроплазией склонны к ожирению. Из-за зауженных носовых ходов у них часто развиваются средние отиты, формируется кондуктивная тугоухость. Из-за обструкции верхних дыхательных путей могут выявляться признаки дыхательной недостаточности. При ахондроплазии достаточно часто наблюдается сужение спинномозгового канала. Обычно оно возникает в поясничном, реже – в шейном или грудном отделе позвоночника. Может проявляться нарушениями чувствительности, парестезиями и болями в ногах. В тяжелых случаях возможно нарушение функции тазовых органов, парезы и параличи.
Диагностика
Постановка диагноза ахондроплазия производится детским ортопедом, не вызывает затруднений из-за характерного внешнего вида и пропорций тела пациента. Всех детей подробно осматривают, чтобы оценить степень отклонений от нормального развития скелета, данные заносят в таблицу. Эта таблица регулярно дополняется по мере роста ребенка, а внесенные в нее данные сравниваются со стандартной таблицей, специально составленной для больных с ахондроплазией.
Для оценки состояния различных органов и систем проводится комплексное обследование, назначаются консультации различных специалистов. Для исключения гидроцефалии новорожденных детей с ахондроплазией осматривает нейрохирург, при подозрении на гидроцефалию назначается МРТ головного мозга или более доступная компьютерная томография. Для изучения состояния носовых ходов и ЛОР-органов больных ахондроплазией направляют на консультацию к отоларингологу. Может также потребоваться консультация пульмонолога.
При рентгенографии черепа выявляется диспропорция между лицевой и мозговой частью. Затылочное отверстие уменьшено в размере, нижняя челюсть и кости свода черепа увеличены. Турецкое седло имеет характерную башмакообразную форму и плоское, удлиненное основание. Рентгенография грудной клетки при ахондроплазии обычно без изменений, в отдельных случаях грудина выдается вперед и несколько изогнута. Возможно утолщение ребер и их деформация в области перехода в хрящевые дуги. Иногда отсутствуют нормальные анатомические изгибы ключиц.
На снимках позвоночника больных ахондроплазией грубых изменений, как правило, также не выявляется, физиологические изгибы выражены слабее, чем у здоровых людей, при этом может выявляться поясничный гиперлордоз. Рентгенография таза свидетельствует об изменении размера и формы крыльев подвздошных костей – они имеют прямоугольную форму, развернуты и укорочены. Определяется также горизонтальное расположение крыши вертлужных впадин.
При рентгенографии трубчатых костей у пациентов с ахондроплазией выявляется укорочение и истончение диафизов, утолщение и бокаловидное расширение метафизов. Эпифизы погружены в метафизы по типу шарниров. На рентгенографии суставов видны деформация и неконгруэнтность суставных поверхностей, расширение суставных щелей и нарушение формы эпифизов. Рентгенограммы коленного сустава больных ахондроплазией свидетельствуют об удлинении малоберцовой кости, при рентгенографии голеностопного сустава определяется ротация и супинация. Достоверность клинического диагноза подтверждается с помощью генодиагностики.
Лечение ахондроплазии
Полное излечение пациентов силами современной ортопедии пока невозможно. Предпринимались попытки проводить лечение с использованием гормона роста, однако достоверных свидетельств эффективности этой методики при ахондроплазии получить не удалось. В раннем возрасте проводится консервативная терапия, направленная на укрепление мышц и профилактику деформации конечностей. Больным ахондроплазией назначают ЛФК, массаж, рекомендуют носить специальную ортопедическую обувь и т. д. Проводится профилактика ожирения.
Хирургические вмешательства при ахондроплазии показаны при выраженных деформациях конечностей и сужении спинномозгового канала. Для коррекции деформаций выполняется остеотомия, для устранения спинального стеноза – ламинэктомия. В ряде случаев также осуществляются операции для увеличения роста. Удлинение конечностей при ахондроплазии обычно проводится перекрестно, в два этапа: сначала удлиняется бедро с одной стороны и голень с другой, затем выполняются оперативные вмешательства на оставшихся сегментах.
Патологии развития плода — аномалии развития конечностей: делайте вовремя УЗИ
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/patologii-ploda.png?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/patologii-ploda.png?fit=826%2C550&ssl=1″ />
К сожалению, количество тяжелых детских дисплазий – выраженных нарушений развития костного аппарата, постоянно растет. Тому, как сложно приходится людям без рук и ног, и пациентам, страдающим уродствами конечностей, посвящен целый ряд телепередач. Но мало кто задумывается, что может столкнуться с такой ситуацией в своей семье.
К счастью, с развитием УЗИ аномалии развития конечностей и другие патологии развития плода выявляются на ранних сроках беременности.
Почему нарушается развитие конечностей у плода
патологии развития плода
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/patologii-ploda.png?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/patologii-ploda.png?fit=826%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/patologii-ploda.png?resize=897%2C597″ alt=»» width=»897″ height=»597″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/patologii-ploda.png?w=897&ssl=1 897w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/patologii-ploda.png?resize=450%2C300&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/patologii-ploda.png?resize=826%2C550&ssl=1 826w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/patologii-ploda.png?resize=768%2C511&ssl=1 768w» sizes=»(max-width: 897px) 100vw, 897px» data-recalc-dims=»1″ />
Причин появления детей с такими уродствами множество:
Пациенткам, относящимся к этим группам, требуется тщательный УЗ-контроль на протяжении всей беременности.
Какие пороки развития конечностей видны на УЗИ
Все остальные части скелета – позвоночник, ребра, черепные кости должны быть правильно развиты и не деформированы.
Размеры костей конечностей ребенка указаны в таблице. Стоит понимать, что показатели являются усреднёнными, т.к. каждый малыш развивается индивидуально. Размеры конечностей оценивают вкупе с остальными показателями. У небольших детей ручки и ножки короче, чем у крупных.
Ахондроплазия (карликовость): симптомы, диагностика, лечение
Деформация ахондроплазия (карликовость) – следствие мутации генов. В основе лежит генетический фактор, и когда он проявит себя, никто не знает. У 80% больных родители имеют нормальный рост. В мире известно около 200 заболеваний, которые вызывают карликовость, но наиболее распространенных два – гипофизарная карликовость и ахондроплазия. Первое лечится приемом гормона роста, а при втором проводят комплексное операционное вмешательство. Это дает возможность увеличить рост на 25-30 см, поэтому операция пользуется успехом среди п ациентов.
Что такое ахондроплазия
Это врожденное заболевание, которое вызывает мутация гена FGFR3. Кости начинают расти неправильно, не развиваются в длину, скелет человека приобретает диспропорцию, нарушаются внешние черты лица. Деформация ахондроплазия (карликовость) имеет самый главный признак – маленький рост около 125-130 см и короткие кон ечности.
Причины возникновения
Причина одна – генетический фактор. Но деформация ахондроплазия (карликовость) включает некоторые факторы риска:
Важно понимать, что коварность ахондроплазии заключается в психологических проблемах. В остальном, умственное и интеллектуальное развитие маленьких людей абсолютно нормальное, а сам диагноз ахондроплазия (карликовость) уже много лет успешно лечится операциями.
Симптомы
Патология ахондроплазия (карликовость) заметна еще в утробе на УЗИ. Руки и ноги не развиваются. Сразу после рождения у младенца проявляются такие признаки:
Определить точно наличие патологии помогает осмотр врача.
Как определить
Диагностика ахондроплазии
После осмотра проводят рентгенографию и томографию. Генетический анализ обычно делают перед беременностью или во время скрининга. После рождения ребенка, диагноз можно поставить по внешним признакам и результатам рентгенографии. Патология ахондроплазия (карликовость) диагностируется легко, но лечится трудно. Иногда применяют гормон роста, но метод дает относительные результаты. Регулярно проводятся новые исследования и разрабатываются новые препараты. Некоторые даже показывают положительный эффект на животных. Но пока единственным действенным методом лечения выступает операция по удлинению костей.
Можно ли жить с ахондроплазией?
Этот вопрос носит больше философский характер
Миллионы людей живут с карликовостью, успешно заводят семьи и детей. Есть тысячи способов преодолеть собственные комплексы, а к физическому состоянию карлики просто привыкают. Поэтому, с одной стороны, диагноз ахондроплазия (карликовость) – не приговор. Но другая сторона медали говорит сама за себя. Жить с этим или бороться – сложный моральный выбор. Но опрос пациентов с ахондроплазией перед лечением и после его окончания, при всем многообразии мнений, дает однозначный ответ: увеличение роста необходимо!
Патология вызывает дискомфорт
Физический. Невозможность дотянуться до предмета, расположенного высоко; Физиологический. У маленьких людей наблюдается апноэ и глухота, как следствие болезни. Может развиваться недержание мочи и кала, снижение либидо; Психологический. Комплексы по поводу собственного роста, тяжелая адаптация в обществе, особенно у детей. Около 80% больных ахондроплазией страдают различными социофобиями.
Профилактика
Генетическое обследование родителей до зачатия ребёнка
Если у одного из родителей присутствует мутировавший ген FGFR3, избежать заболевания у потомства невозможно.
Генетический анализ внутриутробно
Определить наличие заболевания можно еще на ранних сроках беременности. На 12 неделе при плановом осмотре развитие конечностей видно на УЗИ. Дальнейший выбор за родителями.
Станьте здоровыми уже сегодня!
Запишитесь на консультацию прямо сейчас!
ВРАЧИ
Наши врачи применяют уникальные методики лечения Веклича В.В.
Веклич Виталий Викторович
Медведев Олег Анатольевич
Доктор медицины, врач анестезиолог.
Веклич Виктория Витальевна
Главный врач Медицинского Центра «Ладистен Клиник», профессиональный дипломированный хирург, в области детской и взрослой ортопедии и травматологии.
ПОДГОТОВКА
Итак, диагноз ахондроплазия (карликовость) поставлен окончательно. Пациент или его родители решились на операцию по увеличению роста. Как это будет, и что будет после? Нужно подготовиться к тому, что хирургическое вмешательство комплексное и длительное. Занимает оно не один месяц, но результат того стоит! Операций проводится шесть этапов: 3 этапа в детском возрасте и 3 в подростковом. Желательно прибыть в медицинский центр за 2-3 дня до назначенной даты операции, что позволит подготовиться – сдать анализы, настроиться психологически, проконсультироваться с анестезиологом.
РЕАБИЛИТАЦИЯ
Каждый этап по времени занимает 5 месяцев, перерыв между этапами 2 — 3 месяца.
Увеличение роста ребенка после завершения лечения составляет 24 — 28 см.
Перед снятием аппаратов фиксации после каждого из этапов делают пробу. Для этого ослабляют фиксацию корректирующего устройства и советуют пациенту в течение 2-3 часов походить. Затем делают рентгенографию, на основании результатов которой лечащий врач принимает решение о снятии аппарата. Процедура занимает не более 10-20 минут, после чего пациент может возвратиться домой либо остаться в клинике, чтобы пройти реабилитацию.
Во время реабилитации необходимо постепенно увеличивать нагрузки на ноги и проводить лечебную гимнастику для укрепления мускулатуры.
Важный момент: после операции практически не остается шрамов!
РЕЗУЛЬТАТЫ
Наши пациенты стали здоровы, красивы и полны новых сил с Ladisten Clinic
Увеличение роста на 14 сантиметров
История нашего маленького пациента из Казахстана
Наследственные формы олигофрении. Хромосомные нарушения
Все формы олигофрении отчетливо распадаются на несколько вариантов в зависимости от этиологии и патогенеза расстройства. Г.Е.Сухарева (1965) разграничила следующие группы олигофрении: 1) олигофрении эндогенной природы, связанные с повреждением наследственного аппарата; 2) бластопатии; 3) эмбриопатии; 4) ранние и поздние фетопатии; 5) олигофрении, возникающие вследствие родовой травмы, а также различной патологии в первые три года жизни ребенка. Наиболее часто олигофрении (до 90%) связаны с генетическими факторами, но это не общее мнение.
Наследственные формы олигофрении
Синдромы олигофрении c хромосомными аберрациями, мутациями генов
1. Болезнь Дауна (1886). Встречается у одного новорожденного на 700. Умственная отсталость у 75% пациентов достигает степени имбецильности, у 20% — идиотии, у 5% — дебильности. У большинства пациентов выявляется генетический дефект в виде трисомии 21. Генетический дефект может иметь мозаичный характер: часть клеток тела являются нормальными, часть — трисомичными. Встречаются транслокации, когда 21-я хромосома сцепляется с другой, чаще с 15-й аутосомой. Даун отмечал, что частота этого заболевания составляет 10% среди всех больных с умственной отсталостью. Матери средних лет (более 32) рискуют родить больного ребенка в семь раз чаще. Частота рождения пациента с синдромом Дауна возрастает и при очень ранних родах. Если же имеет место транслокация хромосом, риск иметь больного ребенка увеличивается до 1:3.
 | Определить причину олигофрении и начать ее правильное лечение можно, только проведя полную комплексную диагностику |
Диагноз болезни может быть установлен посредством амниоцентеза между 14-й и 16-й неделями беременности с последующим изучением клеток околоплодных вод с целью своевременного прерывания беременности. Умственное развитие больных детей как будто бы происходит нормально с рождения до шести месяцев. Затем начинают выявляться признаки задержки умственного развития. Согласно многим сообщениям, дети с синдромом Дауна большей частью являются спокойными, добродушными, общительными, способными привязываться, что облегчает их адаптацию в домашних условиях. Теория врожденного преступника
Ломброзо здесь явно опровергается. В подростковом возрасте, особенно если дети живут в интернатах, могут обнаруживаться эмоциональные расстройства, а в редких случаях — и психотические эпизоды с обманами восприятия, возбуждением. Диагноз затруднителен у новорожденных младенцев. Наиболее серьезными признаками расстройства являются общая гипотония, косые пальпебральные щели, избыток кожи на шее, маленький уплощенный череп, высокие скулы и высунутый язык. Руки широкие и толстые, с одной поперечной ладонной складкой, и короткие пальцы, закругленные внутрь. Рефлекс Моро ослаблен или отсутствует (в норме на похлопывание по животу, грудной клетке, ягодицам, дуновение в лицо руки отводятся, вытягиваются по оси тела, при этом находятся почти перпендикулярно к туловищу, а затем вновь возвращаются к срединной линии тела).
При синдроме Дауна описано более 100 признаков и стигм, но все вместе они редко встречаются у одного пациента. Часто встречаются пороки строения внутренних органов, эндокринные нарушения, недоразвитие половых желез и вторичных половых признаков, ломкость волос, ногтей, очаги облысения. Повышена частота лейкозов. Выявляются также слабость конвергенции, косоглазие, нарушение вестибулярного аппарата, признаки вегетодистонии. У 9–10% больных наблюдается судорожный синдром. Поздно происходит половое созревание, рано наступает инволюция (в 30–40 лет). Большинство пациентов не доживает до 40 лет; старение напоминает картину болезни Альцгеймера. Типичное строение лица дало другое название болезни — «монголоидная идиотия»: микробрахицефалия, близкое расположение и косой разрез глаз с кожной складкой во внутреннем углу (эпикант), широкая и запавшая переносица, полуоткрытый рот, неправильная форма ушей, готическое небо. Лечения болезни не существует.
2. Синдром Аарского. Наблюдаются гипертелоризм (повышенное расстояние между парными органами, расположенными симметрично; чаще всего между глазами), широкий мостик носа, антевертированные (развернутые вперед) ноздри, длинный губной желобок. Короткие руки и ноги, легкая перепончатость между пальцами, скротальное «покрывало» над половым членом, маленький рост. Может быть умственное недоразвитие. Тип генетической трансмиссии: Х-примыкающий полудоминантный.
3. Синдром Апера (акроцефалосиндактилия), 1906. Характерен башенный череп с резким уплощением затылка и нависающими лобными отделами. Уродливое строение лицевой части черепа: лунообразное лицо, деформированные ушные раковины, экзофтальм, гипертелоризм, седловидное переносье. Краниостеноз, непостоянная среднефациальная гипоплазия, иногда — незаращение мягкого и твердого неба, недоразвитие верхней и прогнатизм нижней челюсти. Синдактилия на руках и ногах с дистальным слиянием мягких тканей и вовлечением костных структур, иногда один общий коготь для нескольких пальцев. Атрофия зрительных нервов. Расширение дистальных отделов пальцев рук и ног, аномалии строения внутренних органов. Нарушена глазодвигательная иннервация. Умственная отсталость варьирует от легкой дебильности до идиотии. Одновременно выявляются симптомы психоорганического синдрома (вспыльчивость, импульсивность, склонность к агрессии). Иногда интеллект не нарушен. Тип генетической трансмиссии аутосомно-доминантный.
4. Синдром Сотоса (церебральный гигантизм) (1964). Типично сочетание олигофрении и ожирения. Умственная отсталость нерезко выражена (более выражена в раннем возрасте). Пациенты могут быть возбуждены, агрессивны, злобны. В детском возрасте отмечаются чрезвычайно быстрый рост тела, большая голова, выступающий лоб, узкая нижняя челюсть. Большие руки и ноги, акромегалия, гипертелоризм, антимонголоидный разрез глаз, прогнатизм. Бывают долихоцефалия, гиперемия и одутловатость лица, макроглоссия, сколиоз. На Р-грамме — ускорение костного возраста. Повышена склонность к простудным болезням. Пациенты моторно неловки, неуклюжи, угловаты, дискоординированы. Рост тела не всегда бывает чрезмерным. Тип генетической трансмиссии неизвестен. В патогенезе важное значение придается поражению гипоталамуса.
5. Синдром Коккейна-Нейла (микроцефалический, кахектический тип нанизма). В течение первого года жизни дети развиваются обычно нормально, на втором-третьем году наступает регрессия и выявляются соответствующие симптомы. Основными из них являются микроцефалия, кахексия, отставание умственного развития, очень узкое лицо с близко посаженными глазами, энофтальм и тонкий клювовидный нос. Выявляются, кроме того, пигментное перерождение сетчатки, иногда — атрофия зрительного нерва и катаракта. Наблюдаются признаки прогерии («раннего старения»): раннее поседение, дряблость кожи, снижение слуха и зрения, нарушения светочувствительности. Обычными симптомами являются также недоразвитие мышц, подкожно-жирового слоя, ранняя эпифизарная оссификация, ведущая к срастанию эпифизов и тем самым к нарушениям подвижности в локтевом и коленном суставах. Вторичные половые признаки недоразвиты. Встречаются спленомегалия, удлиненные и увеличенные руки и ноги, гипотрихоз. Тип генетической трансмиссии, предположительно, аутосомно-рецессивный. Лечение симптоматическое.
6. Синдром Кохена. Типичны гипоплазия нижней челюсти с выдающимися резцами, узкие руки и ноги. Наблюдаются также мышечная гипотония и ожирение. Выражена умственная отсталость. Рост тела может быть как увеличен, так и уменьшен. Тип генетической трансмиссии, предположительно, аутосомно-рецессивный. Специфического лечения не существует.
7. Синдром Корнелия де Ланге, или амстердамская карликовость, описан в 1933 г. Карликовость (нанизм, микросомия) отмечается при росте до 130–140 см в зрелом возрасте. Пациентам с упомянутым синдромом свойственны синофриз (сросшиеся брови), микроцефалия с недоразвитием лобных и других отделов мозга, тонкая и повернутая книзу нижняя губа, длинный губной желобок, а также вывернутые вперед ноздри. Наблюдается масса прочих краниофациальных дисгенезий: длинные густые загнутые ресницы, короткий нос, сдавленная переносица, увеличенное расстояние между основанием носа и верхней губой.
Руки и ноги маленькие, неправильной формы, большой палец расположен проксимально, нередки синдактилии, нехватка пальцев. Очень часты пороки внутренних органов, особенно почек, у подавляющего большинства пациентов выявляется имбецильность или глубокая дебильность; в части случаев дело ограничивается пограничной умственной отсталостью. У четверти больных встречаются судорожные припадки. Есть сведения о том, что эти пациенты склонны к аутоагрессии, стереотипному манежному бегу, вращению вокруг оси тела, стереотипным движениям руками. О наличии психотических расстройств не сообщается. Тип генетической трансмиссии не установлен. У части пациентов выявлены хромосомные аберрации, в некоторых случаях прослеживается аутосомно-рецессивное наследование. Носители аномальных аллелей гена могут обнаруживать черты внешнего сходства с пациентами и признаки легкой умственной задержки.
8. Синдром Лежена, или «болезнь кошачьего крика». Типичны микроцефалия, круглое лицо, гипертелоризм, эпикантальные складки или скошенные глазные щели. Отмечаются короткие пястные или плюсневые кости, на руке — четыре пальца. В младенчестве дети издают крики, подобные кошачьим, из-за недоразвития голосовых щелей. Тело уменьшено в размерах, выражена умственная отсталость. Тип генетической трансмиссии не установлен. Специфического лечения и эффективной профилактики не существует.
9. Синдром Крузона (Круазо), или черепно-лицевой дизостоз, дискефалия, наследственная черепно-лицевая дисплазия, краниофациальный дизостоз. Описан L.E.O.Crouzon в 1912 г. Умственная отсталость разной степени сочетается с пороками развития костей (дизостеозом). Характерны деформация черепа, гипертелоризм, экзофтальм, неполный птоз (проптоз), дисплазии лица, в частности гипоплазия верхней челюсти. Наблюдаются выраженная и нарастающая гидроцефалия, застой и атрофия дисков зрительных нервов. Прогрессирует снижение зрения, наблюдается косоглазие, в патогенезе, считается, существенную роль играют нарушения кровообращения головы, возникающие на ранних этапах эмбрионального развития. Тип генетической трансмиссии аутосомно-доминантный, а также аутосомно-рецессивный. При лечении могут быть полезны консервативные и оперативные мероприятия, имеющие целью снижение интракраниальной гипертензии.
10. Синдром Дубовица. Дети очень маленького роста. Маленькое лицо, птоз, латеральное смещение нижнего внутреннего угла глаза. Широкая спинка носа. Редкие волосы. Микроцефалия. Наблюдается детская экзема. Умственная отсталость разной степени, иногда весьма незначительной. Тип генетической трансмиссии, предположительно, аутосомнорецессивный. Лечения не существует.
11. Синдром Гольденхара. Наблюдаются гипоплазия скуловой кости (молярная гипоплазия), макростомия (увеличенная ротовая щель), микрогнатия. Кроме того, описаны эпибульбарный дермоид или липодермоид, а также оттопыренные ушные раковины с периаурикулярными полипами. Выявляются позвоночные аномалии. Сведения об умственной отсталости пациентов отсутствуют. Тип генетической трансмиссии не установлен.
12. Синдром диспигментоза. Выявляется деформация ушных раковин, могут быть дефекты зубов и пятнистая плешивость. Главным внешним признаком является кожная пигментация «в крапинку», в виде паутины или в виде «цветков». Умственная отсталость варьирует в широких пределах, от значительной до близкой к норме. Рост тела не нарушен. Тип генетической трансмиссии, предположительно, доминантный Х-примыкающий. Предполагается, что эта патология для особей мужского пола летальна.
13. Синдром Лоренса-Муна-Бидля-Барде (1922), или синдром окулодиэнцефальный. Основные признаки: пигментный ретинит, адипозогенитальная дистрофия и умственная отсталость. Могут быть полидактилия, синдактилия, деформации черепа и скелета, атрезия заднего прохода. Наблюдаются, кроме того, ожирение, гипогенитализм и эпилептические припадки. Степень умственной отсталости варьирует в широких пределах: от значительной до пограничной или даже вплотную приближающейся к норме. Случаев высокого интеллекта не зафиксировано. Рост пациентов может быть увеличенным, уменьшенным, не отличающимся от нормального. Тип генетической трансмиссии аутосомно-рецессивный, носительство гена заметным образом себя не обнаруживает. Распознать болезнь при рождении ребенка можно по характерным дисгенезиям. Отчетливые признаки болезни формируются в младенческом возрасте, в немалой степени этому способствуют менингиты, энцефалиты, ЧМТ. Специфических методов лечения не существует, нет и надежных методов профилактики.
14. Линейный невус. Внешних признаков расстройства немного: это главным образом сальная родинка (невус) на лице и/или на шее. Могут быть эпилептические припадки. Всегда бывает умственная отсталость. Рост может быть как увеличенным, так и уменьшенным. Тип генетической трансмиссии не установлен.
15. Синдром Лоу (1952), или окулоцереброренальный синдром. Болеют только мальчики, заболевание передается только по материнской линии. К числу наиболее характерных признаков болезни относятся поражения глаз (двусторонняя глаукома, катаракта, гидрофтальм). Выраженная умственная отсталость обычно сочетается с нанизмом при пропорциональном сложении тела. Отмечаются крипторхизм, а также недостаточное окостенение скелета. Поражены почки. Дисфункция канальцев обнаруживается альбуминурией и повышенным выделением с мочой органических кислот (гипераминоацидурия). Типична мышечная гипотония. Рост пациентов может быть увеличенным. Выражена во всех случаях умственная отсталость. Патологоанатомически выявляются гипоплазия лобных долей, гидроцефалия, неполная дифференцировка коркового вещества почек. Патология обнаруживается сразу после рождения. Обычно дети погибают в возрасте до 10 лет от присоединения интеркуррентной инфекции (стафилококк) с септикопиемией или от недостаточности почек. Тип генетической трансмиссии Х-примыкающий рецессивный.
16. Синдром Мебиуса, или врожденная лицевая диплегия. Наблюдается паралич глаз, отчего лицо пациента кажется лишенным всякого выражения. Может быть косолапость. Отмечается синдактилия пальцев рук и/или ног. Умственная отсталость выражена не во всех случаях. Рост тела может быть как увеличенным, так и уменьшенным. Тип генетической трансмиссии не установлен.
17. Нейрофиброматоз Реклингаузена (1882). Важный признак болезни у детей — множественные пятна кофейного цвета (до нескольких сантиметров в диаметре), чаще на груди, спине, животе. Они могут быть уже при рождении, но чаще появляются до 10 лет, увеличиваясь в числе и размерах. Патогномонично высыпание мелких кофейных пятен под мышками. Бывают и другие изменения кожи: сосудистые пятна, очаги депигментации, гипертрихоз, очаговое поседение волос, мягкие и светлые опухоли, которые при надавливании проваливаются в кожу. Под кожей по ходу нервов образуются округлые, размером 1–2 см, не спаянные с кожей «плексиформные невриномы». Случается, что их бывает не более 1–2, но обычно намного больше. Невриномы в области черепных нервов нередко нарушают функцию последних (снижение зрения, слуха, боли и др.). Выявляются различные дисплазии: гипертелоризм, деформация черепа, крупная голова и грубое лицо с признаками акромегалоидности, крупные кисти и стопы, короткая шея, вдавленная грудина (куриная грудь). У мальчиков постарше отмечается евнухоидность (высокий таз, длинные ноги, гипогенитализм).
Часты другие пороки развития: вывих тазобедренного сустава, псевдоартрозы, пороки сердца, весьма нередки внутренние опухоли, которые позже подвергаются малигнизации. При локализации опухоли внутри черепа развивается соответствующая симптоматика: афазия, слепота, припадки, деменция, атаксия и др. У половины больных с периферическими опухолями наблюдаются умственная отсталость, чаще неглубокая, отклонения моторики и речи. Частой бывает гидроцефалия, иногда с выраженным беспокойством ребенка. Выраженный умственный дефект иногда сочетается с расторможенностью, резкими аффективными вспышками. У детей школьного возраста часто наблюдают вялость, астению, склонность к ипохондрии, колебания настроения, навязчивости, страхи, нарушения сна. Для периферической формы болезни усиление умственной отсталости нехарактерно. Тип генетической трансмиссии аутосомный доминантный с генами на хромосомах 17 и 22 (в последнем случае заболевание протекает тяжелее).
18. Синдром Улльриха-Нунан (синдром Нунан, синдром Бонневи-Улльриха). Описан в 1930 г. (Улльрих). По своим проявлениям сходен с синдромом Тернера: шейная крыловидная складка или короткая шея, низкий рост, гипертелоризм, эпикант, антимонголоидный разрез глаз, деформированные и низко расположенные уши, узкая верхняя и уменьшенная нижняя челюсти, гонадальный дисгенез, крипторхизм. Наблюдаются аномалии внутренних органов, характерен стеноз легочной артерии. Грудная клетка «образует полость», локти вывернуты наружу. Умственная отсталость чаще всего невысокая, редко бывает глубокой, встречаются и лица с высоким интеллектом. Тип генетической трансмиссии аутосомно-доминантный, связанный с 12-й хромосомой. В случаях высокого сходства с проявлениями синдрома Тернера требуется цитогенетическое исследование. Специфического лечения не существует.
19. Синдром Прадера-Вилли (1956). Типично сочетание олигофрении и церебрального ожирения. Обычно наблюдается выраженная умственная отсталость, иногда с аспонтанностью, на фоне которой эпизодически возникают вспышки агрессии. Обычны малый рост, маленькие руки и ноги, гипогенитализм. Мышечная гипотония, особенно в младенчестве, анорексия, сменяющаяся позднее булимией. Могут быть сердечные аномалии. Диспластические черты: долихоцефалия, деформированные и низко расположенные ушные раковины, мягкий ушной хрящ, миндалевидные глазные щели с их скошенностью по направлению вверх, вертикально, эпикант, гипертелоризм, страбизм, высокое небо, подковообразная форма рта с короткой верхней губой, неправильный рост зубов. У мальчиков — крипторхизм, у девочек — недоразвитие больших и малых половых губ. В пубертатном периоде нередко присоединяется диабет. Тип генетической трансмиссии не установлен. В патогенезе заболевания большое значение придают поражению гипоталамуса. Специфического лечения не существует.
20. Синдром Мартина-Белл (1943). Среди мальчиков с умственной отсталостью составляет 6–10%. Детям свойственна своеобразная манера речи: ускоренная по темпу и с выраженными персеверациями — это, как правило, быстрое повторение целых фраз или их окончаний. Иногда бывают заикание, легкая дизартрия. Умственная недостаточность варьирует от имбецильности до пограничной отсталости. Часто бывает синдром гиперактивности, несколько повышена аффективная возбудимость. У более сохранных пациентов находят боязливость, тормозимость. Многие дети эмоционально вполне адекватны, способны формировать привязанности. Приблизительно у трети пациентов выявляются шизофреноподобные симптомы: аутизм, стереотипные и вычурные движения, повороты вокруг оси своего тела.
Выявляются различные диспластические признаки: большая голова с высоким и широким лбом, большие оттопыренные уши, удлиненное лицо с увеличенным подбородком и несколько уплощенной средней частью. Нос часто бывает клювовидным, но с округлым кончиком и широким основанием. Кисти и стопы увеличены, дистальные фаланги пальцев расширены. Радужка нередко бывает симметрично светлой. Кожа гиперпластична, легко растягивается, повышена разгибаемость суставов. У детей постарше масса тела избыточна. У подростков и больных постарше находят макроорхизм с обычной эндокринной функцией. Встречаются и неврологические симптомы: мышечная гипотония, дискоординация движений, оживление сухожильных рефлексов, тики, атетоидные движения, у 8–10% пациентов — эпилептический синдром. Тип генетической трансмиссии рецессивный, связанный с ломкой (фрагильной) X хромосомой. Отмечают высокую пенетрантность аномального гена: у трети женщин — носительниц этого гена выявляется когнитивный дефицит. В нисходящих поколениях заболевание утяжеляется. Современные знания позволяют выявлять женщин-гетерозигот. Предполагают, что в патогенезе болезни играет роль дефицит фолиевой кислоты. Лечение ею смягчает шизофреноподобную симптоматику и гиперактивность, но на умственное развитие не влияет.
21. Синдром Робина (1929). Характерной является такая триада признаков: глоссоптоз в сочетании с другими аномалиями полости рта, что может повлечь тяжелые нарушения дыхания; микроцефалия; умственное недоразвитие. Могут быть волчья пасть, пороки сердца. Тип генетической трансмиссии аутосомно-рецессивный.
22. Синдром Рубелла. Наблюдаются катаракта, пигментация сетчатки, деформация глаза. Отмечаются, кроме того, сенсонейральная глухота, открытый артериальный проток. Умственная ретардация варьирует от выраженной до весьма умеренной. Тип генетической трансмиссии не установлен.
23. Синдром Рубинстайна-Тейби (1963). Умственная отсталость и задержка роста сочетаются с характерными особенностями строения лица и тела. В числе последних короткий и широкий первый палец на кисти и стопе, своеобразное лицо с длинным загнутым носом, антимонголоидный разрез глаз, гипертелоризм, недоразвитие верхней челюсти, низкий рост волос на лбу, иногда спускающийся углом к центру, брахицефалия. Бывают расширение концевых фаланг других пальцев, синдактилия и полидактилия стоп, косолапость, врожденный вывих бедра, повышенная разгибаемость суставов. Иммунодефицит. Масса тела снижается после рождения. Часты пороки внутренних органов. Весьма типичны нарушения глаз: катаракта, колобомы, аномалии рефракции, глаукома, атрофия зрительных нервов, косоглазие, заражение слезно-носового канала. У четверти больных бывают эпилептические припадки. Умственная ретардация обычно глубокая, но встречаются и пограничная отсталость, и даже варианты нормы. Некоторые пациенты проявляют агрессию, аутоагрессию, склонны к аффективным вспышкам. Тип генетической трансмиссии в некоторых случаях связан с микроделецией хромосомы 16. Специфического лечения не существует.
24. Умственная ретардация с врожденным гипертрихозом и речевым недоразвитием. Описана Г.С.Мариничевой с сотрудниками (1976). Умственная отсталость варьирует в пределах от идиотии, имбецильности до задержки в пограничной степени. Нарушения речи разнообразны, чаще это дизартрия. Нередко речевая активность снижена до моторной алалии, часто ослаблена фонация. Гипертрихоз более представлен на спине, разгибательных поверхностях конечностей, лице. На лице, кроме того, выявляются некоторые дисгенезии: широкий нос, антимонголоидный разрез глаз, изменения формы губ, недоразвитие челюстей, мелкие и редкие зубы. Радужка глаз имеет густой синий цвет. Фигура тела массивная, кисти рук крупные, с широкими концевыми фалангами. Наблюдаются мышечная гипотония, брадикинезия, атаксия. На высоте лихорадки могут быть эпилептические пароксизмы. Пациенты вялы, но ненадолго могут быть и достаточно активны. Генетическая трансмиссия не установлена, отмечают накопление семейных случаев. Отношение данной патологии к сходным другим остается неясным. Лечение симптоматическое (витамины, ноотропы, логопедические занятия).
25. Синдром Секкеля. Микроцефалия с гипоплазией лица и выступающим носом сочетается с патологиями костной системы, в частности со многими малыми сочленениями. Выраженная умственная задержка и маленький рост. Тип генетической трансмиссии аутосомный рецессивный.
26. Синдром Шегрена-Ларссона (1956). Иногда говорят о синдроме Рада. Сочетание олигофрении с врожденными ихтиозом, эритродермией и спастическими параличами. Наблюдаются эпилептические припадки. Выявляются также перерождение сетчатки, гипертелоризм, дисплазия зубов, возможны гипофизарные нарушения. Умственная отсталость выражена в разной степени, не прогрессирует. Тип генетической трансмиссии аутосомный рецессивный. Специфического лечения не существует.
27. Синдром Смита-Лемли-Опитца. Развернутые вперед ноздри и/или птоз век сопровождаются синдактилией 2-го и 3-го пальцев ноги, а также гипоспадией и крипторхизмом. Выражена умственная ретардация, рост уменьшен. Тип генетической трансмиссии аутосомный рецессивный.
28. Синдром Стерджа-Вебера-Краббе (1879). Наблюдается плоская гемангиома лица, чаще распространяющаяся в зоне иннервации тройничного нерва на одной половине лица с поражением сосудов глазного дна (ангиома, глаукома) на стороне ангиомы. Обнаруживается также гемангиома менингеальной оболочки, она может повлечь эпилептические припадки. Выявляются очаговые обызвествления в мозгу, иногда — асимметрия костей лица и черепа (атрофия костей на одной стороне). Выявляются различные изменения психики, симптомы когнитивного дефицита. Чаще встречается у детей. Тип генетической трансмиссии не установлен.
29. Синдром Тритчер-Коллинза, или мандибулофациальный дизостоз. Наблюдаются гипоплазия скуловых костей в нижней челюсти, скошенные вниз глазные щели, дефект нижнего века и оттопыренные ушные раковины. Может быть умственная ретардация. Тип генетической трансмиссии аутосомный доминантный.
30. Синдром Вильямса (синдром Вильямса-Бойрена, синдром «лицо эльфа», идиопатическая инфантильная гиперкальциемия). Описан в 1952 г. Характерным считается вид лица: полные отвислые щеки, плоское переносье с однотипной для всех больных закругленной формой носа, большой рот с полными губами, особенно нижней, сходящееся косоглазие, эпикант, низко посаженные уши, выступающий затылок. Верхние и нижние веки отечны, глаза голубые с искрящейся радужкой, склеры синеватого цвета.
Мышечная гипотония, опущенные плечи, впалая грудь, круглая спина, Х-образные ноги, плоскостопие. Часто бывают паховая и пупочная грыжи, иногда — врожденный вывих бедра. У старших детей длинные, редкие зубы. Часты врожденные пороки сердца, особенно надклапанный стеноз аорты, стеноз легочной артерии. Длина и масса тела уменьшены. В младенчестве может быть гиперкальциемия. Степень умственной ретардации — от имбецильности до пограничной умственной отсталости. Речь развита неплохо, дети словоохотливы, добродушны, склонны к подражанию и послушанию. Могут быть энурез, страхи, навязчивости, поведение обычно упорядочено. Некоторые пациенты способны к обучению во вспомогательной школе. Тип генетической трансмиссии связан с микроделецией в длинном плече хромосомы 7. Систематического лечения не существует.
31. Болезнь Гиппель-Линдау (1895–1926), ретино-церебеллярный ангиоматоз. Характеризуется множественными ангиобластомами, локализующимися преимущественно в сетчатке и мозжечке, нарушениями развития внутренних органов. Опухоли могут быть доброкачественными (кистомы поджелудочной железы, почек, печени), иногда обнаруживается гипернефрома. Когнитивный дефицит выражен в разной степени. Одновременно могут наблюдаться утомляемость, раздражительность, возбуждение, нарушения поведения, симптомы регрессии. В некоторых случаях возникают симптомы, свойственные опухолям лобной локализации. Тип генетической трансмиссии не установлен.
32. Болезнь Бурневиля (1880), болезнь Прингла-Бурневиля, бугорчатый туберозный склероз головного мозга, эпилойя. Одно из нередких менделирующих заболеваний детей с умственной отсталостью. Часто уже при рождении на коже детей обнаруживаются пятна депигментации овальной, круглой или листовидной формы. Число их может достигать десятков, размеры — до 1 см и более. К 4–5-му году появляются «сальные аденомы», плотные, размером с просяное зерно. Чаще они расположены на лице в виде бабочки или на подбородке. Гистологически такие опухоли включают гиперплазированные сосуды, разрастания фиброзной ткани, незрелые волосяные фолликулы. Реже бывают другие изменения кожи: участки «шагреневой» кожи в пояснично-сакральной области, фибромы вокруг ногтевых лож, очаги гиперпигментации.
На Р-грамме выявляются внутримозговые петрификаты, признаки гидроцефалии, очаги склероза в костях свода черепа, участки разрежения костной ткани, явления гемиатрофии мозга. Встречаются микроцефалия, катаракта, узелковые изменения конъюнктивы, пигментные ретинопатии. В неврологическом статусе выявляется легкая пирамидная недостаточность, реже — параличи и парезы. У детей постарше могут возникать опухоли, особенно часто рабдомиома сердца и опухоли почек.
Умственная ретардация обычно сочетается с эпилептическими припадками. При начале болезни в младенчестве когнитивный дефицит часто соответствует идиотии или глубокой имбецильности. Могут быть состояния психомоторного возбуждения, заторможенности с каталепсией, двигательные стереотипии. Припадки бывают тоническими, фокальными, пропульсивными, иногда возникают серийно.
С началом болезни после трех лет вначале появляются припадки. С их повторением и тем более учащением присоединяются и нарастают симптомы интеллектуального дефицита, психопатоподобного поведения, возникают психотические эпизоды. Тип генетической трансмиссии аутосомный доминантный. Аномальные аллели (их установлено две — в 24-й и в 13-й хромосомах) обладают очень варьирующейся экспрессивностью и очень высокой пенетрантностью. Специфического лечения не существует. Антиконвульсанты малоэффективны, иногда в состоянии эпилептического статуса дети погибают. Считается, что в 80% случаев заболевание связано с мутациями родительских гамет.
33. Синдром Ваарденбурга. Наблюдается латеральное смещение внутреннего угла глаза и впадины. Типичен частичный альбинизм в виде белой пряди волос. Отмечается гетерохромия радужной оболочки, а также витилиго (кожный отрубевидный лишай), может быть глухота. Сведения об умственной отсталости лишены ясности. Тип генетической трансмиссии не установлен.
34. Цереброгепаторенальный синдром Зельвегера. Наблюдаются плоское лицо, высокий лоб, мышечная гипотония. Выявляется гепатомегалия. Рост уменьшен, интеллект не развивается. Дети погибают в раннем младенчестве. Тип генетической трансмиссии аутосомный рецессивный.
35. Синдром трисомии-Х (Джекобс, 1959). У умственно отсталых девочек и женщин встречается с частотой 0,59%. У части лиц с трисомией-X вообще не бывает отклонений в физическом и психическом развитии. У 75% таких людей выявляется неглубокая умственная отсталость. Часто пациенты заболевают шизофренией. У многих пациентов наблюдают задержку физического развития (реже больные имеют высокий рост), а также негрубые даспластические признаки: эпикант, высокое твердое небо, клинодактилия мизинцев. Некоторые пациенты бесплодны из-за недоразвития фолликулов. Диагноз ставится только при цитогенетическом исследовании (обнаруживается дополнительный половой хроматин). Описано немало случаев полисомии-X: тетрасомия (ХХХХ) и пентасомия (ХХХХХ). Степень психического недоразвития выражена при этом грубее и коррелирует с числом дополнительных X-хромосом.
36. Синдром XYY (кариотип 47, XYY). Впервые выявлен в 1960 г. у высокорослых преступников (рост 186 см и выше), однако встречается и у мужчин среднего роста. Наличие добавочной Y-хромосомы иногда ничем себя не обнаруживает. В раннем возрасте пациенты мало пользуются речью, замкнуты, закрыты, не склонны дружить и привязываться, кому-либо симпатизировать. В школьные годы выделяются неустойчивостью внимания, неусидчивостью, неспособностью к длительному умственному напряжению, устойчивым интересам и увлечениям, а также целенаправленной трудовой деятельности.
Отмечаются беспричинные колебания настроения, взрывчатость, импульсивность, агрессивность по малейшему поводу. В то же время пациенты зависимы, внушаемы, склонны подражать делинквентному и асоциальному поведению сверстников. Нравственное развитие часто ограничивается готовностью воспринимать только поощрения и наказания. Совершаются побеги из школы, дома, подростки рано приобщаются к антисоциальным группам, употреблению алкоголя, наркотиков, рано вступают в половые связи. Школьная дезадаптация прерывается отчислением за неуспеваемость, овладеть какими-либо серьезными профессиями многие пациенты оказываются не в состоянии. Неспособны они и к созданию благополучной семьи. У большинства пациентов выявляется дебильность. У части пациентов обнаруживаются диспластические признаки: евнухоидное сложение, неправильное строение зубов, увеличение нижней челюсти, аномальный прикус, девиация коленных и локтевых суставов, радиоульнарный синостоз, расщепление позвоночника. Иногда отмечают повышение уровня андрогенов и лютеинизирующего гормона. Половая функция не нарушена, возможны сексуальные девиации. Диагноз выставляется при цитогенетическом исследовании (в буккальных мазках обнаруживается Y-хроматин), а при изучении кариотипа — дополнительная Y-хромосома. Специфического лечения и эффективной профилактики не существует. Основное значение имеет психокоррекционная работа, рациональная психотерапия.
37. Синдром трисомии-18 Эдвардса. Наблюдаются микростомия, короткие глазные щели, оттопыренные ушные раковины, долихоцефалия. Руки сжаты, второй палец расположен выше третьего. Низкие дужки на кончиках пальцев, короткая грудная клетка. Крипторхизм, врожденные пороки сердца. Рост уменьшен. Выраженная умственная ретардация.
38. Синдром трисомии-13 Патау. Выявляются дефекты глаз, носа, губ, ушей; лоб голопрозенцефального типа. Полидактилия, узкие выгнутые ногтевые ложа у пальцев. Дефекты кожи на задней части скальпа. Рост уменьшен. Выражена умственная задержка.
Синдромы Шерешевского-Тернера, Клайнфельтера описаны ранее (см. Эндокринные заболевания). Известно большое число генетически детерминированных метаболических заболеваний (около 800), обычно сопровождающихся нарушениями психического и физического развития, а также часто наследуемыми, особенно при рецессивной передаче аномального гена, контролирующего синтез того или иного вещества. Сведения о них приведем, в основном в виде коротких справок.