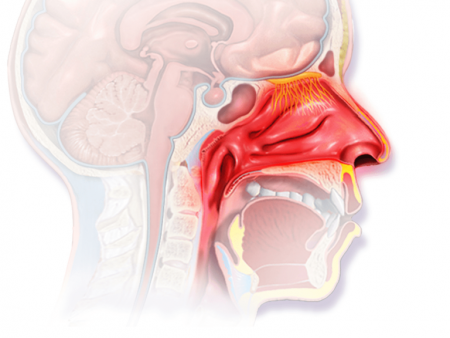
Болит нос и голова при насморке чем лечить
Головная боль при насморке

Болит лобная часть головы? Норма, патологии
Характер головной боли при насморке зависит от общего состояния, стадии и вида заболевания, наличия сопутствующих нарушений здоровья.
Головная боль в пределах нормы:
При ОРВИ пациенты сталкиваются с изнуряющей болью, ощущением «раскалывания головы». Состояние сопровождается светобоязнью, слезотечением. При сильном насморке боль становится колющей или распирающей.
Если заболевания носовой полости сопровождаются постоянной острой или тупой болью в лобной части головы, головокружением, тошнотой, повышенным давлением в глазах, это свидетельствует о патологиях. Состояние требует немедленного обращения к врачу.
Причины развития боли
Вирусы, бактерии и микробы вызывают интоксикацию. По этой причине вместе с защитными механизмами (повышенной температурой тела, насморком) начинается головная боль. Иммунная система бросает все силы на борьбу с инфекцией. В этом случае общая слабость, ощущение «затуманенного» сознания и дискомфорт в лобной части головы – сигнал для человека о необходимости лечения.
Другая причина – повышенное черепное давление. Ткани верхних отделов дыхательных путей отекают из-за продолжительного насморка. Движение кровотока нарушается, из-за чего сосуды расширяются. Симптом повышенного давления – распирающая, периодически острая головная боль.
Если к заболеванию присоединяются осложнения – синусит, отит – пациент ощущает «прострелы». Они возникают из-за набухания слизистой носа и нарушения оттока жидкости из среднего уха и придаточных пазух.
Нередко причиной головной боли и последующего ОРЗ (острого респираторного заболевания) становится банальное переохлаждение, которое приводит к сужению сосудов. В этом случае она имеет «сдавливающий» характер, появляется до развития ринита (насморка) и сохраняется на ранних стадиях развития простуды.
Возможные диагнозы насморка при которых может развиваться головная боль
Острый ринит, который развивается при ОРЗ или ОРВИ, проходит в три стадии. Головная боль появляется в самом начале, иногда до появления насморка, может усиливаться при чихании или кашле. Затем осложняется дыхание. Облегчить состояние помогает спрей от насморка, капли или промывание. На третьей стадии симптомы отступают, водянистые выделения становятся менее обильными, приобретают гнойно-слизистый характер.
Катаральный хронический ринит также сопровождается головной болью. Заболевание проявляется периодически, для него характерны густые слизистые выделения и ослабленное обоняние. В период обострения пациент чувствует «распирающую» боль, которая вызвана расширением сосудов и отеком слизистых. Болезнь возникает вследствие недолеченного острого ринита.
В 88% случаев хронический и рецидивирующий синусит сопровождается мигренозной головной болью. Заболевание подразумевает воспаление верхнечелюстной пазухи, его другое название – гайморит. Развивается из-за попадания вирусов, бактерий аллергических реакций, чаще всего становится следствием недолеченного «безобидного» насморка.
Как устранить головную боль при насморке
Снять болевой синдром помогут простые действия. Если насморк уже появился, необходимо регулярно очищать носовые ходы: высмаркивать слизь, промывать нос домашними или аптечными растворами от насморка.
В лечении насморка эффективна морская вода для промывания носа. Она очищает слизистую носа от бактерий и вирусов, нормализует ее физиологическое состояние.
При острой, ноющей головной боли обязателен прием обезболивающих препаратов с различным механизмом действия: парацетамола, ибупрофена, анальгина, ацетилсалициловой кислоты.
Пациенту нужно обеспечить покой: устранить световые и звуковые раздражители, по возможности – устроить отдых и придерживаться постельного режима до улучшения состояния. Помещение должно быть хорошо проветренным.
Снять головную боль также помогает массаж височной, межбровной областей и крыльев носа. При отсутствии температуры состояние облегчит влажный компресс на лоб.
Когда стоит идти к врачу и не заниматься самолечением
Вялотекущий насморк без гнойных выделений и немотивированные головные боли при температуре тела около 37 градусов – повод обратиться к врачу. Эти «безобидные» симптомы могут свидетельствовать о развитии гайморита.
В запущенном состоянии у пациентов наблюдается стекание слизи по задней стенке глотки и признаки мигрени: светобоязнь, интенсивная головная боль, тошнота и рвота. Самолечение в этом случае может нанести серьезный вред здоровью и привести к сильному отеку слизистых оболочек, сужению носовых проходов.
При каких симптомах обязательно посетить врача:
Недостаточное лечение обычной простуды вызывает развитие синусита, поэтому даже если заболевание кажется незначительным, необходимо обратиться к специалисту и полностью пройти курс терапии.
Профилактика
Самое простое, что можно сделать, – избегать переохлаждений и продувания на сквозняке. В холодную и промозглую погоду нужно надевать шапку, защищать шею от ветра, носить теплую обувь.
Длительное пребывание в душных помещениях с плохой вентиляцией приводит к развитию вирусных заболеваний. Важно регулярно проветривать дом, рабочее место, совершать прогулки на свежем воздухе.
В переутомленном состоянии человек больше подвержен заражению вирусными, инфекционными и респираторными заболеваниями, которые приводят к насморку. Для профилактики достаточно наладить режим сна.
Людям со слабым иммунитетом и склонностью к простудным заболеваниям за 2-3 недели до начала сезона гриппа и ОРЗ желательно пройти вакцинацию противовирусным препаратом. В разгар заболеваемости – сократить посещение в общественных мест, принимать иммуностимулирующие препараты, витамины и БАДы.
ГОЛОВНАЯ БОЛЬ ПРИ НАСМОРКЕ
Продолжаем разговор про головную боль. Сегодня – о том, почему болит голова при насморке.
Анатомически в лицевой части черепа человека заложены воздухоносные полости – фронтальные (лобные), гайморовы (верхнечелюстные), клиновидная, клетки решетчатой кости. Отдельно выделяют носовые ходы с верхними, средними, нижними раковинами. Каждая структура выстлана изнутри слизистой оболочкой. Под влиянием воспалительного или аллергического гента возникает их утолщение, отек, что приводит к нарушению дыхания.
Причины, почему болит голова от насморка:
Если приступообразно ноет голова на фоне заложенности, следует обратиться к врачу оториноларингологу. Доктор назначит дополнительные исследования для дифференцировки воспалительного и аллергического генеза.
При наличии предположения, что нос заложен под влиянием внешних или внутренних аллергенов, потребуется консультация узкого специалиста.
Головную боль от насморка необходимо лечить комплексно – устранить причину, уменьшить клинические проявления. Синусит чреват распространением инфекции по физиологическим костным каналам головы. Возможно следующее развитие инфекционного процесса:
Чем ярче протекает синусит, тем интенсивнее беспокоит голова. Нос, ухо, глаза тесно связаны между собой. Поэтому воспаление на уровне придаточных пазух быстро переходит на соседние области. Затягивать с лечением, а также заниматься самолечением ЛОР-врачи не рекомендуют.
Болит голова при насморке? Запишитесь на прием к врачу-терапевту по телефону +7 3435 230-500
Гайморит: симптомы, особенности лечения и правила профилактики
Гайморит – это воспалительный процесс в области гайморовой пазухи, расположенной в толще черепной кости над верхней челюстью, слева и справа. Этот процесс является одной из разновидностей синуситов (это общее название для воспалительных процессов в области придаточных пазух – лобной, гайморовой, решетчатой или клиновидной). Обычно воспалительный процесс затрагивает слизистые оболочки, выстилающие пазухи изнутри, реже затрагиваются более глубокие слои тканей, вплоть до костных структур. Обычно процесс возникает как осложнение вирусных или бактериальных инфекций в области носоглотки и верхних дыхательных путей.
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов. Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики.
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента. Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность.
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.
Насморк и не только: симптомы и методы лечения заболеваний носа
Носовая полость выполняет сразу несколько функций. Она не только согревает и увлажняет вдыхаемый воздух, но и очищает его от микрочастиц пыли и органики и от микробов, не допуская их проникновения в бронхи и легкие. Когда из-за болезни нос утрачивает способность выполнять свои функции, значительно возрастает возможность развития серьезных заболеваний: от воспаления придаточных пазух, бронхита и пневмонии до сердечно–сосудистых патологий. Поэтому так важно при первых проявлениях болезни обратиться к хорошему лор врачу в Москве, а не заниматься самолечением и дожидаться развития осложнений.
Три типа заболеваний носа
Примерно треть обращений к отоларингологу приходится на пациентов, страдающих именно от дисфункции носа. В зависимости от причины, вызвавшей появление проблемы, различают три типа заболеваний.
Проблемы с носовым дыханием заметно снижают качество жизни, так как вызывают у больных серьезный дискомфорт, нарушают обоняние и даже приводят к снижению памяти. Следствием запущенного аллергического ринита может стать не только бронхит, но и бронхиальная астма. А нелеченый синусит часто вызывает мозговые осложнения. Чтобы возникшее заболевание не обернулось более серьезными проблемами, обратитесь за точной диагностикой и правильным лечением в современную клинику.
Какие симптомы сопровождают болезни носа?
1. Ринит
Наиболее распространенной проблемой является насморк или ринит — воспаление слизистой оболочки, выстилающей полости носа. Причины его возникновения могут быть разными. Ринит возникает на фоне острой вирусной (ОРВИ) и бактериальной инфекции, вызывается аллергической реакцией организма и сопровождает больных аденоидитом.
2. Синусит
Синуситы возникают при воспалении одной из четырех пар околоносовых пазух — воздушных полостей, окружающих носовую полость и соединяющихся с ней естественными выводными отверстиями. При закрытии этих отверстий густым гнойным содержимым, образуемым при воспалении, развиваются синуситы. К воспалению, в свою очередь, приводят инфекционные заболевания, полипы, травмы и т.п.
Синуситы относятся к категории опасных заболеваний, требующих экстренного профессионального лечения. Развивающийся в пазухах гнойный процесс может вызвать внутриглазничные и (к счастью, гораздо реже!) внутричерепные осложнения, так как инфекция распространяется с током лимфы и крови, а в закупоренных гноем полостях повышается давление.
Лечение синусита зависит от степени его тяжести, назначается индивидуально и обычно включает несколько мероприятий: местную антибактериальную терапию, дренирование пазух носа с помощью промывания солевыми и антисептическими растворами, закапывания сосудосуживающих препаратов, при необходимости — прокола и удаления патологического содержимого пазух с последующим их промыванием.
3. Полипы
У пациентов с хроническим ринитом и воспаленной слизистой наблюдаются полипы носа. С полипами, представляющими собой шарообразно разросшуюся слизистую, не справляются сосудосуживающие капли и спреи.
Терапия, эффективная на ранней стадии, включает прием противовоспалительных и антигистаминных фармпрепаратов, санацию очагов хронических инфекций как в носу, так и в глотке, промывание носа, восстанавливающую носовое дыхание гимнастику (методика Бутейко, Стрельниковой и др.), иногда — термическое воздействие на слизистую. В запущенных случаях применяют современные малотравматичные методики: выжигание полипов лазером или эндоскопию.
Эксперты подчеркивают, что различные заболевания носа обладают схожими симптомами, что исключает возможность их самолечения. Эффективные в одном случае спреи и фармпрепараты не оказывают ожидаемого результата в другом. Болезнь тем временем прогрессирует, увеличивая вероятность появления осложнений, для лечения которых требуется значительно больше усилий и денег.
Гайморит или «вирусное»: как не ошибиться с лечением насморка
Симптоматический «разбор»
Вирусные инфекции, в отличие от бактериальных патологий, в подавляющем большинстве развиваются стремительно. «Наращивая» выраженность симптомов в течение всего 1-2 дней.
Кроме того, к «вирусному» насморку чаще всего быстро присоединяются и другие признаки воспаления, в виде «разбитости», першения в горле, а затем и кашля. Однако, в легких случаях, таких «подсказок» может и не быть.
Симптомы бактериальных ОРЗ, и особенно воспаления пазух (как гайморит и другие синуситы), нарастают значительно медленнее. Что, кстати, отражается и на средней продолжительности заболевания (в среднем 10 дней и более). А характер выделений с самого начала отличается «густотой», «липкостью» и имеет бело-желтый (гнойный) или зеленоватый оттенок.
«Синуситный» насморк обычно сопровождается интенсивной головной болью или болью в верхней челюсти, которая нарастает по мере скопления отделяемого в носовых ходах и несколько ослабевает после «высмаркивания». А также температурой выше 38,0 С и выраженными симптомами интоксикации.
Кому нужно быть «на чеку»
В подавляющем большинстве случаев, насморк в «сезон» ОРЗ обусловлен влиянием вирусов и осложняется каким-либо синуситом нечасто.
Дело в том, что условно-патогенная флора в носо- и ротоглотке в «безопасных» концентрациях присутствует у каждого здорового человека. А также имеет значение наличие очагов хронической инфекции, как кариес, тонзиллит и другие.
При снижении общего или местного иммунитета такая флора «не упустит шанса» для активности. А вот выраженность «последствий» этого «события» уже зависит от качества и количества последней.
К наиболее агрессивным возбудителям синуситов относится золотистый стафилококк, некоторые разновидности стрептококков и синегнойная палочка. А проверить их участие в процессе может помочь только посев мазка из носа и зева.