Боли у онкологических больных что делать
Что такое боли при онкологии? Причины возникновения, диагностику и методы лечения разберем в статье доктора Рогов Д. Ю., нейрохирурга со стажем в 21 год.
Определение болезни. Причины заболевания
По данным Росстата, количество пациентов со злокачественными новообразованиями растёт: впервые данный диагноз был установлен в 2014 году у 510 500 человек. В 2015 году эта патология была обнаружена уже у 524 300 человек, а в 2016 году — у 530 500 человек. [5] Это может быть связано как с увеличением заболеваемости, так и с улучшением диагностики. Смертность от онкологических заболеваний составляет примерно 300 000 человек в год. [1]
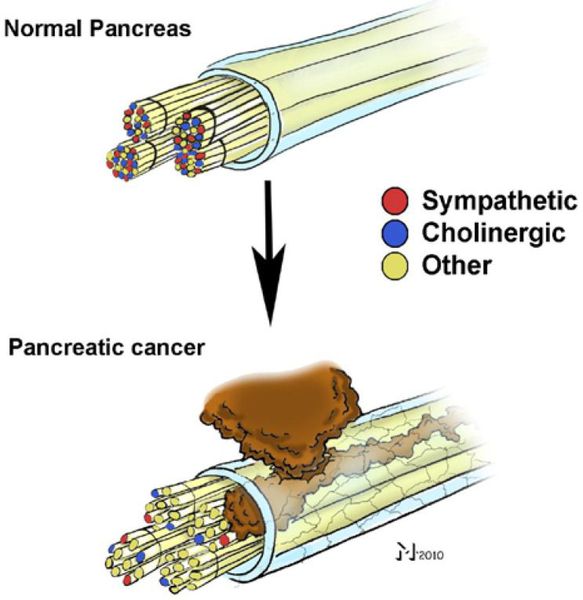
Болевой синдром при онкозаболеваниях встречается у 24-86% пациентов в процессе лечения злокачественной опухоли и у 21-46% пациентов в стадии ремиссии. [18] С учётом наличия в России более 3 400 000 таких пациентов, становится очевидным, что количество нуждающихся в обезболивающей терапии велико, тем более, что в терминальной (последней) стадии онкологического процесса частота встречаемости боли достигает почти 100%. [6]
Согласно определению Международной Ассоциации по изучению боли (IASP), болевое ощущение — это неприятное сенсорное и эмоциональное переживание, связанное с существующим или возможным повреждением ткани или описываемое в терминах такого повреждения. [4]
Острая боль является нормальным ответом организма на воздействие повреждающего агента на ткани. Хроническая боль длится более трёх месяцев и выходит за рамки времени, требующегося для восстановления поражённых тканей организма.
При онкологических заболеваниях боль нередко имеет несколько причин:
На восприятие и характер боли влияет также формирующаяся у большинства пациентов со злокачественными опухолями депрессия.
Симптомы болей при онкологии
Боль сама по себе является симптомом заболевания и представляет собой различной степени выраженности неприятные ощущения, которые могут по-разному ощущаться пациентами.
Боль оценивается по субъективному ощущению и описанию пациента и зависит от личностных, культурных и социальных особенностей. Используемые описания весьма разнообразны: боль может быть ноющей, грызущей, жгучей («как будто кипятком обдали», «жжёт как от крапивы»), пульсирующей, дергающей, сверлящей, тупой, режущей и т. д.
Также боль характеризуют в зависимости от остроты и длительности её присутствия: приступообразная, периодическая или постоянная. В этой ситуации очень важен тщательный опрос пациента для формирования полноты картины болевых ощущений конкретного больного. При этом всегда следует уточнять и вторичные болевые симптомы (в других зонах или другого характера, например, одновременная жгучая боль при поражении слизистой кишечника и боль тупого характера в поясничной зоне при метастазах), на которые пациент может не жаловаться, переключив всё внимание на основную боль. Это особенно важно при выборе метода хирургического лечения.
На начальной стадии онкозаболеваний болевой синдром может не беспокоить человека, так как размеры опухоли ещё не велики и не раздражают рецепторы.
Патогенез болей при онкологии
Патогенез возникновения боли является многокомпонентным, с участием:
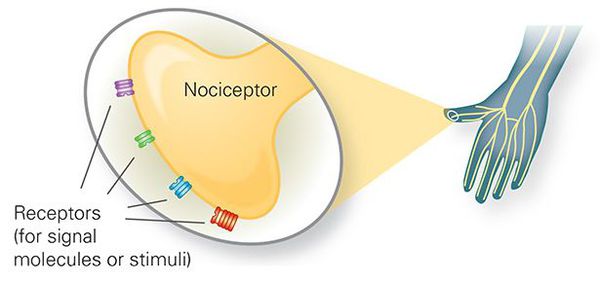
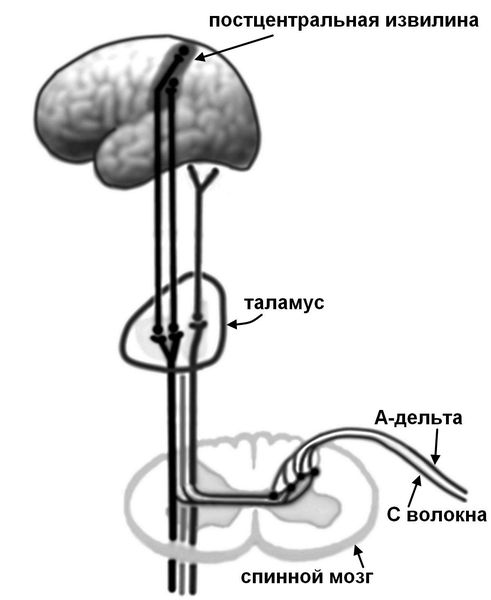
Боль первично возникает при раздражении ноцицепторов (механическое, температурное или химическое раздражение), передающих ощущение по нервным волокнам (быстрые миелинизированные А-дельта волокна и медленные С-волокна) в задние рога спинного мозга, где переключаются на спиноталамический тракт противоположной стороны.
Далее импульс проходит через подкорковые центры (таламус) и оценивается в зоне чувствительной коры. При этом в анализе и оценке болевого импульса участвуют и другие различные структуры, отвечающие за память и эмоциональное восприятие (лимбическая система, островковая доля, гиппокамп, поясная извилина). [17]
В формировании хронической боли имеет большое значение центральная сенситизация (избыточный ответ ноцицептивных нейронов в центральной нервной системе на нормальное или подпороговое раздражение). Противоболевая система работает за счёт подавления активности интернейронов (промежуточных нервных клеток) в задних рогах спинного мозга. Противоболевые стимулы могут исходить из коры передних отделов поясной извилины, миндалевидного тела, гипоталамуса, с участием серого вещества около водопровода мозга, ядер продолговатого мозга.
Классификация и стадии развития болей при онкологии
Классификация боли может быть проведена по нескольким критериям: [11]
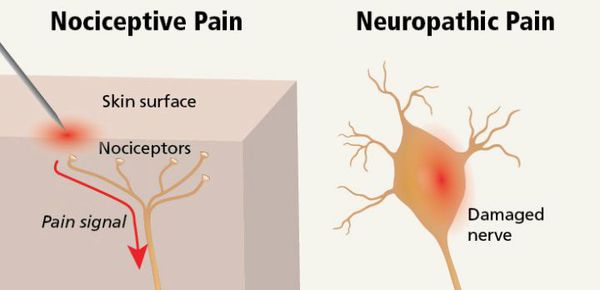
Ноцицептивная боль возникает при повреждении тканей с раздражением тонких А и С нервных волокон (ноцицепторов). Она может быть соматической и висцеральной.
Ноцицептивная соматическая боль возникает при раздражении ноцицепторов в мышцах, костях скелета или коже. Такая боль чаще всего локализованная. Она может быть как периодической, так и постоянной, по характеру — тупой, острой, давящей, пульсирующей, дёргающей, сверлящей, грызущей, распирающей и др.
Ноцицептивная висцеральная боль возникает вследствие раздражения ноцицепторов в органах с значительной симпатической иннервацией (полые органы или гладкая мускулатура). Обычно она разлитая, менее локализованная, чаще тупая хроническая с эпизодами усиления, нередко описывается как сжимающая, тянущая, схваткообразная.
Нейропатическая боль — следствие заболевания или повреждения соматосенсорной нервной системы (с первичным поражением периферических нервов или вследствие поражения центральной нервной системы). Она может сопровождать ноцицептивные болевые синдромы или быть самостоятельной — постампутационные боли, болевой синдром при развитии нейропатии на фоне химиотерапии, в результате вовлечения нерва в опухоль, при вирусных инфекциях, поражающих нерв (например постгерпетические нейропатии), и диабетической полинейропатии.
Специфические описательные характеристики такой боли: жгучая, стреляющая, «как будто облили кипятком», «жжёт как от крапивы». Кожная чувствительность в зоне такой боли обычно снижена и, как правило, сопровождается парестезиями и гиперпатией (возникновением неприятных или болевых ощущений при малейшем прикосновении — например, при ношении одежды и т.д.). [2] [15]
Осложнения болей при онкологии
Осложнения при хроническом болевом синдроме в значительной степени связаны с прогрессированием и осложнениями основного заболевания и проводимой лекарственной терапией.
Использование наркотических анальгетиков может приводить к запорам, тошноте, сонливости, формированию физической, реже — психической зависимости, в редких случаях передозировки — к снижению артериального давления и дыхательным нарушениям.
Инвазивные методы лечения боли также имеют свои специфические для каждого вида процедуры или операции осложнения. Отсутствие достаточного контроля за болью ведёт к снижению качества жизни, нарушениям сна, депрессии, нарушению социализации и т.д.
Болевой синдром совместно с другими осложнениями онкозаболеваний (чувством усталости и эмоциональным истощением) может стать причиной экзистенциального стресса больного. Приступы боли приводят к тревожности пациента в связи со страхом рецидива боли. По этой причине важна психотерапевтическая поддержка больных с болевым синдромом. [21]
Диагностика болей при онкологии
Боль — это субъективное ощущение пациента, не поддающееся оценке с помощью инструментальных или лабораторных исследований, которые могут только оценить возможные причины боли, но не интенсивность и переносимость боли пациентом.
Главным инструментом в диагностике боли остаётся беседа с пациентом, которая позволяет детализировать индивидуальный характер болевого синдрома. Для оценки степени болевого синдрома применяется визуально-аналоговая шкала боли.
Кроме шкалы боли существует большое количество шкал по оценке качества жизни и болевого синдрома, такие как Pain Detected, QLS и другие, позволяющие дополнить информацию, полученную по визуально-аналоговой шкале и со слов пациента.
Оценка боли может быть прямой (от пациента), так и непрямой (на основе поведения, психологической оценки). Исследуются также возможности проведения магнитнорезонансной томографии для оценки болевого синдрома. Применяются методы функциональной МРТ, МРТ перфузии, оценки изменения объёма и плотности серого и белого вещества в зонах, участвующих в перцепции боли. С помощью трактографии оценивают количество и зоны связей в белом веществе головного мозга.
Методом электроэнцефалографии проводится оценка функциональной активности головного мозга и формирования патологических связей. В оценке и формировании хронического болевого синдрома участвует большое количество центров головного мозга (такие как островок, поясная извилина, сенсомоторная кора, таламус, серое вещество водопровода мозга и голубое пятно) со сложными связями между собой и с другими участками головного мозга.
Однозначной трактовки информации, полученной с помощью МРТ и ЭЭГ, о взаимоотношении всех этих структур на сегодняшний день не сформировано, и пока это не применяется в рутинной практике. [14]
Лечение болей при онкологии
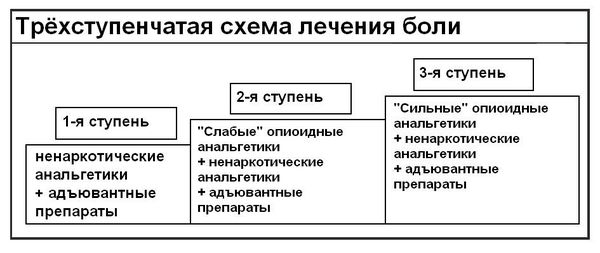
Согласно рекомендациям Всемирной организации здравоохранения и клиническим рекомендациям, [2] медикаментозное лечение боли включает в себя трехступенчатую схему.
Применение ненаркотических анальгетиков (неопиоидов) — первый этап лечения хронической боли слабой и средней интенсивности. Препараты, используемые на этой ступени: аспирин, парацетамол и другие анальгетики-антипиретики. На этой стадии возникают ограничения терапии вследствие побочных действий препаратов и наличия «потолка» обезболивания (дальнейшее наращивание дозы препарата уже не усиливает обезболивающий эффект).
Однако, даже соблюдение рекомендаций не решает всех проблем, связанных с медикаментозной терапией, таких как развитие толерантности (устойчивости) к препаратам и возникновение физической зависимости от них. Появление психической зависимости при использовании адекватно подобранной терапии наркотическими анальгетиками встречается гораздо реже, но всё же возможно. Часть проблем решается комбинацией препаратов и добавлением дополнительной (адъювантной) терапии (такие препараты, как кортикостероиды, антидепрессанты, противосудорожные препараты).
По данным ВОЗ около 20-30% пациентов всё равно не получают достаточного обезболивания даже при адекватно проводимой терапии. [19] В связи с этим разумным представляется необходимость комплексного подхода к пациентам с болевым синдромом, в котором должно быть место и инвазивным методам лечения боли (от малотравматичных (через прокол) — так называемые пункционные вмешательства, до открытых нейрохирургических вмешательств). К терапии таких пациентов должен привлекаться и специалист по лечению боли — это может быть нейрохирург, квалифицирующийся на лечении болевого синдрома, и/или анестезиолог).
В то время, как медикаментозная противоболевая терапия имеет системные рекомендации и может быть проведена в должном объёме, осуществление интервенционного (с помощью хирургических манипуляций) лечения боли пока не получило достаточного практического развития в России.
Интервенционные методы лечения боли
К интервенционным методам терапии относятся: [7] [8] [9] [10] [12] [13] [16]
Химическая нейромодуляция
Суть этого метода лечения — доставка препарата максимально близко к зоне его активности.
При эпидуральном введении обезболивающий препарат (чаще это опиоидные анальгетики) вводится в позвоночный канал в пространство над оболочками спинного мозга с помощью специальных систем. Данный метод не позволяет значительно снизить дозу препарата по сравнению с инъекционным или пероральным приемом, сохраняется системное воздействие препарата на организм вследствие всасывания из эпидурального пространства, отмечается относительно высокий риск воспалительных осложнений.
При субарахноидальном введении препарат вводится непосредственно в спинномозговую жидкость с помощью специальных помп, что позволяет (на примере морфина) снизить дозу препарата до 300 раз по сравнению с системным приемом. [7] Однако существующие практические ограничения использования морфиновых помп не могут обеспечить потребности всех нуждающихся в этом пациентов.
Возможными осложнениями такого вида лечения могут быть: [7] [13]
Часть этих осложнений, возможно, будет решена с помощью новых препаратов, например, такого как исследующийся в последние годы циконотид, не являющийся родственником опиатов и имеющий меньший риск формирования привыкания и блокады дыхательного центра. Однако и этот препарат имеет значительное количество побочных эффектов, которые также ограничивают его применение. [13] [20]
Электрическая нейромодуляция
Данная процедура заключается в электрической стимуляции периферического нерва, проводящих путей болевой чувствительности спинного мозга или стимуляции ряда центров головного мозга (ядра таламуса, серого вещества водопровода головного мозга, двигательной коры). Подобная электростимуляция обладает сложным, комплексным и не до конца изученным механизмом действия, однако для простоты понимания можно сказать, что она уменьшает проведение болевой импульсации в центры болевой чувствительности головного мозга (при стимуляции спинного мозга или периферических нервов) или изменяет восприятие боли при стимуляции центров в головного мозге.
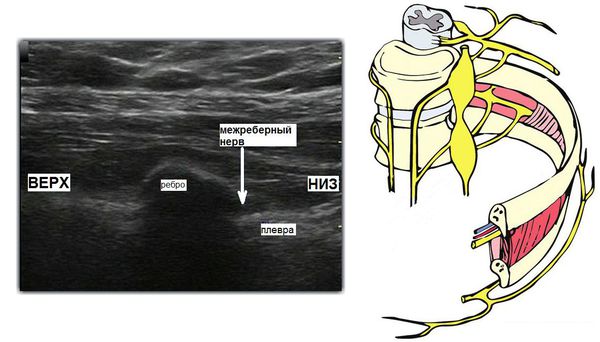
Нейролиз периферических нервов и вегетативных сплетений химическим или радиочастотным методом
Нейролиз периферического нерва проводится:
Нейролиз вегетативных нервных сплетений показан пациентам с ноцицептивной висцеральной болью при онкологии органов брюшной полости и органов малого таза. Методика является максимально щадящей для пациента и проводится пункционно (прокол иглой для доставки химического агента или радиочастотного электрода) под рентгенологическим контролем, реже используется УЗИ или МРТ- навигация.
Операции по пересечению проводящих путей болевой чувствительности
Суть операций заключается в пересечении путей проводящих болевую чувствительность от очага боли к анализирующим центрам головного мозга на уровне спинного мозга или ствола мозга.
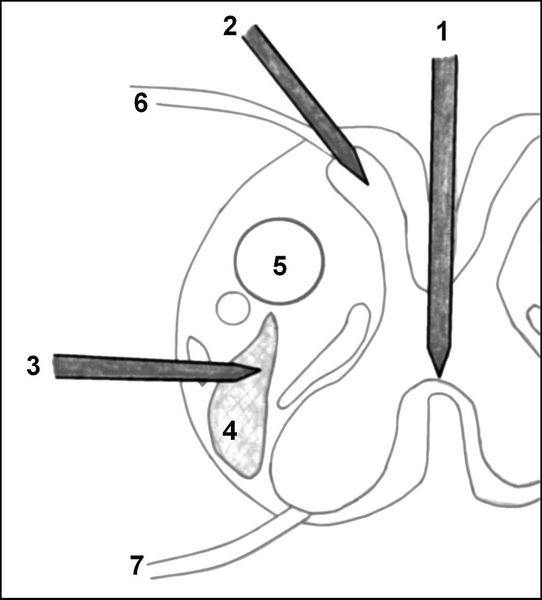
1 — срединная миелотомия; 2 — разрушение зоны вхождения заднего чувствительного нервного корешка в спинной мозг (DREZ-отомия); 3 — хордотомия; 4 — спиноталамический тракт (проводящие пути болевой чувствительности); 5 — кортикоспинальный тракт (проводник двигательных импульсов); 6 — задний (чувствительный) нервный корешок; 7 — передний (двигательный) нервный корешок
Срединная миелотомия заключается в пересечении перекреста спиноталамического тракта и применяется в случае двусторонних болей при срединных (онкология грудной клетки, брюшной полости, нижних конечностей) или при многоочаговых поражениях нижней половины тела.
DREZ-отомия используется для выключения односторонней боли в конечности (при онкологическом поражении, травме нервных корешков, иннервирующих конечность с грубым нарушением функции конечности).
Хордотомия заключается в пересечении спиноталамического тракта. Может выполняться как малоинвазивно — через прокол под контролем компьютерного томографа на верхнешейном уровне, так и в виде открытой операции на грудном уровне. Хордотомия используется для лечения одностороннего ноцицептивного соматического болевого синдрома. Применение двусторонней хордотомии на шейном уровне возможно, но имеет более высокие риски дыхательных нарушений.
Деструктивные операции на центрах болевой чувствительности головного мозга
Наиболее типичной операцией является стереотаксическая двусторонняя цингулотомия, которая может применяться при большинстве болевых синдромов. При этом меняется центральное восприятие боли, а также возникает некоторый антидепрессивный эффект, который облегчает переносимость остаточной боли и улучшает качество жизни.
Решение вопроса о возможности оперативного лечения и виде операций окончательно принимает нейрохирург после оценки состояния пациента, истории заболевания, обследований и в согласовании с основным лечащим врачом такого пациента (врачом-онкологом).
Прогноз. Профилактика
Прогноз у пациентов с онкологической болью определяется преимущественно течением основного заболевания.
Профилактика развития болевых синдромов при онкологической патологии трудна и заключается обычно в следующем:
«Предлагают потерпеть»: как устроена помощь пациентам с онкозаболеваниями и болевым синдромом
Онкологические заболевания могут вызывать боль. Она значительно снижает качество жизни и терпеть ее не нужно. Тем более, что в арсенале врачей есть разные виды обезболивающих препаратов. Но на практике часто оказывается, что доступ к обезболиванию ограничен.
Причины боли
Откуда возникает боль при онкологическом заболевании? Часто причина боли — сама опухоль. Она может поражать кости, мягкие ткани, кожу, внутренние органы, сдавливать магистральные сосуды и нервы, вызывать кишечную непроходимость, нарушать отток желчи и мочи.
Например, при канцероматозе брюшины (опухолевые узлы на брюшине — прим. авт.) поражается тонкий слой клеток, который покрывает все органы брюшной полости. Брюшина очень чувствительный орган, и люди с канцероматозом всегда испытывают боль. Многие онкологические пациенты мало двигаются, что приводит к трофическим язвам и пролежням, которые тоже вызывают боль. Еще боль может быть связана с проводимым лечением — операцией, химио- или лучевой терапией, — поясняет Сергей Савчук.
 |
У каждого своя
Боль, как любое ощущение, субъективна. То есть интенсивность боли может измерить только тот, кто ее чувствует. Для оценки боли есть специальные шкалы. На приеме врач может попросить пациента оценить свою боль по 10-балльной шкале, где 0 — полное отсутствие боли, а 10 — максимально возможная боль, которую человек не может терпеть.
Алексей работает специалистом по паллиативной медицине, большая часть его деятельности связана с подбором обезболивания для пациентов с онкологическими заболеваниями.
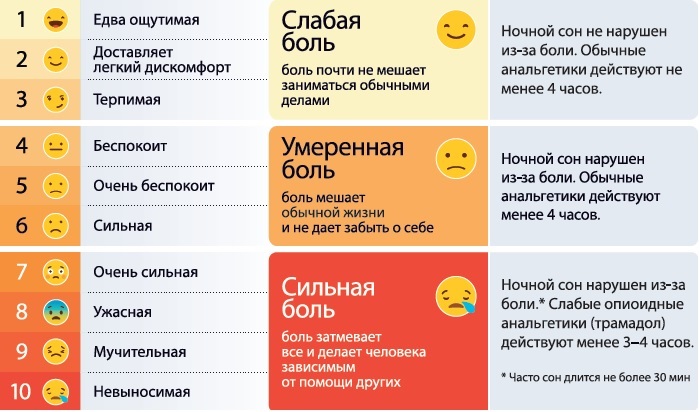 |
Пример шкалы боли. Источник: портал «Про Паллиатив»
Всемирная организация здравоохранения рекомендует при назначении обезболивающих придерживаться следующих принципов:
Орально — предпочтение обезболивающим в форме таблеток.
По часам — препарат нужно принимать через фиксированные промежутки времени, не дожидаясь, когда возникнет боль.
Индивидуально — врач подбирает обезболивание с учетом особенностей организма пациента и сопутствующих заболеваний.
С вниманием к деталям — врач должен предупредить пациента обо всех возможных побочных эффектах и о том, как их можно предотвратить.
На практике эти принципы почти не соблюдаются. И пациентам с онкологическими заболеваниями часто очень сложно получить адекватное обезболивание.
Один на один
У отца Светланы из Красноярска рак желудка. После отказа в лечении из-за перенесенного инсульта и сопутствующих заболеваний его направили в поликлинику по месту жительства — мужчина нуждался в обезболивании.
Участковый терапевт назначила НПВС в уколах, довольно быстро средство перестало помогать. Врач выписала рецепт на Трамадол — ни о каком подборе дозы и речи не было. Не предупредили о возможных побочных эффектах. Начались запоры. Папа очень страдал и слег. Вмешалась пандемия, врача вызвать домой стало практически невозможно, без осмотра по телефону выписывали рецепты и оставляли в регистратуре поликлиники. Мы сказали, что состояние стало хуже, смогла прийти участковый врач, и хотя папа ей сказал, что оценивает боль на 3 (он тогда больше от запора страдал), нам выписали наркотическое обезболивающее тоже без плавного перехода сразу три раза в день, — рассказывает Светлана.
По словам женщины, все проблемы случились из-за невозможности найти общий язык с врачом:
Терапевт придерживалась своей схемы, не слышала нас, вернее, не хотела слышать. Назначение всегда было одно для любого препарата — три раза в день, хотя в аннотации к препарату написано — два раза в день, через 12 часов. Дозы сразу были большие. В 21 веке в городе-миллионнике, краевом центре, мы остались один на один со своими проблемами, как будто живем в глухой деревне со стареньким фельдшером, — сетует Светлана.
«Приходите завтра»
Путь получения рецепта на обезболивающие очень тернист. Часто пациента сначала направляют к онкологу в районную поликлинику. Онколог осматривает человека и выдает консультативное заключение. В нем должно быть указано, что у пациента болевой синдром или что он нуждается в адекватном обезболивании. Дальше врач-онколог отправляет пациента к участковому терапевту за рецептом. Терапевт выписывает рецептурный бланк, и пациент едет в специальную аптеку, где по рецепту получает лекарство.
Зачастую этот путь занимает много времени, потому что на любом из этапов что-то может пойти не так. Во-первых, к онкологу довольно сложно попасть с улицы — нужна запись или направление. Может так получиться, что поликлиника, где есть онколог, не совпадает с адресом регистрации пациента, и ему приходится ехать в поликлинику по месту жительства, чтобы попасть к участковому терапевту. Терапевты очень неохотно идут на то, чтобы выписать рецепт человеку, не относящемуся к его участку, — объясняет Сергей Савчук.
Алексей Ильюхов приводит другие примеры трудностей:
Терапевт может сказать: “Ой, я столько не выпишу”. Или: “Ой, вы знаете, у нас в поликлинике принято, чтобы на рецепте еще руководитель расписался, но его сейчас нет. Приходите завтра”.
Следующая на очереди аптека. Рецепт идет в определенную аптеку — не все работают с наркотическими анальгетиками.
Человек приезжает за лекарством в аптеку и запросто может столкнуться с ситуацией, когда этого препарата в аптеке нет. Или есть, но немного другой, например, в другой дозировке. Тогда ему препарат не выдают. Он разворачивается, едет ко мне назад, и я выписываю ему новый рецепт. И пациент опять едет в аптеку. А она уже закрылась. На практике мы звоним сначала в аптеку, находим нужный препарат, бронируем его и информацию об аптеке даем пациенту, — перечисляет Алексей Ильюхов.
Врач-терапевт, которая лечит папу Светланы, несколько раз делала ошибки, выписывая рецепт. Мама Светланы ехала в аптеку за лекарством, а потом назад в поликлинику — переписывать рецепт.
Часто проблемы возникают у тех пациентов, которые не могут передвигаться и прийти в поликлинику на очный прием.
Терапевт, вызванный на дом, может сказать, что не в его компетенции — определять, нуждается ли онкопациент в обезболивании. Онкологи домой приходят крайне редко — в амбулаторном звене их мало, они физически не успевают ходить по вызовам. Я во всех выписках пишу, что пациент должен быть обеспечен адекватным обезболиванием, даже если пока оно ему не нужно. Это должно сократить путь получения обезболивания в случае необходимости на один шаг, — комментирует Сергей Савчук.
Законный драгдилер
Откуда возникают эти трудности? По словам Анны Повалихиной, одна из причин — нормативная зарегулированность: оборот наркотических лекарственных препаратов регламентируется несколькими федеральными законами, многочисленными постановлениями Правительства РФ и приказами федеральных органов исполнительной власти. Медицинским и фармацевтическим работникам непросто самостоятельно разобраться, как применять на практике этот массив нормативных правовых актов.
Алексей Ильюхов видит эту причину иначе:
 |
В поликлинике Светлане грозили наркоконтролем из-за того, что они «скачут по лекарствам»:
По словам Алексея, мешают работе и мифы в головах коллег-врачей:
Некоторые, например, считают, что наркотики нужны только в самом крайнем случае, потому что зависимость сразу, и вообще от них умирают быстрее, поэтому людей, как правило, недообезболивают, предлагают потерпеть. Еще огромная проблема — мы не умеем небольно обезболивать. Трамадол в ряде учреждений, в том числе в детских стационарах будут колоть в мышцу. Стандартная доза 5 мл — это много и больно. А можно сделать укол в вену или дать таблетку. Если речь идет о ребенке, то он будет до последнего терпеть и не говорить, где болит, чтобы ему не сделали еще больнее.
Незначительные изменения
По словам Анны Повалихиной, в последние годы требования, касающиеся обезболивания наркотическими средствами, упростились. В частности:
— не нужно больше возвращать упаковки (ампулы, флаконы) от использованных в медицинских целях наркотических и психотропных лекарственных препаратов.
— закреплены назначение и выписка наркотических и психотропных лекарственных препаратов не только пациентам с выраженным болевым синдромом, но и с нарушением сна, судорожными состояниями, тревожными расстройствами, фобиями, психомоторным возбуждением.
— увеличено предельно допустимое количество отдельных наркотических и психотропных лекарственных препаратов для одного рецепта.
 |
Но Алексей говорит, что изменения не очень значительные:
Обещают сделать электронные рецепты по примеру больничных листов. Это хорошо, но не уверен, что эта штука сразу заработает с наркотическими анальгетиками — куда девать завод, который делает эти рецепты, и что делать с кладовщиками, которые хранят запас рецептов?
Куда обращаться пациенту, если отказывают в обезболивании или текущее обезболивание не убирает болевой синдром?
Круглосуточная бесплатная горячая линия Росздравнадзора для приема обращений о нарушении порядка назначения и выписки обезболивающих препаратов — 8-800-550-99-03. Телефоны горячих линий Росздравнадзора в регионах.
Горячая линия помощи неизлечимо больным людям Благотворительного фонда помощи хосписам «Вера» — 8-800-700-84-36. Специалисты линии круглосуточно и бесплатно оказывает информационную, юридическую, социальную, психологическую, духовную поддержку нуждающимся в паллиативной помощи и их близким, а также консультативную помощь специалистам, которые занимаются уходом за неизлечимыми больными.
Круглосуточная бесплатная горячая линия Благотворительного фонда AdVita — 8-800-700-89-02. Специалисты линии могут порекомендовать нерецептурные обезболивающие, чтобы снять болевой синдром, дать юридическую информацию в случае, если в выдаче обезболивающего средства вам отказывают.
На какие законодательные инициативы можно опираться, чтобы отстаивать свои права?
Анна Повалихина выделяет основные:
Федеральный закон от 21.11.2011 N 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации», статья 19 (редакция от марта 2019 года): пациентам гарантировано «облегчение боли, связанной с заболеванием, состоянием и (или) медицинским вмешательством, методами и лекарственными препаратами, в том числе наркотическими лекарственными препаратами и психотропными лекарственными препаратами».
Для пациентов, нуждающихся в паллиативной помощи, назначение обезболивающих лекарственных препаратов, в том числе наркотических, закреплено пунктом 24 Положения об организации оказания паллиативной помощи, утвержденного Приказами Министерства здравоохранения РФ и Министерства труда и социальной защиты РФ от 31 мая 2019 г. N 345н/372н.
Что делать медикам, если они хотят разобраться в тонкостях назначения наркотических препаратов?
На портале «Про Паллиатив» Благотворительного фонда помощи хосписам «Вера» размещены материалы, которые помогут медикам освоить все аспекты назначения наркотических препаратов и избежать ошибок при выписке рецептов, а также практическое руководство для медицинских работников по оформлению рецептурных бланков на лекарственные препараты при лечении болевого синдрома.
Очень хороший месяц
С новой схемой обезболивания наш дорогой больной прожил очень хороший месяц: встал с постели, гулял, даже на даче побывать успел. К сожалению, сейчас ситуация ухудшилась. Но мы понимаем, что болезнь прогрессирует и ухудшения неизбежны, — заключает Светлана.