Боли при пролежнях что делать
Профилактика пролежней у лежачих больных
Пожилые люди могут оказаться прикованными к постели в силу травм, хронических заболеваний, старческой астении. Практически полная неподвижность приводит к тому, что мягкие ткани спины и конечностей находятся под постоянным давлением от веса тела. В результате нарушается местное кровообращение и происходит некроз кожи. На теле образуются пролежни, которые являются входными воротами для инфекции и с трудом поддаются лечению. Их наличие значительно осложняет уход за лежачими больными и представляет серьезную опасность для ослабленного организма. Для профилактики пролежней очень важен грамотный профессиональный уход за пациентом.
Причины возникновения
К образованию пролежней приводит комплекс факторов, включающий:
Особенно высока вероятность возникновения ран на коже у больных с травмами позвоночника. Они наиболее ограничены в движениях и нуждаются в постоянной профилактике пролежней. Длительное внешнее давление на кожу (более 2 ч.) превышает внутреннее. Кровь в капиллярах застаивается, питание клеток нарушается. В таких условиях риск образования пролежней доходит до 95 %.
При уходе за лежачими больными важно устранить все внешние факторы, которые могут спровоцировать раздражение кожи: трение, излишнюю влажность или сухость, складки или крошки в постели. Больного необходимо правильно перемещать, тело и белье — содержать в чистоте. Оптимальные условия для этого созданы в специализированных пансионатах.
Стадии пролежней
Некроз мягких тканей развивается постепенно. Чем раньше будут приняты лечебно-профилактические меры, тем легче и быстрее восстановится целостность кожных покровов. Всего выделяют 4 стадии:
I — целостность кожи не нарушена, однако на ней появляются стойкие покраснения, которые не проходят после прекращения давления. На данном этапе их еще можно удалить, нормализовав кровообращение с помощью массажа или регулярной смены позы;
II — покраснения не проходят. На коже появляются небольшие наросты, эрозии, пузыри и др. нарушения. Происходит отслойка эпидермиса;
III — язвы явно выражены, гноятся и глубоко поражают клетки кожи, вплоть до мышц;
IV — происходит омертвение мягких тканей и нервных окончаний. Некроз доходит до сухожилий и костей.

На III и IV стадиях медикаментозное лечение и уход малоэффективны. Чаще всего требуется хирургическое вмешательство.
Зоны риска
Наибольшему риску образования пролежней подвержены участки с низким содержанием подкожной клетчатки и жировой ткани. К ним относятся:
На эти зоны внешнее давление действует сильнее всего, поэтому для перераспределения нагрузки на сосуды лежачего больного необходимо регулярно переворачивать.
Профилактика пролежней
Чтобы не допустить образования ран на коже, больному нужно обеспечить постоянный правильный уход. Многие пациенты не жалуются на дискомфорт, стараясь как можно меньше беспокоить близких или сиделок и в результате усугубляют свое состояние. Задача ухаживающего — постоянно контролировать бытовые условия и здоровье больного. Для профилактики пролежней требуется обеспечить лежачему человеку:
В процессе ухода за кожей нужно постоянно проверять наличие покраснений или опрелостей. Для мытья лучше использовать влажные салфетки или мягкую губку. Не рекомендуется растирать тело полотенцем. Излишнюю влагу лучше убирать промакивающими движениями.
Для кожи очень вреден контакт с мочой или калом, поэтому необходимо обеспечить больного подгузниками для взрослых и непромокаемыми пеленками. Кроме того, для комфортного самочувствия пациенту нужно регулярно принимать воздушные ванны.
На нательном и постельном белье не должно быть швов, затяжек и складок. Менять его необходимо по мере загрязнения.
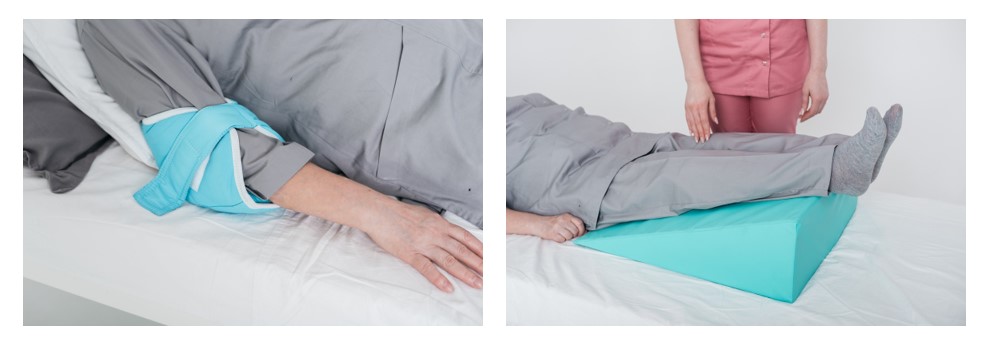
Днем больного требуется переворачивать каждые 2 часа. Если он может делать это самостоятельно, лучше установить ему автоматическое напоминание, чтобы не допускать слишком больших перерывов между сменой поз. В качестве опоры можно использовать специальные ортопедические подушки и валики.
Для нормализации кровообращения рекомендуется выполнять лечебный массаж. Делать его должен специалист с медицинским образованием.
Методы лечения пролежней
Если профилактика своевременно не проводилась или не дала желаемого эффекта, врач подбирает для лежачего больного комплексную терапию для заживления язв. I и II стадии пролежней лечатся в домашних условиях с помощью:
В качестве обеззараживающего средства активно используются препараты на основе серебра. Терапевтические мероприятия сочетаются с профилактикой возникновения новых язв. Глубокие поражения кожи лечатся в стационарных условиях преимущественно хирургическими методами.
Пролежни — очень серьезная проблема для лежачего пациента. Они быстро образуются и долго заживают, вызывая болезненные ощущения. Родственники в большинстве случаев не имеют физической возможности и достаточных знаний, чтобы организовать адекватный уход. В таких ситуациях лучшим выходом будет приглашение сиделки с медицинским образованием или размещение пациента в частном пансионате для лежачих больных.
Если вы столкнулись с такой проблемой, ознакомьтесь с условиями проживания у нас. В сети пансионатов «Доверие» для лежачих больных оборудованы специальные комнаты с трансформируемыми кроватями. Меню домашней кухни составляется с учетом потребностей малоподвижных людей.
Наши сиделки полностью берут на себя физический уход и поддерживают пациентов психологически. Мы заботимся о том, чтобы постояльцы не испытывали неловкости и чувствовали себя как можно более комфортно. Для нетранспортабельных больных возможен патронаж на дому. Чтобы получить более подробную информацию о наших услугах, оставьте заявку на сайте.
Профилактика и лечение пролежней
Профилактика и лечение пролежней – неотъемлемая часть домашнего или больничного ухода за лежачими больными. Для человека прикованного к постели, пролежни становятся не просто источником дискомфортных ощущений, а потенциальной угрозой образования первичного очага сепсиса. Чтобы предотвратить осложнения, родственникам пациента нужно вооружиться специальными знаниями по уходу и профилактике пролежней, либо нанять специалиста, например, сиделку из патронажной службы.
Что такое пролежни и почему они появляются
Пролежнями у лежачих больных называют те участки тела, где кожа и мягкие ткани пострадали от некроза, то есть омертвели. При длительной иммобилизации, определенные зоны тела долго находятся в статичном состоянии и под постоянным давлением веса пациента. Из-за этого они лишаются нормального кровоснабжения. В области ишемии (локального дефицита кровотока) ткани не получают достаточного количества питательных веществ, плохо обеспечиваются кислородом и не очищаются от диоксида углерода. А при нарушенной трофике, сохранение целостности структуры кожи и подкожной жировой клетчатки становится невозможным. Без грамотного лечения пролежней, участки мертвой ткани на теле живого человека постепенно увеличиваются по площади и глубине, превращаясь в открытые раны, опасные для жизни.
Как развивается некроз
Процесс образования пролежней – это поэтапное ухудшение состояния тех участков тела, которые постоянно придавлены к кровати. В медицине степень тяжести пролежней оценивается по четырем стадиям:
Успешное лечение пролежней у лежачих больных в домашних условиях во много зависит от тяжести патологического процесса. В большинстве случаев, самостоятельно справиться с проблемой родственникам удается только на 1 и 2 стадии развития болезни.
Где образуются пролежни
Места образования пролежней зависят от того, какими частями тела человек упирается в поверхность кровати. Для лежачих пациентов характерны пролежни на спине, в зоне копчика и крестца, на локтях и пятках. Если больной по медицинским показаниям вынужден все время лежать на боку, некрозу тканей подвергаются плечевой сустав, бедро, лодыжка, боковая часть коленного сустава. При постоянном пребывании в инвалидном кресле-коляске появляются пролежни на ягодицах, в области лопаток и плюсневых костей.
Как проводить профилактику
Ранняя профилактика пролежней помогает значительно затормозить развитие некротического процесса. Родственникам больного желательно позаботиться о специальной двух- или трехсекционной кровати, противопролежневом матрасе и подушках или резиновых валиках, подкладываемых в потенциально опасные зоны.
Чтобы не было пролежней, пациент не должен оставаться в одном и том же положении тела дольше 2-2,5 часов.
Необходимо ежедневно проводить гигиену гениталий и своевременно менять памперсы, поскольку пролежни и опрелости, в первую очередь, образуются в зоне крестца из-за затекания мочи.
Ежедневный уход за кожей для профилактики пролежней включает:
Постельное и нательное белье пациента должно быть хлопчатобумажным и содержаться в образцовой чистоте. Важно поддерживать комфортную температуру в помещении, т. к. при переохлаждении или перегревании нарушается циркуляция крови.
Необходимо контролировать рацион больного. Врачи рекомендуют сделать упор на продукты, богатые белком, витаминами, кальцием и железом, а количество простых углеводов максимально минимизировать.
Чем лечить
Как в домашних условиях лечить пролежни, которые уже появились? На начальной стадии используют антисептические и подсушивающие средства от пролежней такие, как: раствор перманганата калия, бриллианта зеленого, фукорцина. По назначению врача лечение дополняют ангиопротекторами для поддержания кровообращения и тонуса сосудов. При развитии инфекционного процесса применяют:
Во время обработки поврежденных участков кожи важно соблюдать осторожность и правила применения медикаментов, поскольку некорректный уход за пролежнями только ускорит их развитие.
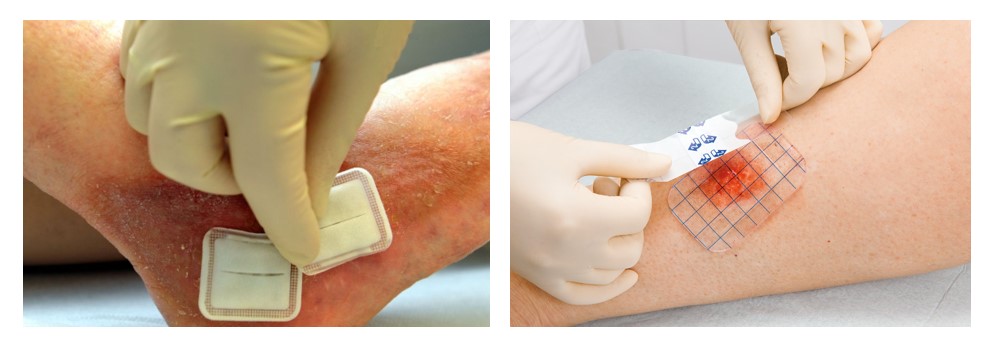
Эффективным способом лечения считаются очищающие, адсорбирующие и заживляющие повязки от пролежней. Рекомендуется лечить пролежни с помощью аптечных повязок, которые пропитаны лекарствами, поддерживающими оптимальную среду в пораженной области. Если приобрести такие повязки невозможно, подойдут стерильные салфетки и лейкопластырь на бумажной основе. Перед тем, как наложить повязку, рану необходимо очистить от гнойных масс и частичек мертвой кожи, а также обработать антисептиком.
Уход за больным с пролежнями требует терпения, знания основ обработки и перевязки ран, навыков проведения гигиены и смены постельного белья. Кроме того, лежачие пациенты нуждаются в постоянном присмотре и общении. У родственников, часто, не хватает ни сил, ни времени, чтобы окружить человека всесторонней заботой. В такой ситуации оптимальным решением будет наем сиделки для тяжелого больного.
Доверить здоровье близких людей можно специалистам патронажной службы «Надежная опора». Мы предлагаем услуги сиделок, владеющих навыками доврачебной помощи, ведения домашнего хозяйства и психологической поддержки.
Что нужно знать о пролежнях
Пролежнем называют повреждение (ишемия, некроз) мягких тканей в результате длительного действия постоянного давления, а также различных системных заболеваний. Пролежням чаще всего подвержены: области крестца, лопаток, пяток, ребер; колени, пальцы ног; область бедренной кости, а также стопы, области седалищных костей, локтевых суставов.
Практика показывает, что возможна локализация пролежней на пальцах рук, голове, ушах и даже слизистой рта. Существуют различные виды и стадии пролежней, степень которых могут определить только квалифицированные специалисты. Поэтому важно помнить, что ни в коем случае нельзя заниматься самолечением, слушать советы близких и знакомых людей по лечению пролежней народными и другими средствами. Ведь любое постороннее вмешательство может привести к ухудшению состояния пациента.
Также стоит отметить, что существенным образом влияют пол и возраст пациента. Правильное лечение способствует улучшению, а в некоторых случаях полному излечению пациента. Различают несколько стадий пролежней.
Пациенты с пролежнями в первой стадии не нуждаются в хирургическом вмешательстве. На коже в этот период Вы можете заметить повреждение, предшествующее образованию язвы; поражённая область тёплая на ощупь, болезненна. Вторая стадия называется «переходной». Характеризуется небольшими по площади поверхностными кожными повреждениями. Третья стадия характеризуется некротическим поражением кожи на всю глубину. Часто пролежень на данной стадии приобретает темные оттенки и отечность. На четвертой стадии обширно поражается кожа, подкожная клетчатка, а также наблюдается некроз мышц, обнажаются кости, сухожилия, суставные капсулы.
Ранними признаками поверхностных пролежней является блестящая, покрасневшая кожа на участках тела, испытывающих давление. Позднее на покрасневших участках Вы можете увидеть маленькие волдыри, которые через некоторое время могут превратиться в язвы. Будьте внимательны к любым изменениям поверхности кожи!
Но, к сожалению, все эти признаки касаются только наружных пролежней. Нельзя забывать о возможности возникновения внутренних процессов. Состояние их может определить только специалист. С Вашей стороны, реальной помощью станет Ваше беспокойство о состоянии здоровья пациента. Вы можете настойчиво требовать повторных осмотров больного (как в дооперационный, так и в послеоперационный периоды), а также приглашать различных специалистов для определения диагноза.
Во время ухода за пациентом, который долго вынужден находиться в одном положении (например, в инвалидной коляске), важно не допустить начало образования пролежней! Безусловно, очень многое зависит от тщательного ухода за пациентом и точного диагноза.
Определение точного диагноза необходимо оставить медицинскому персоналу, а вот контролировать процесс выздоровления пациента и совершать профилактические процедуры может любой заинтересованный в этом человек. Назовем его – господин К. Прежде всего, господину К. необходимо усвоить, что пролежни обычно возникают в местах, подвергающихся постоянному давлению или трению. Наилучшей профилактикой образования пролежней является частое изменение положения больного, прикованного к постели или инвалидной коляске.
При этом кожу пациента нужно часто осматривать, чтобы не упустить начало процесса появления пролежней. Например, лежачего больного можно, если нет противопоказаний, повернуть на бок на некоторое время (в этом случае очень удобны кровати с боковыми ограждениями или можно использовать универсальные боковые ограждения). При этом нужно осмотреть кожу, можно (если разрешено врачом) слегка ее массировать, где она подвергается излишнему давлению. Это увеличит приток крови к тканям (улучшится питание тканей). Рекомендуется также устраивать так называемые «воздушные купания», обеспечивающие доступ свежего воздуха к телу. Но необходимо позаботиться, чтобы пациент при этом не простудился!
Одним из самых простых способов переворачивания пациента является следующий способ:
Шаг первый : руки больного скрещиваются на груди, левая нога пациента в области стоп кладется на правую ногу.
Шаг второй: Вы кладете свою правую руку на бедро пациента (левая сторона), а левую руку на левое плечо пациента.
Шаг третий : Вы стоите в устойчивой позе. Если кровать низкая, можно немного присесть. Теперь можно переворачивать больного одним движением. Таким образом, Вы повернете его на правый бок. По такому принципу переворачиваете пациента на левый бок.
Поворачивать больного необходимо не реже двух раз в день. Это позволит предотвратить образования пролежней, а также будет способствовать проведению простейших гигиенических процедур. Для простейших правил ежедневного ухода необходимо заблаговременно подготовить все необходимые средства гигиены: салфетки, крем или лосон для мытья, рукавичку для мытья, специальные одноразовые простыни, подгузники, трусики и т.д.
Важной профилактической мерой, которую господин К. может осуществлять, является поддержание чистоты кожи и постельных принадлежностей. Для этого участки тела, подверженные давлению, два — три раза в день обмывают холодной водой, протирают тампонами с раствором, рекомендованным врачом, и затем вытирают досуха, стараясь не повредить кожу больного человека. Постельное и нательное белье меняют не реже чем раз в 48 часов; оно не должно быть влажным. При этом стоит тщательно следить за тем, чтобы на постельном и нательном белье не было складок, швов, пуговиц, крошек и т.д., на которых лежит (сидит) пациент. Особое внимание нужно обратить на тех пациентов, у которых кожа легко травмируется (причина этого — мацерация кожи в результате недержания мочи и/или кала). Поэтому рекомендуется совершать профилактические действия чаще 2 раз в сутки.
Уход за пациентом, режим двигательной активности, режим питания, все профилактические мероприятия и т.д. необходимо обязательно предварительно согласовать с лечащим врачом, а также сообщать ему или ухаживающему персоналу обо всех изменениях в физическом и психическом состоянии больного человека.
Пролежни легче предупредить, чем лечить. Необходимое лечение при возникновении пролежней назначает врач!
Средний срок госпитализации при лечении пролежней составляет 46-50 дней. При верном лечении и хорошем медицинском обслуживании состояние пациента улучшается практически на 80 %, часто они полностью излечиваются.
Стоит отметить, что и сами пациенты могут способствовать улучшению своего состояния. А именно: немедленно сообщать медицинскому персоналу о любых физиологических изменениях или ощущениях, следовать советам квалифицированных специалистов, не заниматься самолечением. Правильное лечение способствует улучшению, а в некоторых случаях полному излечению пациента.
Хотелось бы оградить от такого неприятного явления и здоровых людей. Ведь никто не знает, что ждет его в будущем. Необходимо стараться поддерживать свой вес в норме (при случайной травме снизится вероятность возникновения пролежня), стараться правильно питаться. Это оградит Вас от появления пролежней и многих других заболеваний.
Лечение хронических ран и пролежней
Пролежни – это постоянно функционирующие ворота для раневой инфекции. У каждого четвертого пациента с пролежнями развивается поражение подлежащих костных тканей и значительно возрастает риск летального исхода. Основные осложнения пролежней – это боль, психические изменения и раневая инфекция.
Современная международная классификации содержит четыре стадии пролежней в зависимости от глубины поражения – начиная с первой стадии сосудистых изменений, когда кожного дефекта еще нет, и заканчивая четвертой стадией. Последняя касается всех подлежащих тканей и приводит к максимальному ущербу для здоровья вследствие высокого риска развития местной и общей инфекции в организме. Когда врачи и медсестры сталкиваются с пролежнями на четвертой стадии, они оказываются безоружными по отношению к таким ранам.
Общие факторы задержки заживления ран: нарушение питания, очаги инфекции, различные заболевания, в том числе и психические (например, депрессия, приводящая к социальной изоляции). Эти факторы могут привести к элементарным нарушениям и каскаду отрицательных изменений обмена веществ, то есть, к разрушению или катаболизму тканей. На их фоне даже незначительное давление в течение короткого времени может привести к появлению пролежневой раны.
Далеко не все, что используется нами в рамках традиционного лечения, безусловно полезно при лечении хронических ран и пролежней. Во-первых, общее лечение может существенно затруднять заживление. Кортикостероиды, седативные средства, цитостатики, иммуносупрессоры, которые хорошо знают врачи, широко используются при лечении многих тяжелых заболеваний. Поэтому необходимо принимать во внимание, что на фоне такого лечения в течение нескольких месяцев заживляемость ран может значительно снизиться, что увеличит вероятность формирования длительно незаживающей или, иными словами, хронической раны. Так, для пациентов с пролежнями традиционные методы лечения и длительный прием препаратов из выше перечисленных групп будет снижать эффективность заживления.
Местные цитотоксические средства, то есть средства, способные повреждать мембраны клеток здоровых тканей, например, антисептики группы окислителей, такие как марганцовка, перекись водорода, способны нанести непоправимый вред живым тканям и значительно задержать заживление.
Если у пациента в ране показались уже здоровые ткани, то в перекиси водорода нет никакого практического смысла. Она выжигает новообразованную сосудистую (грануляционную) ткань и задерживает раневой процесс. Поэтому лучше всего применять раствор Рингера или антисептики из числа современных, обладающие низкой цитотоксичностью.
Марля может принести больше вреда, чем пользы
При лечении пролежней, как правило, осуществляется комплексное лечение, но здесь я хотел бы сделать акцент именно на местном лечении, которое в зависимости от используемых средств может быть хирургическим или консервативным. Хирургический способ лечения – это одномоментное или этапное иссечение ткани с последующей санацией и пластическим закрытием. Консервативный способ – это уход за раной или, другими словами, лечение под повязкой.
Первый этап лечения любой раны как при хирургическом, так и консервативном подходе – очищение от нежизнеспособных тканей, а второй этап – стимуляция образования грануляционной ткани и эпителизации раны. Все это достаточно длительный и серьезный процесс, который следует проводить с учетом современных знаний.
Повязка как средство лечения ран прошла очень длительный путь совершенствования от полотняных бинтов древнего Египта до современных многослойных повязок, которые работают на принципе влажного заживления. Давно было отмечено, что повязка может либо дополнить эффект хирургического воздействия, либо уменьшить его в зависимости от своих свойств. В настоящее время марлю нельзя признать надежным средством лечения пролежней по целому ряду свойств. Даже в комбинации с современными препаратами на мазевой основе, марля может принести больше вреда, чем пользы, так как приводит к повреждению тканей при каждой перевязке в результате врастания грануляций в ее сетчатую структуру. У пациентов с исходно медленным заживлением марля плохо поддерживает рост и восстановление, а также травмирует новообразованную ткань. Это объясняет необходимость использования более современных и эффективных средств местного лечения хронических ран.
Принцип влажного заживления ран
Термин «влажное заживление ран» (на англ. moist wound healing) стал известен в начала 1960-х годов после публикации в печати ряда научных статей по эффективному использованию влагосохраняющих адгезивных пленочных покрытий для лечения ран. Принцип влажного заживления позволяет на современном этапе эффективно реализовывать лечение хронических ран, в том числе пролежней. Некоторые повязки работают по этому принципу, и их достаточно много.
Кроме того, увеличились требования к повязкам. Уже недостаточно положить впитывающий материал на хроническую рану, чтобы надеяться на ее заживление. Повязка должна обеспечивать эффективность по многим направлениям: создавать влажную среду, защищать рану от внешнего инфицирования и, что особенно важно при лечении пролежней, удаляться максимально безболезненно.
У пациентов, вынужденных многократно получать перевязки, из-за постоянной боли ухудшается психическое состояние. Боли при перевязках быть не должно.
Смена материала на продолжительно впитывающий и гипоаллергенный, работающий на принципе влажной терапии раны, позволяет серьезным образом изменить сценарий местного лечения и ухода с больным. Кроме того, современным принципом лечения хронических ран и пролежней является полный отказ от обязательного использования цитотоксичных антисептиков, например, перекиси водорода при осуществлении ухода и местного лечения. В регионах и в крупных городах центральной России имеются различные условия материального обеспечения лечебно-профилактических учреждений, поэтому ожидать полного отказа от устаревших технологий местного лечения ран не представляется возможным, однако к этому следует стремиться. Для начала следует приобрести современные знания и определить какие из современных средств могут быть использованы.
Существует большое количество современных повязок. В том числе интерактивные повязки, способные эффективно контролировать раневую среду, увлажнять раневое ложе, сохранять каркас клеток и межтканевой каркас – экстрацеллюлярный матрикс. Современные повязки способны уменьшать протеазную активность тканей раны, то есть ее ферментативное саморазрушение, и, кроме того, стимулировать выработку сигнальных молекул белковой природы – факторов роста тканей. Таким образом, современные повязки способны глубоко воздействовать на раневой процесс как на клеточном, так и на молекулярном уровне.
Система последовательного воздействия на рану получила название TIME (от англ. time – время), так как экономит время и, дополнительно, материальные средства. Эта система тоже была основана на опыте применения повязок для лечения во влажной среде. Использование некоторых традиционных методов лечения пролежней превращает само лечение в некую фикцию, и не может претендовать на успех даже при грамотной разгрузке зон образования пролежней. Поэтому позвольте призвать вас к тому, чтобы обращать внимание на инновации в местном лечении, которые позволяют с минимальными осложнениями быстро и эффективно стимулировать заживление хронических ран.
Некоторые исследователи считают, что даже при идеальном профилактическом уходе до 5% пролежней не могут быть излечены из-за воздействия неизменяемого мощного внутреннего фактора. Например, возраста или полной денервации вследствие повреждения спинного мозга. Однако в остальных 95% случаев адекватный профилактический уход, современные знания и правильно подобранное местное лечение позволяют добиться необходимого клинического успеха.
Современные гидроактивные повязки воздействуют на раневую ткань на молекулярном уровне, предотвращая развитие хронического воспаления в ране, связанного с высокой протеазной активностью тканей и низкой активностью факторов роста, что характерно для хронических ран. Вместе с тем, они позволяют предотвратить дальнейшую хронизацию раневого процесса и добиться перехода раны из хронической формы в острую, при этом эффективно и быстро очищая рану от некрозов. При лечении пролежней мы всегда наблюдаем исходное «застревание» пролежневой раны на этапе воспаления и дальнейший переход ее в хроническую стадию заживления.
Из хронического типа заживления – в острый
Современные повязки могут изменять тип заживления раны с хронического на острый, поглощая избыточные протеазы и стимулируя выработку факторов роста. Последние синтезируются макрофагами и другими клетками тканей, участвующими в заживлении, поддерживают процесс правильного формирования грануляционной ткани из прилежащих к ране капилляров. На следующем этапе заживления достаточная концентрация факторов роста ‒ абсолютно необходимое условие для полноценного деления и миграции кожных клеток по поверхности раны. Таким образом, происходит эпителизация раневой поверхности и закрытие раны. Использование повязок, длительно создающих и поддерживающих сбалансированную влажную раневую среду, способствует ускорению образования грануляционной ткани. Применять повязки необходимо в течение всего периода эпителизации.
В наши дни по меньшей мере две технологические платформы изготовления повязок позволяют рассчитывать на полноценное заживление хронических ран – это суперабсорбирующие полимеры (САПы) и повязки на основе гидроактивного геля. Сейчас появились гидроактивные повязки, представляющие собой гидрофильные губки, защищенные гидроактивным гелевым слоем. Это мощное средство для воздействия на пролежни не только у взрослых, но и у детей. Повязки, содержащие САПы и гидрофильные (активно впитывающие) губки с гидроактивным гелевым слоем позволяют в 8 из 10 случаев реализовать полноценное поэтапное лечение хронической раны вплоть до полного ее закрытия.
Например, если традиционные средства лечения раны не помогли, и рана находится в состоянии стагнации, то современные повязки – лучший выбор для продолжения лечения такой раны. М ы исходим из того, что каждая рана, которую мы лечим, должна быть в итоге закрыта.
За счет инновационного метода производства и наукоемкости современных защищенных гидроактивных губчатых повязок достигается максимальная простота и высокая эффективность при уходе за пациентами с пролежнями. При этом перевязка гранулирующей раны выполняется с частотой один раз в 3-5 суток, а на этапе эпителизации – один раз в 5-7 дней.
Очищение хронических ран – в 2,5 раза быстрее
Многие современные повязки имеют многослойное строение. Их рабочая поверхность – всегда белая, без маркировки. Также существуют разновидности повязки с полной рабочей поверхностью для лечения глубоких ран. Для уменьшения боли при перевязке на ее рабочей поверхности могут размещаться дополнительные структуры, уменьшающие прилипание повязки к раневому ложу, например, силиконовые рельефные полоски. Внутри повязки может содержаться антисептик, инактивирующий всю флору, захваченную в течение всего периода функционирования.
Как показывают современные исследования, более, чем в 80% случаев современные повязки на основе САПа эффективны при очищении хронических ран даже у необследованных пациентов. Применяются повязки на основе САПа, если в ране некроз и инфицированные ткани. С помощью этих повязок происходит медленное непрерывное отмывание раневой поверхности от нежизнеспособных тканей. При этом удаляются биологические факторы, препятствующие заживлению. Количество матриксных металлопротеиназ снижается на 87%. В рану непрерывно выделяется стерильный раствор Рингера, стимулирующий образование грануляционной ткани. При этом сохраняется экстрацеллюлярный матрикс – соединительнотканный клеточный каркас тканей, необходимый для поддержания клеточной миграции и образования новых тканей. Процесс эрозивного разрушения ткани прекращается, хронический процесс переходит в острый, хроническая рана начинает заживать более активно.
Применять современные гидроактивные повязки очень легко: необходимо предварительно подготовить рану, положить на нее повязку рабочей стороной и закрепить. Все это при необходимости может сочетаться с активной хирургической тактикой – крупные некрозы могут быть удалены острым путем, далее лечение может быть продолжено консервативным способом.
Научные данные позволяют утверждать, что современные повязки на основе САПа очищают хроническую рану в 2,5 раза быстрее по сравнению с увлажняющим гелем, а количество грануляционной ткани, которая формируется в течение первых четырех недель лечения превышает в 4 раза количество грануляционной ткани в контрольной группе, где, например, используется увлажняющий гель.
Инновационные перевязочные материалы позволяют существенно изменить сценарий раневого заживления с хронического на более активный и острый, если имеется достаточный для получения клинического результата временной ресурс. И как правило, в уходе за больным в течение нескольких недель мы можем существенно изменить прогноз течения раневого процесса к лучшему. Если раневой дефект обширный, мы с помощью современных повязок можем подготовить его к дальнейшему хирургическому лечению.
Используя современные гидроактивные повязки, мы получаем значительные преимущества. Если рана сухая, то она увлажняется, если раневое ложе содержит жидкое отделяемое, то его избыток может поглощаться одной и той же гидрофильной губчатой повязкой, защищенной гидроактивным гелевым контактным слоем. Баланс жидкости отлажен настолько, что такие повязки могут применяться не только на этапе грануляции, но и до момента полной эпителизации раневого дефекта.
Мы не должны забывать о том, что существуют и другие инновационные технологии при лечении пролежней. В том числе, технология воздействия отрицательным давлением, когда для ран большого размера используется индивидуально формируемая из специальных расходных материалов вакуум-ассистированная повязка. Если ваше учреждение профессионально занимается проблемами лечения пролежней, то сконцентрировав подобные технологии, у вас появится мощный инструмент повышения эффективности в достижении результатов лечения и профилактики инфекционно-гнойных осложнений.