Болезнь шейермана мау что это такое у подростков
Болезнь Шейермана-Мау
Болезнь Шейермана-Мау
Под определением «болезнь Шейермана-Мау» скрывается не что иное, как дегенеративно-дистрофический процесс. Заболевание также называют остеохондропатией Шейермана-Мау. Характерная особенность данного вида остеохондропатии – быстрое искривление позвоночника по кифотическому типу.
Причины развития заболевания
Причины болезни Шейермана-Мау изучаются по настоящее время. Ученые установили, что в большинстве случаев патология является генетической и наследуется по доминантному типу. Помимо наследственной теории, существует мнение, что на развитие заболевания влияют:
тяжелые физические нагрузки;
нарушение гормонального равновесия;
хондропатический кифоз – сопровождается воспалением мышечных волокон в точках присоединения к позвонкам;
болезнь Кюммеля – является осложнением перенесенных травм, проявляется воспалением поврежденных позвонков;
хондропатия – в ходе патпроцесса происходит разрушение тел позвонков. Они становятся шире, укорачиваются по высоте, наблюдается выпячивание остистых отростков.
Среди предрасполагающих факторов выделяют состояния, при которых происходит некротизация и разрушение костной ткани позвонков:
бактериальные и вирусные инфекции;
аномалии формирования опорно-двигательной системы;/p>
снижение минерализации костной ткани, вызванное нарушением минерально-витаминного обмена.
Сочетание нескольких факторов приводит к быстрому развитию патологических изменений, необратимых состояний позвоночника.
Как болезнь Шейермана-Мау возникает у детей
Возникновение остеохондропатии Шейермана-Мау у детей связано с периодом активного роста. Недостаток витаминов, фосфора и кальция приводит к снижению минерализации и плотности костной ткани. У детей эти механизмы приводят к раннему остеопорозу.
На патогенез дегенеративно-дистрофических изменений оказывает влияние неправильное или недостаточное развитие мышечных волокон спины. Недостаточный мускульный каркас провоцирует изменение осанки. В этот период позвоночник и позвонки ребенка наиболее подвержены травматическим повреждениям.
Почему болезнь Шейермана-Мау развивается у взрослых
У взрослых пациентов болезнь Шейермана-Мау выступает последствием:
межпозвоночных грыжевых выпячиваний;
Как правило, первые признаки патологии возникают в 30-40 лет. Хроническая миелопатия проявляется нарушениями функциональности спинного мозга, вследствие чего появляется изменение мышечного тонуса, нарушается работа внутренних органов.
Как результат, обнаруживаются деформации тел позвонков в соответствующем отделе позвоночника, спондилодисплазия. Стеноз межпозвонковых отверстий связан с образованием остеофитов, отложению солей кальция вдоль передней продольной связки. В значительной мере страдает корешковая сосудистая система. Множественные перегибы и окклюзии кровеносных сосудов приводят к нарушению трофических процессов в позвонках.
Признаки болезни
Диагноз у детей устанавливается в возрасте 12-17 лет. До этого периода болезнь Шейермана-Мау протекает бессимптомно. Поводом для обращения к врачу является видимое изменение осанки.
Специфические симптомы болезни Шейермана-Мау зависят от отдела, в котором произошло поражение позвонков и степени вовлечения в патологический процесс спинного мозга. В детском возрасте объективно определяются:
периферические парезы или параличи;
понижение рефлексов со стороны поврежденных участков;
центральный паралич или парез с повышением тонуса мышечных волокон;
нарушение чувствительности на уровне поврежденных позвонков;
расстройство функциональности органов малого таза.
Со временем появляются признаки горба, изменяется форма грудной клетки.
У возрастных пациентов патология проявляется специфическими симптомами
ноющие, тянущие боли постоянного характера в грудной или поясничной зоне позвоночника, склонные к усилению в вечернее и ночное время;
чувство усталости, вялость;
затруднения при выполнении каких-либо движений;
болезненные ощущения в области сердца;
расстройство дыхательной функции;
асимметричность мышц спины;
Стадии развития болезни спины Шейермана-Мау
Дегенеративно-дистрофический процесс прогрессирует постепенно. Заболевание развивается в соответствии с определенными стадиями, каждой из которых соответствуют собственные клинические проявления:
Ортопедическая (латентная) стадия – соответствует возрасту 8-14 лет. Специфические симптомы отсутствуют. Ребенок может предъявлять жалобы на болезненность в разных отделах спины после занятий спортом, тяжелой нагрузки. Редко определяется искривление грудного отдела позвоночника кзади или сглаженный лордоз (искривление кпереди) в поясничном отделе. Иногда заметно ограничение движений в поврежденном отделе позвоночника;
Ранние неврологические проявления – соответствуют возрасту 15-20 лет. Отличается болями в грудном или поясничном отделах позвоночника, которые имеют внезапный или хронический характер. Неприятные, болезненные ощущения появляются в абдоминальных мышцах, что является последствием сдавливания корешков спинномозговых нервов;
Поздние неврологические осложнения – регистрируются после 20 лет. Проявляются в виде боли в груди или пояснице постоянного характера. Иррадиации боли проходит по ходу соответствующих спинномозговых нервов и сопровождается нарушением чувстительности. У возрастных больных появляются атеросклеротические поражения аорты и ее ответвлений.
Последствия болезни
Деформация позвоночника влечет за собой смещение внутренних органов. Если заболевание затрагивает грудной отдел позвоночника, соответственно, происходит сдавливание кровеносных сосудов, нарушается функция легких, изменяется анатомия и работа сердца. На фоне болезни Шейермана-Мау часто возникает ишемическая болезнь сердца.
При поражении поясничного отдела позвоночного столба развиваются тяжелые нарушения функций тазовых органов. Наиболее тяжелые осложнения фиксируются со стороны кишечника и мочеполовых органов.
Диагностика болезни позвоночника Шейермана-Мау
К диагностике болезни Шейермана-Мау подходят комплексно, так как она часто сочетается с другими заболеваниями позвоночника – сколиозом, грыжами Шморля, спондилолизом. В программу обследования входят:
общий и биохимический анализ крови.
При подозрении на инфекционное происхождение заболевания берут анализ крови на стерильность, выполняют посев ликвора.
Характерные признаки деформации Шейермана-Мау на рентгеновских снимках:
Выраженный гиперкифоз, превышающий 40°.
Клиновидное изменение передней поверхности тела позвонка на уровне 5°.
В некоторых случаях требуется консультация генетика, онколога, вертебролога.
Лечение болезни Шейермана-Мау в Набережных Челнах
Специалисты Центра восстановительной медицины в Набережных Челнах осуществляют успешное лечение болезни Шейермана-Мау консервативными методами. После обследования и установления градуса изменения кифотической дуги составляется индивидуальная терапевтическая программа, в которую входит:
ношение специального ортопедического корсета эффективно у детей, особенно с наступлением периода полового созревания;
При наличии показаний применяют обезболивающие, противовоспалительные, ноотропные препараты.
При появлении первых признаков изменения осанки, болезненности неясного происхождения в области грудной клетки или в пояснице следует обратиться к специалисту. Только врач может верно диагностировать патологию и назначит адекватное лечение. В случае болезни Шейермана-Мау самолечение приводит к усугублению патологии позвоночника. Клинически тяжелое состояние больного требует хирургического лечения с установлением металлических конструкций, резекцией участков позвонков.
Травматологи, ортопеды, реабилитологи и физиотерапевты Центра восстановительной медицины оказывают максимум усилий для восстановления качества жизни пациентов. Стоимость услуг специалистов клиники предоставлена в прайсе
Почему эффективен массаж при болезни Шейермана-Мау
В ходе комплексного лечения болезни Шейермана-Мау массаж необходим для восстановления кровообращения в мышцах спины, стимуляции мышечного питания, улучшения эластичности волокон. Больные нуждаются в курсах массажа не реже двух раз в год. Обычно массажная программа состоят из 8-10 сеансов.
Массажисты, работающие с пациентами с дегенеративно-дистрофическими проблемами позвоночного столба, применяют специальные навыки мануального воздействия. Подробности о лечебном массаже в ЛФК при болезни Шейермана-Мау.
Врачи ЛФК при работе с больными с деформацией позвоночника Шейермана-Мау составляют комплексы специальных упражнений, направленные на
растяжку позвоночного столба;
укрепление мышечного корсета;
ослабление контрактур нижних конечностей.
Любые деформации позвоночника требуют индивидуального подхода. В отношении пациентов с патологией Шейермана-Мау недопустимо выполнение ряда общепринятых терапевтических тренировок. Врачи ЛФК Центра восстановительной медицины опираются на данные диагностического обследования и применяют исключительно разрешенные виды физических упражнений, без превышения силовых нагрузок.
Если вы заметили изменение состояния собственного позвоночника или осанки ребенка, не игнорируйте первые тревожные сигналы. Своевременная консультация, диагностика и лечение у профессионалов поможет остановить патологический процесс и избежать хирургического лечения с последующей длительной реабилитацией. Звоните по телефонам +7 (8552) 78-09-35, +7 (953) 482-66-62 и получите ответы на интересующие вопросы, необходимую информацию о работе клиники.
Болезнь Шейермана-Мау ( Юношеский кифоз )
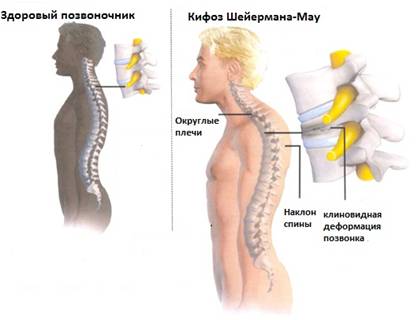
Болезнь Шейермана-Мау – это заболевание, при котором наблюдается прогрессирующее кифотическое искривление позвоночного столба. Возникает в пубертатном возрасте, одинаково часто встречается у мальчиков и девочек. На ранних стадиях симптоматика стертая. В последующем появляются боли и видимая деформация позвоночника – сутулая круглая спина, в тяжелых случаях возможен горб. В отдельных случаях развиваются неврологические осложнения. Для подтверждения диагноза выполняют рентгенографию, КТ и МРТ. Лечение обычно консервативное, при тяжелых деформациях проводятся хирургические вмешательства.
МКБ-10
Общие сведения
Болезнь Шейермана-Мау (юношеский кифоз) – прогрессирующее усиление грудного кифоза. У 30% больных сочетается со сколиозом. Первые проявления возникают у подростков, на этапе наиболее активного роста ребенка. Достаточно распространенная патология, выявляется у 1% детей старше 8-12 лет, одинаково часто поражает девочек и мальчиков. В тяжелых случаях искривление позвоночника может становиться причиной развития неврологических осложнений, затруднять работу легких и сердца.
Причины
Точные причины болезни Шейермана-Мау неизвестны. Большинство специалистов считают, что существует генетическая предрасположенность к развитию этого заболевания. Наряду с этим, в качестве пусковых моментов рассматриваются травмы в период интенсивного роста, остеопороз позвонков, избыточное развитие костной ткани в заднем отделе позвонков, некроз замыкательных пластинок позвонков и нарушение развития мышц спины. Предрасполагающим фактором являются неравномерные сдвиги гормонального баланса и обмена веществ в пубертатном периоде.
Патанатомия
Человеческий позвоночник имеет четыре естественных изгиба: поясничный и шейный отделы изогнуты вперед (лордозы), крестцовый и грудной – назад (кифозы). Эти изгибы появились в результате приспособления к вертикальному положению тела. Они превращают позвоночник в своеобразную пружину и позволяют ему без вреда переносить разнообразные динамические и статические нагрузки. Углы изгибов в норме составляют 20-40 градусов. Позвоночник состоит из множества отдельных костей (позвонков), между которыми расположены эластичные межпозвонковые диски. Позвонки состоят из тела, дужки и отростков. Массивное тело берет на себя нагрузку, дужка участвует в образовании позвоночного канала, а отростки соединяют позвонки между собой.
В норме тела позвонков имеют почти прямоугольную форму, их задние и передние отделы примерно равны по высоте. При болезни Шейермана-Мау несколько грудных позвонков уменьшаются по высоте в передних отделах, приобретают клиновидную форму. Угол грудного изгиба увеличивается до 45-75 градусов. Спина становится круглой. Нагрузка на позвоночник перераспределяется. Ткань межпозвонкового диска «продавливает» замыкательную пластинку и выпячивается в тело ниже- или вышележащего позвонка, образуются грыжи Шморля. Связки, удерживающие позвонки, компенсаторно утолщаются, что еще больше затрудняет восстановление и дальнейший нормальный рост позвонков. Форма грудной клетки меняется, что может приводить к сдавливанию внутренних органов.
Классификация
В травматологии и ортопедии различают следующие стадии болезни Шейермана-Мау:
С учетом уровня поражения различают:
Симптомы
Первые проявления болезни Шейермана-Мау появляются в период полового созревания. Как правило, пациент в этот период жалоб не предъявляет. Патология обнаруживается случайно, когда родители замечают, что ребенок начал сутулиться и у него ухудшилась осанка. Примерно в это время больной начинает отмечать неприятные ощущения в спине, возникающие после продолжительного пребывания в положении сидя. Иногда возникают неинтенсивные боли между лопатками. Подвижность позвоночника постепенно ограничивается.
Со временем деформация позвоночника становится все более заметной. Возникает выраженная сутулость, в тяжелых случаях образуется горб. Интенсивность болевого синдрома возрастает, ребенок отмечает постоянную тяжесть и быструю утомляемость спины при нагрузках. Боли усиливаются под вечер и при поднятии тяжестей. При значительном искривлении позвоночника возможно нарушение функций легких и сердца. В отдельных случаях возникает подострое или острое сдавление спинного мозга, сопровождающееся парестезиями, нарушениями чувствительности и движений конечностей.
Диагностика
Врач опрашивает пациента с подозрением на болезнь Шейермана-Мау, выясняя жалобы, историю развития патологии и семейный анамнез (были ли случаи заболевания в семье). Ведущим методом инструментальной диагностики является рентгенография позвоночника. На рентгенограммах определяется характерная картина: увеличение угла грудного кифоза более 45 градусов, клиновидная деформация трех и более грудных позвонков и грыжи Шморля. Для выявления неврологических нарушений назначают консультацию невролога. При наличии таких нарушений пациента направляют на МРТ позвоночника и КТ позвоночника для более точной оценки состояния костных и мягкотканных структур. Также может быть назначена электромиография. Межпозвонковая грыжа является показанием к консультации нейрохирурга. При подозрении на нарушения функции органов грудной клетки необходима консультация пульмонолога и кардиолога.
Лечение болезни Шейермана-Мау
Лечением занимаются врачи-ортопеды и вертебрологи. Терапия длительная, комплексная, включает в себя ЛФК, массаж и физиотерапевтические мероприятия. При этом решающее значение в восстановлении нормальной осанки имеет специальная лечебная гимнастика. В течение первых 2-3 месяцев упражнения нужно делать ежедневно, в последующем – через день. Выполнение комплекса упражнений занимает от 40 мин. до 1,5 часов. Необходимо помнить, что при нерегулярных занятиях лечебный эффект резко снижается.
ЛФК для устранения кифоза и восстановления осанки включает в себя 5 блоков: укрепление мышц грудного отдела позвоночника, укрепление мышц ягодиц, расслабление мышц поясницы и шеи (при кифозе эти мышцы постоянно находятся в состоянии повышенного тонуса), растяжение грудных мышц, дыхательные упражнения. Занятия обычной физкультурой также полезны, однако физическая активность должна быть целенаправленной, продуманной с учетом противопоказаний и возможных последствий.
Так, при болезни Шейермана-Мау противопоказаны занятия с отягощениями более 3 кг для женщин и более 5 кг для мужчин. Не рекомендуется накачивать грудные мышцы, поскольку они начинают «стягивать» плечи вперед. Нельзя заниматься «прыжковыми» видами спорта (баскетбол, волейбол, прыжки в длину и т. д.), поскольку интенсивная одномоментная нагрузка на позвоночник может спровоцировать образование грыж Шморля. Плавание полезно при правильной технике (когда задействуются мышцы не только груди, но и спины), поэтому лучше взять несколько уроков у инструктора.
Хороший результат обеспечивает профессиональный массаж. Он улучшает кровообращение в мышцах спины, активизирует обмен веществ в мышечной ткани и делает мышцы более пластичными. Пациентам с кифозом ежегодно рекомендуется проходить не менее 2 курсов массажа продолжительностью в 8-10 сеансов. Схожий лечебный эффект наблюдается и у лечебных грязей. Курсы грязелечения также проводят 2 раза в год, один курс состоит из 15-20 процедур.
Кроме того, пациентам с болезнью Шейермана-Мау рекомендуют подобрать правильную мебель для работы, сна и отдыха. Иногда необходимо носить корсет. Медикаментозное лечение обычно не требуется. Прием препаратов для укрепления скелета (кальцитонин) показан в крайних случаях – при выраженной деформации позвонков и крупных грыжах Шморля. Нужно учитывать, что подобные препараты имеют достаточно большой список противопоказаний (в том числе по возрасту), могут провоцировать кальцификацию связок и образование камней в почках, поэтому их следует принимать только по назначению врача.
Показаниями к хирургическим вмешательствам при болезни Шейермана-Мау являются угол кифоза более 75 градусов, стойкие боли, нарушение работы органов дыхания и кровообращения. В ходе операции в позвонки имплантируются металлические конструкции (винты, крючки), позволяющие выравнивать позвоночник при помощи специальных стержней.
Болезнь Шейермана Мау — диагностика и лечение в Санкт-Петербурге
Статья опубликована: 17.09.2014
Болезнь Шейермана-Мау – это заболевание позвоночника, при котором развиваются дегенеративно-дистрофические изменения в позвоночнике, сопровождающиеся его деформацией. Болезнь характеризуется сутулостью и периодическими болевыми ощущениями в спине. Патология также имеет другие названия: дорсальный юношеский кифоз или ювенильная кифотическая дорсопатия. Заболевание проявляется в возрасте 8-16 лет с одинаковой частотой у подростков обоих полов. По статистике на 1000 населения приходится 5-7 случаев. Своевременное обращение к врачу и комплексная терапия поможет избежать появления кифоза (круглой спины). Как лечить болезнь Шейермана-Мау, знают специалисты нашей Клиники Позвоночника доктора Разумовского, которая находится в СПБ.
Причины и патогенез дорсального юношеского кифоза
Ювенильная кифотическая дорсопатия развивается в силу наследственных факторов, нарушения развития позвоночника в эмбриональном периоде, изменения тонуса мышц спины. Заболевание чаще поражает грудной отдел. Патологические изменения связаны с разрушением тела и замыкательных пластин позвонков, которые принимают клиновидную форму. Вследствие этого формируется грудной кифоз, другими словами округление спины.
Клинические признаки болезни развиваются постепенно. Сначала ребенок начинает сутулиться. Затем появляется болевой синдром в межлопаточной области. Дискомфорт усиливается в положении стоя и сидя, нарастает к вечеру. Боль затихает во время ходьбы и в положении лежа. На ранней стадии болезни Шейермана-Мау пациенты редко обращаются за медицинской помощью в связи с непостоянными и слабыми болями. Обычно родители приводят ребенка на прием к врачу уже при формировании грудного кифоза.
Кроме боли и сутулости больные отмечают быструю утомляемость, беспричинную слабость, апатию. Могут беспокоить нарушения со стороны сердечно-сосудистой и дыхательной системы. Аритмии, нестабильность артериального давления, затруднение вдоха, одышка развиваются при ущемлении спинномозговых нервов разрушенными позвонками. Грудной кифоз компенсируется увеличением шейного и поясничного лордоза, что приводит к кругло-вогнутой спине.
Как происходит лечение болезни Шейермана-Мау
Перед назначением терапии проводят диагностику, которая подтверждает характерное клиновидное разрушение позвонков в грудном отделе позвоночника. Основной метод обследования – рентгенография. Для выявления поражения мягких тканей спины (сосудов, нервов, мышц) рекомендуют МРТ (магнитно-резонансную томографию).
В случае неэффективности консервативной терапии, осложнений со стороны сердца и дыхания, тяжелого искривления позвоночника проводят хирургическое вмешательство по укреплению поврежденных позвонков металлическими пластинами. После операции рекомендуют ношение поддерживающих корсетов. В период реабилитации проводят консервативное лечение.
Специфическая профилактика заболевания не разработана. Для предупреждения прогрессирования грудного кифоза необходимо своевременно обращаться к врачу. Больным показаны регулярные занятия лечебной физкультурой для поддержки позвоночника. Укрепление мышечного каркаса спины замедляет разрушение позвонков.
Болезнь Шейермана-Мау
Болезнь Шейермана-Мау еще имеет название дорзальный юношеский кифоз. Она характеризуется искривлением позвоночника в грудном отделе, которое формируется в период активного роста скелета, обычно в возрасте 15-17 лет.
Причины
В морфологическом отношении болезнь проявляется тем, что происходит клиновидная деформация грудных позвонков, что в общем приводит к увеличению изгиба соответствующего отдела хребта кзади (грудной кифоз). Достоверный механизма развития деформации на сегодняшний день остается неизвестным. Выделяется несколько провоцирующих факторов, воздействие которых значительно повышает развитие патологического процесса:
Знание возможных факторов, провоцирующих развитие болезни Шейермана-Мау в определенных случаях дает возможность провести эффективные профилактические мероприятия.
Симптомы
Иногда на начальных стадиях патологического процесса еще до появления выраженной деформации позвонков может появляться боль между лопатками, которая обычно является следствием изменения функционального состояния мышц спины. На фоне боли также беспокоит субъективное ощущение повышенной утомляемости и дискомфорта во время длительного нахождения человека в положении сидя (это часто отмечают дети, которые уже через несколько уроков в школе ощущают утомление).
Наиболее распространенным объективным проявлением болезни Шейермана-Мау является нарушение осанки и развитие сутулости у ребенка или подростка. Обычно эти симптомы замечают родители и обращаются к врачу.
Патологический процесс прогрессирует в течение достаточно продолжительного периода времени. Без проведения лечения деформация позвонков грудного отдела хребта усиливается. Ухудшается объем движений, становится трудно наклоняться вперед и разгибаться назад (развитие ригидности). Это приводит к появлению изгиба кзади («горб»), а также нарушению формы грудной клетки, что отображается на функциональном состоянии органов. Часто может нарушаться дыхание и сердцебиение, что вызвано сдавливанием легких, смещением сердца.
В зависимости от выраженности деформации грудных позвонков, а также интенсивности субъективных и объективных клинических проявлений выделяется 3 стадии течения болезни Шейермана-Мау:
Деление болезни Шейермана-Мау на клинические стадии дает возможность врачу подобрать наиболее оптимальные терапевтические мероприятия для каждой из них.
Диагностика
Достоверное выявление факта развития болезни Шейермана-Мау, а также определение выраженности изменений в грудных позвонках проводит только медицинский специалист при помощи нескольких диагностических мероприятий:
На основании результатов проведенных диагностических исследований врач устанавливает стадию болезни Шейермана-Мау, что дает возможность определить соответствующую лечебную тактику.
Лечение
Лечение болезни Шейермана-Мау является комплексным. Терапевтические мероприятия включают:
Выбор направления лечения врач ортопед проводит после диагностических мероприятий. Также он на каждом этапе контролирует эффективность лечения.
Лечение ударно-волновой терапией
Современным эффективным и безопасным методом лечения является ударно-волновая терапия. Принцип методики заключается в воздействии ультразвуком, с высокой энергией (ударная волна), что вызывает микротравматизацию тканей с последующей активизацией процессов регенерации (восстановление). При правильном выборе точек воздействия ударной волной удается постепенно восстанавливать форму позвонков за счет разрушения одних участков и стимуляции роста других. Метод лечения позволяет достичь хороших терапевтических результатов без оперативного вмешательства.
Раннее начало лечения болезни Шейермана-Мау с использованием современных методик, включая ударно-волновую терапию, дает благоприятный прогноз в отношении нормального формирования позвоночника, а также предотвращает развитие различных функциональных осложнений со стороны органов грудной клетки.
Эксперт статьи:
Татаринов Олег Петрович
Врач высшей категории, врач невролог, физиотерапевт, специалист УВТ, ведущий специалист сети «Здоровье Плюс»
Медицинский опыт более 40 лет