Болезнь пейрони что такое лечение
Что такое болезнь Пейрони? Причины возникновения, диагностику и методы лечения разберем в статье доктора Рыжкова Алексея Игоревича, андролога со стажем в 14 лет.
Определение болезни. Причины заболевания
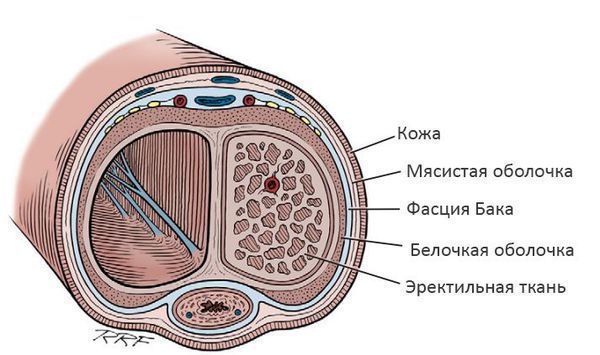
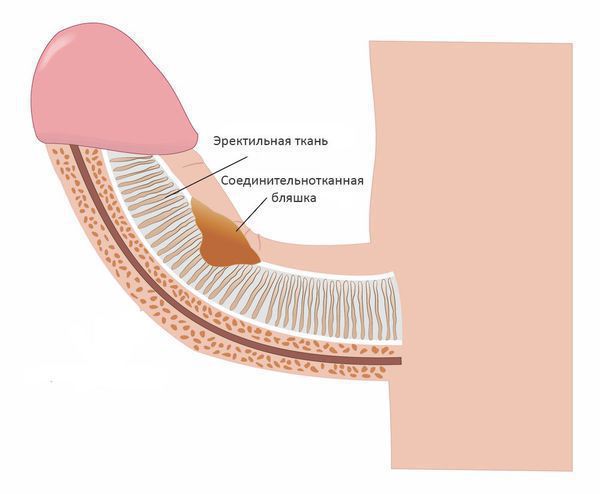
Болезнь Пейрони — заболевание, при котором в белочной оболочке полового члена происходит образование рубцовых соединительнотканных пластинок (бляшек), вызывающих боль и приводящих к искривлению пениса во время эрекции. [1]
Белочная оболочка — плотная, но эластичная структура, которая окружает эректильную ткань члена. Во время сексуального возбуждения эректильная ткань наполняется кровью и увеличивается в объёме, а белочная оболочка растягивается. Когда растяжение достигает предела, формируется ригидная (твёрдая) эрекция. В результате того, что в структуре белочной оболочки образуются соединительнотканные бляшки, её растяжимость снижается, эрекция приобретает болезненный характер, и происходит искривление полового члена.
Заболевание встречается всего у 0,4-9% мужчин. [2] В группе риска — мужчины с нарушением эрекции и сахарным диабетом, [3] средний возраст — 55-60 лет.
Причины болезни Пейрони
Причины заболевания окончательно не установлены. Считается, что соединительнотканные бляшки образуются из-за повторяющихся микротравм белочной оболочки полового члена во время полового акта. [3] Но когда ведётся активная половая жизнь, подобные микротравмы в той или иной степени возникают у всех мужчин, поэтому одного этого фактора недостаточно для развития заболевания. Вероятно, основой для его развития является нарушение кровоснабжения белочной оболочки члена.
Факторы риска. С какими болезнями может быть связана
Заболеванию чаще подвержены мужчины, страдающие:
Другим предрасполагающим фактором может быть избыточная склонность к образованию соединительной ткани, в связи с этим болезнь Пейрони чаще наблюдается у мужчин с контрактурой Дюпюитрена (невозможностью полностью разгибать пальцы рук) и склонностью к образованию грубых (келоидных) рубцов. [4]
Симптомы болезни Пейрони
Боль при эрекции — наиболее ранний симптом заболевания, наблюдается у 35-45% пациентов. [5]
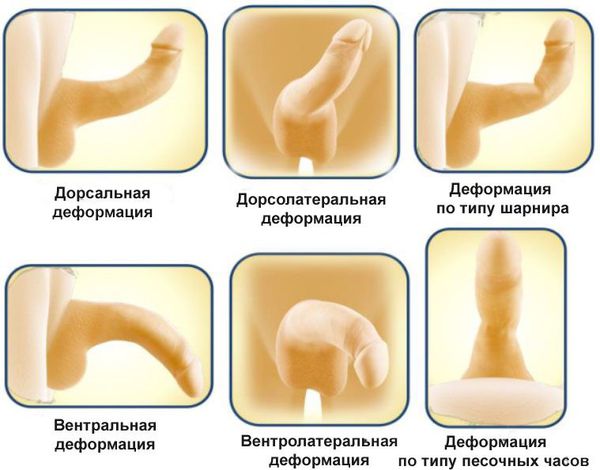
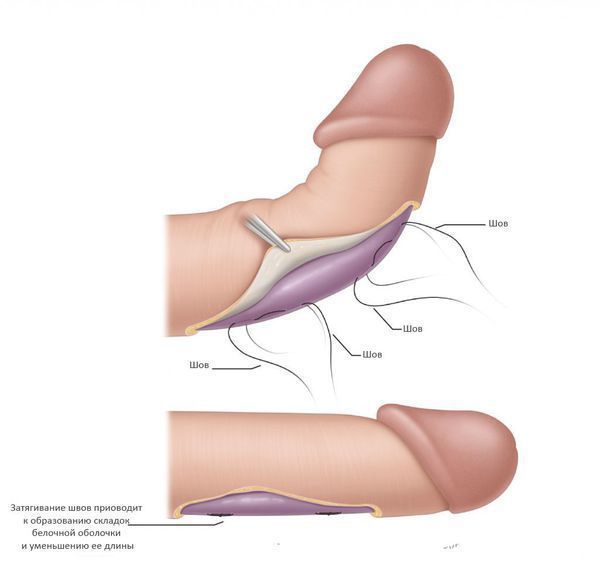
Характерно, что боль возникает только во время эрекции, в состоянии покоя она отсутствует. Данный симптом сохраняется в течение 6-18 месяцев, после чего заболевание переходит в следующую фазу: боль уходит, и формируется искривление полового члена. Оно возникает из-за того, что белочная оболочка на стороне бляшки укорачивается. Соответственно, направление искривления напрямую зависит от того, где располагается бляшка. Наиболее часто она располагается по передней поверхности пениса, в результате он искривляется кверху. Если бляшка локализуется на задней поверхности, эрегированный член изгибается книзу. При этой форме даже из-за небольшого искривления затруднительно провести половой акт. Локализация бляшки на боковой поверхности приводит к изгибу полового члена в противоположную сторону. Крайне редко встречается форма, когда пенис деформируется по типу песочных часов: бляшка циркулярно охватывает белочную оболочку члена, он не искривляется, но возникает его циркулярное стягивание во время эрекции.
Как правило, пациенты сами замечают наличие плотного образования в структуре полового члена. Бляшка может иметь различную форму, но чаще в виде овала, вытянутого по длине полового члена. Как мы уже сказали, преимущественная локализация — передняя поверхность пениса. Иногда наблюдается несколько бляшек различной локализации.
Патогенез болезни Пейрони
Болезнь Пейрони связана с неправильным ранозаживлением. Из-за микротравм белочной оболочки, неминуемо возникающих во время полового акта, в её толще возникают микрогематомы. У здоровых мужчин гематомы быстро рассасываются, и дефект белочной оболочки заживляется. У пациентов с болезнью Пейрони процесс заживления раны нарушен, быстрого рассасывания гематомы не происходит, и в ней развивается воспаление асептического характера, оно не связано с деятельностью микроорганизмов. Воспаление распространяется на близлежащие участки белочной оболочки и завершается избыточным рубцеванием поражённого участка с образованием плотной соединительнотканной бляшки.
В норме структура белочной оболочки из упорядоченных эластических волокон предусматривает способность к значительному растяжению при эрекции. Из-за появления в ее структуре неэластичных участков, представленных бляшками, закономерно происходит неравномерное растяжение белочной оболочки и искривление полового члена.
Классификация и стадии развития болезни Пейрони
Классификация в зависимости от типа деформации:
Наиболее часто встречаются дорсальные деформации. Вентральные деформации в большей степени, чем латеральные и дорсальные, затрудняют проведение полового акта.
Стадии заболевания
Осложнения болезни Пейрони
Осложнения болезни Пейрони:
Если половой член искривлен более чем на 30 градусов, ввести его во влагалище затруднительно, а при более значительных деформациях становится невозможным.
Эректильная дисфункция наблюдается более чем у 50% пациентов с болезнью Пейрони. [7] При этом она не всегда является следствием заболевания, а иногда возникает до него и становится одним из провоцирующих факторов. [8] Изменение структуры белочной оболочки в зоне бляшки может нарушать функционирование механизмов, участвующих в формировании эрекции. В норме при наполнении эректильной ткани кровью происходит сдавление вен, расположенных между белочной оболочкой полового члена и кавернозной тканью. Это позволяет блокировать отток крови от эректильной ткани, повысить давление внутри белочной оболочки и сформировать твёрдую эрекцию. В области бляшки этот механизм может нарушаться из-за отсутствия эластичности у рубцовой ткани, сброс крови по венам из эректильной ткани будет сохранён, а эрекция не достигнет ригидного состояния.
Исследования показали, что 48% мужчин с болезнью Пейрони имеют лёгкую или умеренную депрессию. [9] Депрессия усугубляет эректильную дисфункцию, вносит разлад в отношения с сексуальным партнером.
Диагностика болезни Пейрони
К какому врачу обратиться
При искривлении полового челена следует обратиться к урологу.
Для диагностики, как правило, достаточно осмотра и пальпации (прощупывания), чтобы врач мог определить размеры и расположение бляшек на неэрегированном половом члене. Важно измерить длину полового члена, т. к. в результате прогрессирования заболевания он может укорачиваться. Зная исходные показатели длины при обращении к врачу, можно оценить степень укорочения и эффективность проводимого лечения.
Оценку искривления полового члена необходимо проводить в состоянии эрекции. Для этого врач просит пациента сделать в домашних условиях фотографии эрегированного полого члена и представить их для оценки.
Важным моментом является оценка эректильной функции. Для этого используют специальные опросники — МИЭФ 5 (международный индекс эректильной функции, состоящий из 5 вопросов). Использование опросников позволяет количественно оценить нарушения эрекции и отслеживать их изменения на фоне наблюдения или лечения заболевания. [10]
Основным дополнительным исследованием является ультразвуковое сканирование полового члена. Исследование позволяет описать размеры, расположение бляшек и их распространение на эректильную ткань.
При наличии нарушений эрекции производят исследование кровотока в половом члене на фоне эрекции (фармакодопплерография). Для стимуляции эрекции применяют таблетированные препараты или инъекцию в половой член.
Лечение болезни Пейрони
Лечение зависит от фазы заболевания.
Консервативное лечение болезни Пейрони
В воспалительную фазу показана только медикаментозная терапия, которая направлена на уменьшение воспаления в бляшке. Оперативное лечение в данную фазу противопоказано. [6]
Наиболее часто используют пероральные препараты (токоферола ацетат, тамоксифен, колхицин, L-карнитин, пентоксифиллин). Эти препараты действуют на различные звенья воспалительной реакции, позволяя снизить её интенсивность и уменьшить размеры бляшки.
Другим вариантом лечения болезни Пейрони является введение лекарственных препаратов непосредственно в бляшку. Данный подход позволяет создать в бляшке большую, чем при приёме внутрь, концентрацию препарата. С этой целью используют веропамил, преднизолон, интерферон, гиалуроновую кислоту.
Сохраняет свою актуальность для лечения болезни Пейрони и применение физиотерапевтических процедур в виде ионофореза с веропамилом/дексаметозоном.
При переходе заболевания в стабильную фазу основной проблемой становится искривление полового члена. С целью его коррекции используют консервативные мероприятия, например, вытяжение полового члена с помощью экстендера (специальный прибор, фиксирующийся к половому члену и обеспечивающий его вытягивание) или введение лекарственных препаратов в бляшку. Но эффективность данных процедур недостаточна, и основным методом коррекции искривления полового члена является хирургический.
Оперативное лечение болезни Пейрони
Хирургическая коррекция искривления полового члена включает следующие подходы:
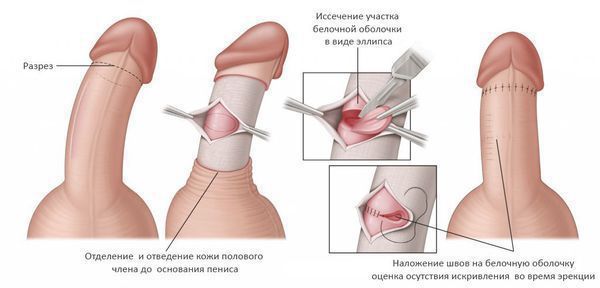
Укорачивающие методики, как следует из их названия, используют подход, заключающийся в укорочении белочной оболочки полового члена на противоположной по отношению к бляшке стороне. Это позволяет выровнять длину белочной оболочки, убрать искривление, но приводит к общему укорочению полового члена на 1-1,5 см. [11] Применение данных методик оправдано у пациентов с небольшим или умеренным искривлением и достаточной длиной полового члена.
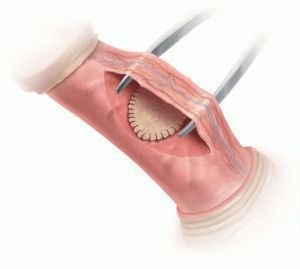
Основной методикой является операция Несбита — иссечение участка белочной оболочки на стороне, противоположной искривлению. Недостатком данного подхода является сложность и травматичноть — вскрытие белочной оболочки может приводить к повреждению эректильной ткани и негативно отразиться на эректильной функции. Но частота этого осложнения достаточно низкая (менее 5%), несколько чаще наблюдаются повторные искривления после операции и снижение чувствительности полового члена (около 10%). [12]
Чаще используют гофрирующие методики — белочную оболочку не иссекают, а гофрируют. Выполнение такой операции технически проще, а результаты сопоставимы с операцией Несбита. Недостатком данных методик является образование легко определяемых пациентом утолщений белочной оболочки в зоне гофрирования, которые могут приводить к определенному дискомфорту в половой жизни. Впрочем, данный побочный эффект, как правило, нивелируется с течением времени.
Удлиняющие методики используют при значительном искривлении полового члена (более 45 градусов) и/или значительном укорочении, когда применение укорачивающих подходов приведёт к слишком значимому уменьшению длины полового члена.
В данном случае операция выполняется на стороне расположения бляшки. Бляшка особым образом рассекается или иссекается, и в образовавшийся дефект устанавливается трансплантат, что позволяет увеличить длину белочной оболочки на стороне бляшки до длины противоположной стороны. В качестве трансплантата наиболее часто используют собственные ткани — стенка вены, слизистая щеки. Возможно использование искусственных материалов — коллагеновых матриц, но их применение приводит к худшим результатам, чем использование собственных тканей. При данных операциях отмечается высокая частота развития эректильной дисфункции (около 25%) и риск повторного искривления полового члена (около 20%). [13]
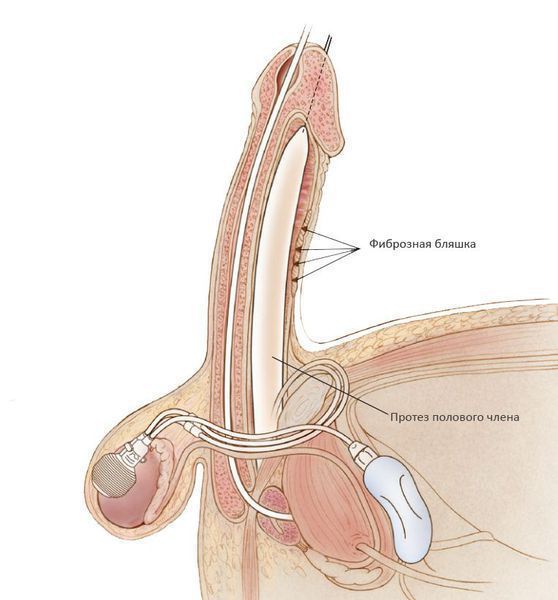
Фаллопротезирование показано при сочетании болезни Пейрони с умеренной или тяжёлой эректильной дисфункцией. Чаще всего используют трехкомпонентные фаллопротезы. Такой протез содержит 2 баллона, которые располагают в каждом из кавернозных тел, резервуар, который располагают в пространстве перед мочевым пузырем, и насос, расположенный в мошонке. Для достижения эрекции жидкость с помощью насоса перекачивается из резервуара в баллоны в кавернозных телах, после полового акта жидкость из баллонов перекачивается обратно в резервуар. Такой подход обеспечивает максимальную естественность эрекции. Во время установки силиконовых баллонов в кавернозные тела выполняют процедуру моделирования полового члена (изгиб в противоположную искривлению сторону на фоне надутых баллонов), которая в большинстве случаев позволяет добиться выпрямления полового члена. При значительных деформациях и неэффективности моделирования возможно сочетание фаллопротезирования с удлиняющими операциями.
Противопоказания к оперативному лечению
Оперативное лечение противопоказано в воспалительную фазу заболевания. Признаки воспалительной стадии: боль в половом члене во время эрекции и длительность заболевания менее шести месяцев.
Подготовка к операции
Подготовка к операции прежде всего включает в себя проведение стандартных предоперационных исследований: анализы крови, мочи, флюорографию, электрокардиографию, консультацию терапевта. Специализированные исследования (оценка кривизный полового члена, ультразвуковое исследование полового члена, фармакодопплерография ) должны быть выполнены до определения показаний к оперативному лечению.
Реабилитация после операции
Пациентам рекомендуется воздерживаться от половых актов в течение шести недель. В некоторых случаях после операции назначают препараты, способствующие восстановлению гладкой мускулаторы кавернозных тел — ингибиторы фосфодиэстеразы 5-го типа (ФДЭ-5).
Экстракорпоральная ударно-волновая терапия (ЭУВТ)
ЭУВТ может быть показана для снижения выраженности боли в половом члена у пациентов с болезнью Пейрони, но не должна применяться для уменьшения кривизны полового члена.
Лечение болезни Пейрони народными методами
Народные методы не имеют доказанной эффективности, поэтому в лечении болезни Пейрони не применяются.
Прогноз. Профилактика
Прогноз при болезни Пейрони относительно благоприятный. У 5% пациентов происходит самопроизвольное рассасывание бляшек в отсутствие какого-либо лечения. Если последствия заболевания сохраняются, в большинстве случаев их можно скорректировать путём медикаментозного и хирургического лечения.
К методам профилактики болезни Пейрони следует отнести мероприятия, направленные на предотвращение развития состояний, являющихся факторами риска болезни: сахарный диабет, гипертоническая болезнь, нарушения липидного состава крови, ишемическая болезнь сердца, эректильная дисфункция.
Исключение курения и злоупотребления алкоголем также позволит снизить вероятность развития заболевания.
Секс при болезни Пейрони
Сексуальную активность в острую фазу заболевания следует исключить, так как неизбежная микротравматизация бляшки во время полового акта может провоцировать более агрессивное течение заболевания.
Нехирургические методы лечения болезни Пейрони
Красняк С.С.
Сведения об авторах:
ВВЕДЕНИЕ
Болезнь Пейрони (БП) представляет собой доброкачественное фиброзное расстройство, приводящее к образованию бляшек в белочной оболочке полового члена. Распространенность БП оценивается в 3,2-8,9%, причем преимущественно страдают мужчины в возрасте от 40 до 70 лет [1–4]. Вместе с тем, состояние может также возникнуть у более молодых мужчин и подростков [5]. Причина БП до сих пор не полностью изучена.
Микротравматизация белочной оболочки, нарушения метаболизма коллагена и аутоиммуные нарушения являются основными путями развития болезни Пейрони [6, 7]. Также существует генетическая основа для БП, которая может влиять на развитие этого состояния у наиболее восприимчивых мужчин [8]. Симптомы БП включают искривление полового члена в какую-либо из сторон, его деформацию (по типу «песочных часов» и вдавление), укорочение полового члена, болезненные эрекции, эректильную дисфункцию (ЭД) и психологические расстройства [2]. Искривление полового члена является наиболее часто встречающейся у пациентов жалобой, так как оно приводит к невозможности совершения полового акта. Существует несколько вариантов консервативного и хирургического лечения БП.
Консервативная терапия, включающая пероральную, локальную инъекционную или ударно-волновую, направлена, главным образом, на облегчение боли в половом члене и предотвращение дальнейшего прогрессирования заболевания.
МАТЕРИАЛЫ И МЕТОДЫ
При написании обзора были использованы данные о нехирургических методах лечения болезни Пейрони, опубликованные в базах PubMed (https://www.ncbi.nlm.nih.gov/ pubmed/), Embase (https://www.embase.com/login) и сайтах профессиональных андрологических ассоциаций. Поиск в базах данных проводили по ключевым словам «Peyronie’s disease», «medical treatment», «non-surgical treatment», «intralesional injections». На первом этапе поиска были найдены 2532 научных публикаций, которые имели отношение к теме обзора. Из них были исключены тезисы конференций, короткие сообщения, дублирующиеся публикации. После чего, исходя из актуальности данных, достоверности источников, импакт-факторов журналов и последовательности изложения материала в рукописи, непосредственно для цитирования в обзоре были отобраны 74 работы, изданные в научных международных рецензируемых журналах и одно практическое руководство.
РЕЗУЛЬТАТЫ
Естественное течение болезни Пейрони
Первая фаза заболевания, известная как активная или острая фаза, может характеризоваться болью в половом члене, которая чаще всего возникает во время эрекции. Кроме того, пациенты страдают от прогрессирующего искривления полового члена. В эту же активную фазу происходит образование и рост фиброзных бляшек, которые могут начать кальцифицироваться.
Активная фаза БП обычно длится несколько месяцев, но иногда может продолжаться до года и более, так как БП является гетерогенным заболеванием с переменным течением. Во второй фазе БП (хронической или стабильной фазе) боль в половом члене уменьшается, а степень искривления полового члена – стабилизируется.
Согласно существующим представлениям о естественном течении БП через 18 месяцев после начала заболевания 89% пациентов не испытывают боль без какого-либо лечения. Это демонстрирует спонтанное обезболивание с течением времени, вероятно, связанное со стиханием локального воспалительного процесса по мере естественного течения заболевания. У 12% пациентов в указанный период наблюдается уменьшение искривления полового члена, у 40% – степень искривления остается неизменной, а у 48% пациентов искривление полового члена будет прогрессировать в дальнейшем [9].
Консервативное лечение болезни Пейрони
При консервативном лечении БП при помощи различных методов введения (пероральный, локальный инъекционный, чрескожный (электрофорез, ионофорез)) применяются различные группы лекарственных и биологически активных веществ: ферменты, антиоксиданты, витамины, противоподагрические, антиэстрогены, ангиопротекторы, противофибротические средства, блокаторы кальциевых каналов.
Пероральная терапия
Пероральная лекарственная терапия может использоваться для пациентов в активной фазе БП для адъювантной поддержки или, если пациент отказывается от других вариантов лечения, таких как инъекционная, тракционная терапия, физиотерапия во время активной фазы.
Пара-аминобензойная кислота (ПАБК) Пара-аминобензойная кислота – это органическое соединение, аминокислота, производное бензойной кислоты, широко распространена в природе. ПАБК является предшественником в биосинтезе тетрагидрофолата и тетрагидрометаноптерина, важных кофакторов в поддержании нормального метаболизма аминокислот и нуклеиновых кислот. Являясь составной частью тетрагидрофолата, остаток пара-аминобензойной кислоты участвует в синтезе пуринов и пиримидинов и, следовательно, РНК и ДНК. Обладает как противофибротическим, так и противовоспалительным действием и используется для лечения такого заболевания, как контрактура Дюпюитриена, характеризующемся избыточным образованием соединительной и рубцовой ткани. Пара-аминобензоат калия стабилизирует фермент тканевую серотонинмоноаминооксидазу и обладает прямым ингибирующим воздействием на цитоскелет фибробластов [10].
Еще в 1959 году было показано, что производное пара-аминобензойной кислоты (пара-аминобензоат калия) снижает выработку коллагена in vitro [11]. С тех пор ПАБК приобрела большую популярность в качестве первой линии лечения болезни Пейрони. В клиническом исследовании 2005 года сообщалось, что на фоне приема ПАБК произошло значительное уменьшение размера бляшек по сравнению с группой плацебо. Исследование показало, что у пациентов, принимающих ПАБК, был продемонстрирован значительный профилактический эффект в отношении искривления полового члена [12].
По результатам опроса 626 урологов Германии установлено, что 46% из них используют пара-аминобензоат калия в лечении БП [12].
Трехмесячное применение пара-аминобензоата калия, описанное C.C. Carson и соавт. в 1997 году, показало, что 44% пациентов отметили снижение интенсивности боли, в 56% случаев уменьшился размер бляшки, у 58% пациентов выявлено уменьшение искривления полового члена, полное исчезновение искривления отмечено у 26% мужчин [13].
В Германии было проведено двойное слепое, рандомизированное, плацебо-контролируемое исследование применения производного ПАБК (пара-аминобензоата калия) у пациентов с болезнью Пейрони в течение 12 месяцев. У 74,3% пациентов было отмечено снижение площади бляшки или снижение степени искривления как минимум на 30%. Средняя площадь бляшки уменьшилась с 259 мм2 до 142 мм2. В группе пациентов, получавших лечение, ни у одного пациента не было отмечено прогрессирования искривления полового члена [14].
В таблице 1 описаны результаты исследований, показывающих эффективность ПАБК при лечении болезни Пейрони.
Таблица 1. Результаты лечения болезни Пейрони препаратами ПАБК
Table 1. The results of the treatment of Peyronie’s disease with PABA preparations
| Исследование Study | N | Уменьшение боли Pain reduction | Уменьшение размеров бляшки Plaque reduction | Уменьшение искривления Curvature reduction |
|---|---|---|---|---|
| Zarafonetis C.J. и соавт. [11] | 21 | 100% | 76% | 82% |
| Hasche-Klunder R. и соавт. [15] | 25 | 100% | 100% | 71% |
| Riley A. и соавт. [16] | 18 | 100% | 11% | 75% |
| Carson C.C. и соавт. [13] | 32 | 44% | 56% | 58% |
Таблица 2. Эффективность применения Витамина Е при болезни Пейрони
Table 2. Efficacy of Vitamin E in Peyronie’s Disease
| Исследование Study | N | Уменьшение боли Pain reduction | Уменьшение размеров бляшки Plaque reduction | Уменьшение искривления Curvature reduction |
|---|---|---|---|---|
| Scardino P.L. и соавт. [30] | 21 | 100% | 76% | 82% |
| Chesney J. и соавт. [31] | 25 | 100% | 100% | 71% |
| Pryor J. и соавт. [32] | 18 | 100% | 100% | 75% |
| Devine C.J. и соавт. [33] | 32 | 44% | 56% | 58% |
Витамин Е (D-α-токоферол) Витамин Е – жирорастворимый витамин, обладающий антиоксидантными свойствами, который, как считается, ограничивает окислительный стресс. При БП в острую и пролиферативную фазы формирования бляшки происходит чрезмерное высвобождение активных форм кислорода, что делает D-α-токоферол идеальным вариантом медикаментозной терапии [17].
Витамин Е ингибирует выработку трансформирующего фактора роста- β1 (TGF-β1), который отвечает за развитие соединительной ткани. Было показано, что D-α-токоферол и α-токоферол сукцинат ингибируют клеточную пролиферацию фибробластов при патологическом фиброзе человека [18,19]. Витамин Е также взаимодействует с ядерным фактором NF-κappaB, также препятствуя транскрипции провоспалительных цитокинов, подавляет активность циклооксигеназы-2 и пролиферацию клеток посредством ингибирования протеинкиназы С (РКС) [20–22].
Многие исследования подтверждают, что добавление витамина Е к другим препаратам, таким как верапамил или колхицин, существенно повышает эффективность лечения БП [23, 24].
Еще в 1949 году для лечения БП урологами применялся D-α-токоферол [25]. Считается, что благодаря его антиоксидантным свойствам и нейтрализации им свободных радикалов, витамин Е снижает выраженность фиброза полового члена [26–28]. Так, исследование 70 мужчин, получавших комбинированную терапию, включающую витамин Е и другие препараты, эффективные при лечении БП, подтвердило статистически значимое уменьшение размера фиброзной бляшки, уменьшение кривизны полового члена и увеличение среднего балла по международной шкале эректильной функции [24]. Более современное исследование, проведенное в 2017 году, продемонстрировало, что комбинация витамина Е с другими веществами пропорционально увеличивала эффективность при увеличении дозировки используемых агентов [29].
В таблице 2 представлена эффективность применения витамина Е при БП. Существенным преимуществом витамина Е перед другими препаратами является его безопасность. Витамин Е изредка вызывает побочные эффекты в виде тошноты, усталости, сыпи и головных болей.
L-карнитин и его эфиры
Молекула L-карнитина очень похожа на аминокислоту, у человека L-карнитин синтезируется в мышцах и других органах: печени, мозге и почках из незаменимых аминокислот метионина и лизина и с помощью фермента ALC-трансферазы. Карнитиновая система состоит из L-карнитина, его сложных эфиров (ацетил-L-карнитина, пропионил-L-карнитина) и сложной ферментативной системы, расположенной в митохондриальной мембране. Количество L-карнитина, вырабатываемого эндогенно, составляет 1,2 мкмоль/сут/кг массы тела, при этом у человека около 75% карнитина в организме поступает из пищевого рациона и только 25% – синтезируется de novo [34].
Пропионил-L-карнитин (PLC) представляет собой короткоцепочечное ацильное производное карнитина, которое стабилизирует клеточные мембраны и предотвращает внутриклеточную перегрузку Ca2+, оказывая антипролиферативное действие на эндотелиальные клетки человека [27].
Предполагается, что L-карнитин предотвращает пролиферацию фибробластов и образование коллагена за счет снижения активности свободных радикалов и внутриклеточной концентрации кальция. Он также защищает и восстанавливает клетки с повреждениями, вызванными воспалением и ишемией [35].
L-карнитин ингибирует пролиферацию и остеобластическую дифференциацию фибробластов [36]. Он облегчает поступление длинноцепочечных жирных кислот в митохондрии клеток, которые затем используются в качестве энергетического субстрата. Предполагается, что L-карнитин ингибирует ацетил-коэнзим-А, что может помочь в восстановлении поврежденных клеток. Это приводит к увеличению митохондриального дыхания и активности моноаминоксидазы и, таким образом, усиливает метаболизм гистамина. Карнитины стабилизируют текучесть клеточных мембран, регулируя уровни фосфолипидов и снижая выработку церамидов и инсулиноподобного фактора роста, что уменьшает выраженность локального воспаления [37, 38].