Болезнь меньера что нельзя делать
Болезнь Меньера
Состояние, называемое болезнью или синдромом Меньера, характеризуется скоплением большого объема жидкости в полости внутреннего уха. В результате повышается давление на клетки, регулирующие работу вестибулярного аппарата. Основными проявлениями болезни выступают неоднократные приступы головокружения, ощущения потери равновесия, постепенно приводящие к снижению слуха. Болезнь Меньера была открыта еще в 1861 году, однако ее точные причины развития до конца так и не выяснены.
Проспер Меньер (1799 — 1862)
Причины возникновения болезни Меньера
Повышенная выработка, нарушение всасывания или циркуляции эндолимфы могут привести к увеличению ее объема в лабиринте. Это становится причиной нарушения работы рецепторов, передающих информацию в головной мозг. В результате происходит ухудшение функций равновесия и слуха.
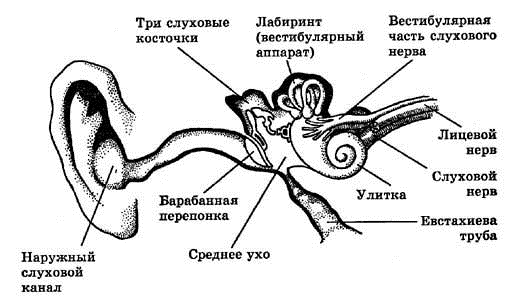
Устройство вестибулярного аппарата
Симптомы болезни Меньера
Болезнь Меньера проявляется периодическими приступами, между которыми человек чувствует себя нормально. Ухудшение состояния сопровождается такими признаками заболевания, как:
В чем опасность синдрома Меньера
Болезнь Меньера может вызывать следующие последствия:
Лечение болезни Меньера
В большинстве случаев эффективными оказываются нехирургические методы лечения синдрома Меньера. К ним относятся:
При неэффективности перечисленных способов лечения болезни Меньера решается вопрос об оперативном вмешательстве.
Болезнь Меньера
Болезнь Меньера — это нарушение во внутреннем ухе, при котором скапливается лишняя жидкость в его полости. Данное заболевание встречается преимущественно у людей от тридцати до шестидесяти лет, чаще — у женщин.
Что происходит при болезни Меньера?
Считается, что появление симптомов болезни Меньера связано с увеличением давления жидкости (эндолимфы) в полостях внутреннего уха, что может происходить в связи с ее повышенной продукцией или нарушением всасывания.
Выделяют несколько возможных причин развития болезни Меньера:
Классификация болезни Меньера
| Форма болезни | Классическая | Кохлеарная | Вестибулярная |
|---|---|---|---|
| Характерные особенности | Нарушение функции вестибулярного аппарата, сопутствующее снижению слуховой функции | Первая симптоматика — расстройства слуха | Заболевание начинается с нарушения работы вестибулярного аппарата |
| Процентное соотношение | 30% случаев | 50% случаев | 15-20% случаев |
Симптомы болезни Меньера
Течение болезни Меньера носит приступообразный характер — в период между приступами симптоматика заболевания обычно отсутствует, не считая ухудшения слуха. Сами приступы возникают внезапно, при общем хорошем самочувствии. У больного начинает сильно кружиться голова, если нет возможности ухватиться за опору и удержаться на ногах — возможно падение. Состояние сопровождается тошнотой и рвотой, не приносящей облегчения.
Приступы головокружения при болезни Меньера могут повторяться раз в неделю, месяц или год, могут происходить и по нескольку раз в день. У разных больных приступы провоцируются различными причинами, к основным относят:
В период после приступа сохраняется шум в ухе, сниженный слух, заложенность, что в дальнейшем и становится основной симптоматикой болезни Меньера.
В клинике МАРТ
на Васильевском острове
Что предпринимать во время приступов?
Во время приступа больному необходимо лечь на спину и повернуть голову вбок. Глаза должны быть закрыты, свет в комнате — выключен или приглушен. Важно обеспечить больному полный покой: любой резкий звук может вызвать усугубление состояния.
Будьте внимательны! Приступы при болезни Меньера увеличивают риск падений, несчастных случаев во время управления автомобилем или эксплуатации тяжелой техники, депрессий, необратимой потери слуха.
Когда обращаться к врачу?
Следует обратиться к врачу, если вы испытываете какие-либо признаки или симптомы болезни Меньера. Любая из этих проблем может быть результатом других заболеваний, важно получить точный диагноз как можно скорее.
Головокружение также является признаком таких заболеваний, как инсульт, опухоль головного мозга, рассеянный склероз, а также — сердечно-сосудистых заболеваний.
Симптомы, вызывающие опасение:
При подозрении на болезнь Меньера вы можете обратиться к врачу-неврологу.
Диагностика болезни Меньера
Что можно сделать перед визитом к врачу:
На приеме врач проведет несколько тестов, чтобы установить вашу способность воспринимать звуки различной громкости, насколько хорошо вы различаете похожие по звучанию слова. Данное тестирование показывает не только качество вашего слуха, но также помогает определить, является ли источником проблемы со слухом нарушения во внутреннем ухе или же в нерве, который соединяет внутреннее ухо с мозгом. Кроме того, производится оценка функции внутреннего уха на основании характера движения глаз, проверяется работа вестибулярного аппарата. При подозрении на невриному слухового нерва назначается магнитно-резонансная томография.
Диагноз «болезнь Меньера» обычно ставят при следующем симптоматике:
Если у Вас возникли вопросы,
спросите нашего специалиста!
Задать вопрос
Лечение болезни Меньера в клинике МАРТ
На сегодняшний день не существует методов, способных полностью вылечить болезнь Меньера, однако в наших силах помочь вам снять некоторые симптомы, снизить частоту приступов и их тяжесть.
Лечение болезни Меньера включает в себя:
При болезни Меньера позволяет купировать приступы, уменьшить накопления эндолимфы во внутреннем ухе. Применяются также седативные и антигистаминные препараты с целью оказать подавляющее действие на вестибулярный аппарат и успокоить внутреннее ухо.
Физиотерапевтическое лечение проводится для улучшения кровообращения, снятия болевого синдрома. При болезни Меньера особенно действенна лазеропунктура.
Сеансы лечебной физкультуры для пациентов с болезнью Меньера рекомендованы в периоды между приступами. В нашей клинике у вас есть возможность посещать занятия ЛФК с индивидуальным инструктором, а также получить рекомендации и план для самостоятельных занятий.
Хирургическое лечение болезни Меньера производится путем разрушения вестибулярного аппарата внутреннего уха и приводит к глухоте, а потому применяется только в крайнем случае.
Прогноз при болезни Меньера
Болезнь Меньера сопровождается нарастающей тугоухостью и нарушениями в работе вестибулярного аппарата, чем ограничивает профессиональную деятельность больного. Своевременная диагностика и лечение заболевания помогут избежать многих проблем в будущем, сократить или свести к нулю количество приступов головокружения.
Запишитесь в медицинский центр МАРТ в СПб (см. карту) по телефону: 8 (812) 308-00-18, 8 (921) 947-22-61 или оставьте заявку на сайте.
Болезнь Меньера. Клинические рекомендации
Составители: д.м.н., профессор Крюков А.И., д.м.н., профессор Кунельская Н.Л., д.м.н. Гаров Е.В., к.м.н. Байбакова Е.В., к.м.н. Янюшкина Е.С., к.м.н. Загорская Е.Е., к.м.н. Левина Ю.В., к.м.н. Гусева А.Л., к.м.н. Чугунова М.А., Кудеева Я.Ю.
В методических рекомендациях обобщён опыт авторов по диагностике и лечению пациентов с болезнью Меньера. Описаны особенности клинической картины, слуховой и вестибулярной функции с учётом стадии данного заболевания и современных диагностических возможностей, приводятся основные виды консервативного и оперативного лечения болезни Меньера.
Методические рекомендации рассчитаны на врачей сурдологов и оториноларингологов.
ВВЕДЕНИЕ
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
В развитии БМ выделяют три стадии.
Первая стадия – начальная. Приступы системного головокружения возникают редко 1-2 раза в год, а то и в 2-3 года. Эти приступы появляются в любое время суток, продолжаются в среднем от 1 до 3 часов, сопровождаются тошнотой и рвотой. Шум в ухе, заложенность или ощущение распирания в ухе возникают до или вовремя приступа, но не являются постоянными симптомами. Одностороннее снижение слуха возникает или усиливается в момент приступа, то есть для первой стадии заболевания характерна флюктуация слуха – его периодическое ухудшение, как правило, перед началом приступа головокружения, и последующее улучшение. Некоторые больные сообщают о значительном улучшении слуха сразу же после приступа и последующем его снижении в течение ближайших суток до обычного уровня.
Вторая стадия – разгар заболевания. Приступы приобретают типичный для БМ характер с интенсивным системным головокружением и выраженными вегетативными проявлениями, возникают несколько раз в неделю (ежедневно) или несколько раз в месяц. Шум в ушах беспокоит больного постоянно, нередко усиливаясь в момент приступа. Характерно ежедневное ощущение заложенности дискомфорта в пораженном ухе. Снижение слуха прогрессирует от приступа к приступу. На второй и третьей стадии возможно присоединение приступов доброкачественного пароксизмального позиционного головокружения на стороне гидропического лабиринта.
Третья стадия – затухающая стадия. Происходит урежение или полное исчезновение типичных приступов системного головокружения, но больного постоянно беспокоит ощущение шаткости и неустойчивости. Отмечается выраженное снижение слуха на больное ухо, часто на этой стадии в процесс вовлекается второе ухо. Возможно возникновение отолитовых кризов Тумаркина, состояний при которых возникают приступы внезапного падения, которые происходят вследствие резкого механического смещения отолитовых рецепторов, приводящих к внезапной активизации вестибулярных рефлексов, такая тяжелая симптоматика может привести к серьезным травмам.
Методика электрокохлеографии, также применяемая для выявления гидропса лабиринта, позволяет регистрировать электрическую активность улитки и слухового нерва, возникающую в интервале 1-10 мс после предъявляемого стимула. При наличии гидропса во внутреннем ухе выявляются следующие признаки (рис. 1):
1. Повышение амплитуды негативной волны суммационного потенциала (СП), предшествующей потенциалу действия (ПД), с соответствующим увеличением соотношения амплитуд суммационного потенциала и потенциала действия более 0,42.
2. Сдвиг латентного периода потенциала действия при попеременной стимуляции щелчками с начальной фазой сгущения и разряжения более чем на 0,2 мс.
3. Изменение амплитуды суммационного потенциала при исследовании тональными посылами на частоте 1000-2000 Гц.
На первой стадии заболевания при проведении стандартной тональной пороговой аудиометрии можно зафиксировать минимальное снижение слуха преимущественно по нейросенсорному типу в диапазоне средних и низких частот с малым КВИ в этом же диапазоне, отражающими нарушение звукопроведения внутри улитки (рис. 2).
Также в период обострения характерен феномен ускоренного нарастания громкости (ФУНГ), что можно зафиксировать при выполнении надпороговой аудиометрии, а при речевой аудиометрии – выявляют нарушение разборчивости речи. При субъективной шумометрии регистрируют преимущественно низко и среднечастотный ушной шум разной степени выраженности. Отмечается отклонение восприятия ультразвука в сторону хуже слышащего уха, при нормальных порогах его восприятия. По данным ЭКоГ признаки гидропса лабиринта можно зафиксировать только в момент приступа.

Рис. 1. Увеличенное соотношение СП и ПД при гидропсе лабиринта по данным ЭКоГ.

Рис. 2. Тональная аудиограмма при первой стадии БМ (левостороннее поражение).
При исследовании вестибулярной функции в межприступный период спонтанная вестибулярная симптоматика отсутствует, статическое, динамическое равновесие в пределах нормы. Во время приступа развивается периферический вестибулярный синдром с головокружением системного характера, тошнотой рвотой, нарушением равновесия (латеропульсия в здоровую сторону) и вестибулярным горизонтальным нистагмом в сторону больного уха.
Во второй стадии БМ сохраняется флюктуация слуха до и после приступа, но слуховые пороги между приступами постепенно понижаются, всегда определяется ФУНГ. Аудиологическая кривая имеет характерный горизонтальный или горизонтально-восходящий вид, в области низких и средних частот часто выявляют КВИ (рис. 3). Сохраняется латерализация УЗВ в больное ухо. Для подтверждения гидропса лабиринта достаточно информативным на этой стадии может быть дегидратационный тест с глицерином. При проведении ЭКоГ признаки гидропса больного лабиринта можно зафиксировать не только во время приступа, но и в межприступный период.

Рис. 3. Тональная аудиограмма при второй стадии БМ (левостороннее поражение).
По данным исследования вестибулярного анализатора в межприступный период регистрируется периферический тип вестибулярного поражения, спонтанная симптоматика может отсутствовать, либо выявляется скрытый спонтанный нистагм малой амплитуды (2-3 °/с) направленный в сторону здорового уха, минимальное отклонение в стато-координаторных пробах в больную сторону, по данным калорического теста можно зарегистрировать гипорефлексию больного лабиринта.
В третьей стадии БМ тугоухость прогрессирует, утрачивает флюктуирующий характер, по данным тональной пороговой аудиометрии выявляют нейросенсорный характер снижения слуха высокой степени на всех частотах, КВИ исчезает, можно зафиксировать снижение слуха со здоровой стороны (рис. 4). Нередко повышаются пороги восприятия УЗВ и латерализация его изменяется в здоровую сторону. Проведение дегидратационных тестов и ЭКоГ не обладает достаточной информативностью из-за высокой степени тугоухости на больное ухо, но может показать, нет ли гидропических изменений во втором ухе. При исследовании вестибулярной функции выявляют глубокую гипофункцию больного лабиринта, нарушение статического равновесия и походки.

Рис. 4. Тональная аудиограмма при третьей стадии БМ (левостороннее поражение).
ЛЕЧЕНИЕ
Все применяющиеся методы лечения больных БМ можно разделить на три группы:
1. медикаментозное лечение:
— купирование приступа головокружения,
— профилактические мероприятия в межприступный период;
2. хирургическое лечение.
При купировании приступа в условиях стационара применяется внутримышечное введение атропина (1 мл 0,1% р-ра) и платифиллина (1 мл 0,2% р-ра п/к), кроме того, используются вестибулярные блокаторы центрального действия. При вестибулярном головокружении эффективны лишь те H1-блокаторы, которые проникают через гематоэнцефалический барьер. К таким препаратам относятся дименгидринат (драмина, 50-100 мг 2-3 раза в сутки), дифенгидрамин (димедрол, 25-50 мг внутрь 3-4 раза в сутки или 10-50 мг внуримышечно), меклозин (бонин, 25-100 мг/сут в виде таблеток для разжевывания). В ряде случаев оправдано использование седативных средств, например, лоразепам (лорафен), который в низких дозах (например 0,5 мг 2 раза в сутки) редко вызывает лекарственную зависимость и может использоваться сублингвально (в дозе 1 мг) при остром приступе головокружения. Диазепам (реланиум) в дозе 2 мг 2 раза в сутки также может эффективно уменьшать вестибулярное головокружение. Симптоматический эффект седативных средств при остром головокружении связан с общим действием, в условиях которого снижается способность вестибулярных ядер анализировать и интерпретировать импульсы, поступающие из лабиринта. Имеются сообщения о доказанной эффективности бетагистина гидрохлорида в дозе 24 мг 2 раза в сутки и выше в купировании приступа головокружения.
Профилактическое лечение для предотвращения развития болезни. Большое значение в комплексном лечении имеет соблюдение больным диеты, позволяющей ограничить количество потребляемой соли и жидкости. Кроме того, комплекс консервативной терапии должен быть индивидуально подобран. В комплексном лечении назначают препараты, улучшающие микроциркуляцию и проницаемость капилляров внутреннего уха, они в ряде случаев снижают частоту и интенсивность головокружения, уменьшают шум и звон в ушах, улучшают слух. Назначаются также диуретические средства, например маннит по 200-400 мл в/в капельно №3, реоглюман 200-400 мл в/в капельно №3, ацетазоламид в дозе 250 мг 1-2 раза в сутки курсами по 3-5 дней. Широко используются препараты бетагистина. Кроме того, в комплексном лечении используются венотоники и препараты, стимулирующие нейропластичность (препараты экстракта Гинкго Билоба).
Диагностика заболевания и проведение регулярных комплексных консервативных мероприятий на ранней стадии БМ может остановить прогрессирование симптомов заболевания и оказывается эффективной у 70-80% больных.
Хирургическое лечение. В настоящее время хирургическое лечение проводят только у 5% больных БМ. Большинство специалистов придерживаются тактики нескольких курсов (2-4) терапии, при неэффективности которых рекомендуется операция. Хирургическое лечение согласно критериям AAO-HNS рекомендуется при неэффективности консервативной терапии в течение 6 месяцев. Рекомендуемыми являются химическая лабиринтэктомия, шунтирование эндолимфатического мешка (ЭМ) и вестибулярная нейроэктомия. В то же время существует большое число способов хирургического лечения больных этим заболеванием: операции на нервах барабанной полости; пересечение сухожилий (тенотомия) мышц барабанной полости, обнажение и шунтирование ЭМ, селективная лазеродеструкция рецепторов лабиринта, частичная лабиринтэктомия (или облитерация полукружного канала), лабиринтэктомия и нейроэктомия. При выборе способа хирургического лечения пациентов с БМ, некоторые авторы ориентируются на степень выраженности эндолимфатического гидропса (т.е. на стадию заболевания), функциональное состояние внутреннего уха и характер поражения (односторонний или двусторонний). Идеальным результатом хирургического лечения при БМ является купирование приступов головокружения и одновременное сохранение слуховой функции. Большинство придерживается постепенной тактике расширения объёма операции при их неэффективности от слухосохраняющих до деструктивных. При одностороннем характере процесса все меры направлены на лечение больного уха. Некоторые исследователи свидетельствуют о более позднем вовлечении в процесс другого уха после операции при одностороннем течении БМ. При двустороннем характере поражения многие придерживаются консервативной тактики, а при её неэффективности хирургическое вмешательство осуществляют на стороне более выраженной клинической картины.
Химическая лабиринтэктомия является простой методикой, но способной уменьшать головокружения у 85-95% больных с сохранением слуха у 60-85% и снижением шума у 30%. Гентамицин, как препарат обладающий максимальной вестибулотоксичностью и минимальной ото- и нефротоксичностью, введённый в барабанную полость подавляет функцию задней части лабиринта независимо от патогенеза развития БМ. Экспериментальными исследованиями было показано, что через 30 мин после интратимпанального введения 0,5 мл (40 мг/мл) или 0,1 мл на губке Gelfoam непосредственно к мембране круглого окна в лабиринтной жидкости латерального полукружного канала достигается пиковая его концентрация 16 мг/л, а через 10 дней его не обнаруживается. Эти данные по кинетике поглощения гентамицина в лабиринтной жидкости определили интервал его введения 7 дней. В тоже время нельзя не учитывать быструю всасываемость препарата в системный кровоток и индивидуальную чувствительность пациентов, что может быть причиной системных побочных и ототоксических эффектов в противоположном ухе. Данные исследования позволили выбрать оптимальную дозу гентамицина и схему введения, а именно 12 мг для каждой из 3 инъекций на курс лечения. В настоящее время данная схема лечения гентамицином считается наиболее эффективной в контроле головокружения и обеспечивает лучшие результаты по сохранению слуха в сравнении с другими режимами. Эта же схема применяется и у больных с рецидивом головокружения после шунтирования ЭМ. Критериями прекращения терапии являются: наличие реакции внутреннего уха на проводимую терапию: головокружение, шаткость, ушной шум; купирование приступов головокружения; наличие гипо-, арефлексия по данным калорического теста. Некоторые авторы предлагают вводить гентамицин, используя микрокатетер, установленный непосредственно в нише окна улитки, и специальный насос, нагнетающий препарат в течение 1 часа. Этот способ прекращает головокружение у 92,6-95% и уменьшает шум в ухе у 65-86%, сохраняя слух у 77% больных при меньшей дозе препарата (5-10 мг).
Лабиринтэктомия выполняется трансмеатальным, эндауральным или заушным подходом. После вскрытия лабиринта, удаления перилимфы и нейроэпителия преддверия, в него вводился ототоксический антибиотик (стрептомицин, гентамицин), кристаллы поваренной соли или раствор 96% спирта. Головокружение и слуховая функция после лабиринтэктомии исчезает у 97% больных БМ. Центральная компенсация утраченных вследствие этого функций вестибулярного аппарата в виде неустойчивости больного, шаткости походки наступает в течение 2-4 месяцев, более тонкие функции вестибулярного аппарата восстанавливаются у них до 4 лет. Замечено, что у пожилых людей процесс центральной компенсации длится дольше, чем у молодых. В то же время многие авторы отмечают у 10-70% пациентов после операции длительные координаторные расстройства, препятствующие центральной компенсации функции равновесия.
ЗАКЛЮЧЕНИЕ
Таким образом, до настоящего времени этиология и патогенез болезни Меньера остаются недостаточно изученными, поэтому пока не удалось найти стопроцентно эффективного алгоритма консервативного лечения, а наиболее успешные хирургические методы лечения направлены на деафферентацию больного лабиринта. Пациенты нуждаются в постоянном наблюдении и контроле эффективности поддерживающего консервативного лечения, контроль осуществляется не реже 1 раза в год и его частота зависит от выраженности симптоматики. При неэффективности всех видов консервативной терапии, учащении и усугублении симптоматики головокружения, но сохранении социально значимого слуха можно рекомендовать хирургическое лечение слухосохраняющими методиками, такими как операция по рассечению эндолимфатического мешка или селективная лазеродеструкция лабиринта, при неэффективности этих методик или при отсутствии социально значимого слуха на стороне поражения методами выбора будут химическая лабиринтэктомия аминогликозидами, хирургическая лабиринтэктомия или селективная вестибулярная нейрэктомия.
Публикации в СМИ
Болезнь Меньера
Болезнь Меньера — негнойное заболевание внутреннего уха, характеризующееся увеличением объёма лабиринтной жидкости (эндолимфы) и повышением внутрилабиринтного давления, в результате чего возникают рецидивирующие приступы прогрессирующей глухоты, шума в ушах, системного головокружения и нарушения равновесия, а также вегетативные расстройства (тошнота, рвота) • Обычно процесс бывает односторонним, в 10–15% случаев — двусторонним • Заболевание развивается без предшествующего гнойного процесса в среднем ухе и органических заболеваний головного мозга и его оболочек • Тяжесть и частота приступов могут уменьшаться со временем, однако нарушение слуха прогрессирует • Преобладающий возраст — 30–50 лет.
Классификация • Классическая форма — одновременное нарушение слуховой и вестибулярной функций (приблизительно 30% случаев) • Кохлеарная форма — заболевание начинается со слуховых расстройств (50% случаев) • Вестибулярная форма — заболевание начинается с вестибулярных расстройств (15–20% случаев).
Этиология и патогенез
• Существует несколько теорий, связывающих возникновение этого заболевания с реакцией внутреннего уха (в виде увеличения количества лабиринтной жидкости и лабиринтной гипертензии) на различные повреждения •• Нарушения системного характера ••• Нарушения водно-солевого обмена ••• Аллергические заболевания ••• Эндокринные заболевания ••• Сосудистые заболевания ••• Вирусные заболевания ••• Сифилис •• Местные причины ••• Дисфункция эндолимфатического протока и эндолимфатического мешка ••• Деформация клапана Баста ••• Облитерация водопровода преддверия ••• Снижение пневматизации височной кости.
• Механизм развития лабиринтной гипертензии сводится к трём основным моментам •• Чрезмерное образование эндолимфы •• Снижение резорбции эндолимфы •• Нарушение проницаемости мембранных структур внутреннего уха.
• В последние годы в центре внимания находится теория, объясняющая возникновение этого заболевания дисфункцией вегетативной иннервации сосудов внутреннего уха.
Генетические аспекты. Хотя генетические факторы (например, *156000, Â ), вероятно, играют значительную роль, в одной семье редко удаётся обнаружить более одного случая сочетания снижения слуха и головокружения.
Факторы риска • Принадлежность к европеоидной расе • Стресс • Аллергия • Чрезмерное употребление поваренной соли • Постоянное воздействие шума.
Патоморфология • Значительное, но неравномерное расширение эндолимфатического пространства (главным образом улиткового протока и сферического мешочка, в меньшей степени эллиптического мешочка и полукружных каналов) • Возможно наличие многочисленных свежих и зарубцевавшихся разрывов стенок перепончатого лабиринта • Нередко выявляют дегенеративно-дистрофические изменения клеточных структур внутреннего уха (чаще в улитке) различной степени выраженности; подобную картину называют эндолимфатической водянкой (эндолимфатическим гидропсом).
Клиническая картина. Приступообразное течение (в межприступный период признаки заболевания обычно отсутствуют, за исключением снижения слуха). Для типичного приступа характерны следующие проявления • Постепенное снижение слуха, преимущественно низкочастотное на ранних стадиях заболевания; флюктуирующая тугоухость (жалобы на периодические ухудшения и внезапные улучшения слуха) • Системное головокружение — спонтанные приступы продолжительностью от 20 мин до нескольких часов • Шум в ушах • Дополнительно для тяжёлых приступов характерны следующие симптомы •• Тошнота и рвота •• Бледность •• Выраженная потливость •• Снижение температуры тела •• Поллакиурия •• Потеря способности сохранять равновесие •• Прострация •• Выраженность симптомов усиливается при движении.
Сопутствующая патология • Водянка улитки (изолированное нарушение слуха) • Водянка лабиринта (изолированное нарушение координации).
Возрастные особенности. В основе головокружения у детей чаще лежит поражение ЦНС.
Лабораторные исследования направлены на исключение других заболеваний с аналогичной клинической картиной • Специфические серологические тесты для выявления бледной трепонемы • Исследование функций щитовидной железы • Исследование показателей жирового обмена.
Специальные исследования • Отоскопия • Исследование слуха •• Тональную и речевую аудиометрию применяют для выявления низкочастотной нейросенсорной тугоухости и нарушений разборчивости речи •• Глицерол–тест. Пациента просят выпить натощак смесь глицерина и воды (соотношение компонентов 1:1) из расчёта 1–1,5 г глицерина на 1 кг массы тела. Функциональное исследование лабиринта проводят до приёма глицерина и через 1,5–3 ч после него. После приёма глицерина отмечают улучшение слуховых функций (положительный тест) •• Камертонное исследование (пробы Вебера и Ринне) применяют для верификации результатов тональной аудиометрии • Исследование вестибулярного аппарата •• Спонтанный нистагм, определяемый визуально (65–70% пациентов). Следует избегать фиксации взгляда, для этого используют линзы (40 дптр). При электронистагмографии нистагм определяют более чем у 90% пациентов. В 73% случаев нистагм бывает гетеролатеральным, в 28% — гомолатеральным •• Политермальная калорическая проба и купулометрия позволяют выявить нарушения вестибулярной функции у 93% пациентов с болезнью Меньера. Чаще всего обнаруживают общую гипорефлексию на стороне поражения и диссоциацию возбудимости. Снижение показателей на любой из сторон свидетельствует в пользу диагноза болезни Меньера, однако результаты этих исследований не считают специфичными • Визуализация — МРТ для исключения невриномы слухового нерва.
ЛЕЧЕНИЕ
Тактика ведения • Обычно показано амбулаторное наблюдение. Приступ можно купировать амбулаторно. При необходимости хирургического вмешательства больного госпитализируют • Физическая активность ограничена во время приступов. Рекомендована полная физическая активность в межприступный период (в т.ч. ЛФК), однако возможны ограничения по следующим причинам •• Чувство приближения приступа •• Нарушение координации после окончания приступа •• Шум в ушах •• Глухота (может значительно ограничивать трудоспособность больного и приводить к социальной дезадаптации) • Диета. Ограничение приёма пищи во время приступов тошноты. В некоторых случаях целесообразно ограничивать потребление поваренной соли. Диету не относят к факторам, провоцирующим возникновение приступов • Рекомендации. Пациенты с болезнью Меньера не должны работать в экстремальных условиях (на подземных, подводных или высотных работах), в зоне повышенной опасности травматизма (у движущихся механизмов), при обслуживании любых видов транспортных средств • Особенность пациентов с болезнью Меньера — выраженная эмоциональная лабильность, поэтому им необходимо повышенное внимание • Крайне важно проводить периодическую оценку слуха в связи с его прогрессирующим ухудшением и учитывать при дифференциальной диагностике возможность более тяжёлых заболеваний (например, невриномы слухового нерва).
Консервативное лечение (медикаментозное, рефлексотерапия, ЛФК, рентгенотерапия). Обычно различают два периода: купирование приступа и лечение в межприступном периоде.
Хирургическое лечение • Вмешательство на вегетативной нервной системе • Декомпрессивные операции на лабиринте • Деструктивные операции на лабиринте • Деструктивные операции на преддверно-улитковом нерве • Перерезка мышц среднего уха.
Лекарственная терапия.
• Препараты выбора •• При приступе (один из препаратов) ••• Атропин 0,2–0,4 мг в/в ••• Диазепам 5–10 мг в/в капельно ••• Скополамин 0,5 мг п/к •• В межприступный период (во избежание седативного действия дозы можно снизить) ••• Меклозин по 25–100 мг внутрь перед сном или в несколько приёмов ••• Беллоид по 1 таблетке 2 р/сут ••• Фенобарбитал ••• Диазепам по 2 мг 3 р/сут.
• Альтернативные препараты •• При приступе (в стационаре) ••• Дроперидол 1,5–2,5 мг в/в капельно ••• Прометазин 12,5–25 мг в/в капельно ••• Дифенгидрамин 50 мг в/в капельно ••• Карбоген (5% СО2 и 95% О2) ингаляционно •• В межприступный период ••• Дименгидринат по 50 мг внутрь 4–6 р/сут ••• Прометазин по 12,5–50 мг внутрь 4–6 р/сут ••• Дифенгидрамин по 35–50 мг/сут внутрь через 6–8 ч (до 100 мг/сут) ••• Гидрохлоротиазид по 500 мг 1 р/сут внутрь вместе с препаратами калия.
Осложнения • Глухота • Травмы во время приступа, сопровождающегося потерей равновесия • Снижение трудоспособности, инвалидизация.
Течение и прогноз • Рецидивирующее течение (общая продолжительность заболевания иногда достигает десятков лет) • Нередко клиническая картина бывает стёртой. В этом случае применяют термин лабиринтопатия • Нарушения координации могут становиться менее выраженными, но снижение слуха прогрессирует • В большинстве случаев консервативная терапия эффективна, но в 5–10% случаев необходимо хирургическое лечение в связи с головокружением.
Беременность. Болезнь Меньера при беременности развивается редко, но представляет большую проблему для лечения ввиду опасности формирования пороков развития у плода из-за фетотоксичности ЛС.
Профилактика • Исключение воздействия стрессовых факторов • Уменьшение потребления поваренной соли • Отказ от курения и приёма алкоголя • Использование защитных средств при работе в шумном помещении • Отказ от применения ототоксичных препаратов (см. Тугоухость нейросенсорная).
Синонимы • Лабиринтная водянка • Эндолимфатическая водянка.
МКБ-10 • H81.0 Болезнь Меньера
Примечание • Синдром Когана — несифилитический интерстициальный кератит, протекающий с головокружением и шумом в ушах, в 50% случаев сочетается с системными заболеваниями соединительной ткани • Ринне проба — тест оценки слуха: 1. положительный — вибрирующий камертон приставляют к черепу (обычно к сосцевидному отростку) до окончания восприятия звука, затем бранши камертона подносят вплотную к наружному слуховому проходу: если слух нормальный, вновь будет слышен слабый звук; в норме воздушная проводимость превышает костную 2. отрицательный — вибрирующий камертон слышен дольше и громче при контакте с черепом, а не возле наружного слухового прохода, что указывает на поражение звукопроводящего аппарата « Ринне опыт