Болезнь дега что это
Болезнь Дего: чем она опасна?
Болезнь Дего: описание и основные характеристики
Симптоматика
Пациент очень быстро слабеет, теряет силы, боли сопутствует адинамия. Ввиду очень быстрого ухудшения состояния человека развиваются билирубинемия, протеинемия и гипотония. После того как большинство симптомов уже дало о себе знать, летальный исход нередко наступает буквально через несколько дней. Известно, что с болезнью Дего напрямую связано заболевание сосудов, так как при аутопсии выявляются тромбоз вен пищеварительной системы и некрозы кишечника.
Как правило, при таком кожно-абдоминальном синдроме, которым является данная болезнь, врачами даются довольно плохие прогнозы, редко доктора обещают стопроцентную помощь своему пациенту. Сыпь, покрывающая тело, чаще всего состоит сразу из нескольких частей, при этом все они имеют различные формы развития. Да, несомненно, болезнь Дего является очень опасной, и в большинстве своем имеет плохие прогнозы, однако случаи, при которых у человека есть большие шансы на излечение, тоже имеют место быть. Если начинать процесс лечения быстро и не затягивать с диагностикой, прогнозы могут оправдать надежды на исцеление. Для этого необходимо предпринимать срочные терапевтические действия, которые начинаются с лечения пациента сильными антибиотиками, с применения гемотрансфузий, кортикостероидов, «Гепарина», витаминного комплекса, включается также использование антигистаминных продуктов. Однако следует остерегаться возникновения «острого живота», в этом случае все старания врачей и положительные прогнозы лечения сходят на «нет», результаты зачастую минимальны.
ДЕГОСА СИНДРОМ
Дегоса синдром (R. Degos, французский дерматолог-сифилидолог, род. в 1904 г.; син.: papulosis atrophicans maligna, синдром Дегоса — Делора — Трико) — редко встречающийся симптомокомплекс неясной этиологии, характеризующийся поражением кожи и жел.-киш. тракта. Впервые описан Кельмейером (W. Kohlmeier) в 1940 г.; подробно изучен Р. Дегосом, Делором и Трико (J. Delort, R. Tricot) в 1942, 1948 гг. Большинство современных авторов относит Дегоса синдром к васкулитам — системным некротизирующим ангиитам.
Содержание
Патогистология
Наибольшие изменения отмечаются в сосудах дермы — тромбартериолит с последующим инфарктом; стенки некоторых сосудов и коллагеновые волокна вокруг них некротизированы; в стенках сосудов отложение иммуноглобулинов; в периваскулярных зонах гиалиновая дегенерация коллагеновых волокон, иногда инфильтрат из лимфоцитов и гистиоцитов. Аналогичные изменения могут возникать в более крупных сосудах дермы и подкожной жировой клетчатке, а также в сосудах стенки кишечника и желудка.
Клиническая картина
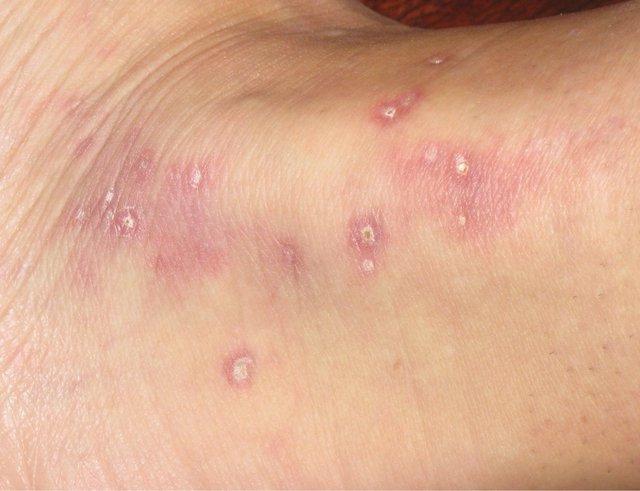
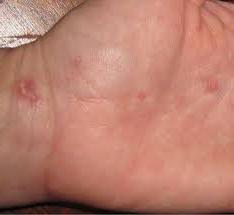
Заболевание наблюдается у мужчин. Начальным признаком является высыпание на коже папул бледно-розового цвета, полусферической формы, диам. 3—4 мм, нередко отечных, напоминающих волдырь. Излюбленная локализация — туловище, затылок, реже конечности. Через несколько дней центр папулы покрывается чешуйкой, по снятии к-рой отмечается неглубокое атрофическое вдавление фосфорно-белого цвета, постепенно захватывающее почти всю поверхность элемента, кроме узкого слегка возвышающегося краевого ободка; на нем отчетливо видны слегка расширенные капилляры. По истечении нескольких недель папулы исчезают, оставляя стойкие оспенновидные атрофические рубчики. Вслед за кожными высыпаниями через несколько недель, месяцев, а иногда и лет развиваются поражения жел.-киш. тракта (множественные перфорации, преимущественно тонкого кишечника), первым признаком которых являются резкие приступообразные боли в животе, интенсивнее справа, развиваются симптомы «острого живота». Как правило, приступ возникает через несколько часов после еды и заканчивается обильным поносом.
Характер и локализация болей могут иногда симулировать язву двенадцатиперстной кишки.
При Дегоса синдрое возможно поражение нервной системы (головного и спинного мозга, периферических нервов), глаз (высыпания на склере, изменения глазного дна — извилистость и неравномерность вен и точечные желтые очажки). Описаны единичные случаи поражения видимых слизистых оболочек (полости рта, половых органов). Морфология крови обычно без отклонений от нормы, протеинемия, билирубинемия.
Течение болезни обычно бурное, тяжелое, изредка более благоприятное.
Диагноз ставится на основании типичных кожных высыпаний, сопровождающихся жел.-киш. расстройствами, в сомнительных случаях — в результате гистологического исследования кожи.
Лечение
Кортикостероиды, антикоагулянты, индометацин, антибиотики широкого спектра действия, витамины, гемотрансфузии, гамма-глобулин. В случаях развития симптомов острого живота оперативное вмешательство.
Прогноз
Библиография: Арутюнов В. Я. и Големба П. И. Аллергические васкулиты кожи, М., 1966, библиогр.; Шапошников О. К. и Деменкова Н. В. Сосудистые поражения кожи, Л., 1974, библиогр.; Degos R., Delort I. et Tricot R. Dermatite papulo-squameuse atrophiante, Bull. Soc. fran Источник: Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание
Оглавление
Электронейромиография (ЭНМГ) – современный метод инструментальной диагностики, позволяющий определить сократительную способность мышц и состояние нервной системы. Обследование дает возможность обнаружения не только функциональных и органических патологий нервной системы. Диагностика проводится и в урологической, хирургической, акушерской и офтальмологической практиках. Метод обладает большим количеством показаний.
Процедура электронейромиографии заключается в воздействии низкоинтенсивных электрических импульсов и фиксации ответной реакции специальным оборудованием.
Во время нее оцениваются такие важные показатели функциональности организма пациента, как:
В зависимости от подозреваемой патологии и ее симптомов назначается комплексное или локальное исследование.
Проводят такую диагностику, как:
Как правило, обследование проводится неоднократно. Сначала метод задействуют при диагностировании патологии, а затем с его помощью контролируют эффективность терапии.
Методика проведения диагностики
ЭНМГ верхних конечностей и других частей тела проводится с помощью специального оборудования. Оно регистрирует скорость прохождения нервного импульса к тканям. Во время проводимой стимуляции у пациента могут возникать неприятные ощущения, но не боль. Дискомфорт обусловлен раздражением нерва и дальнейшим сокращением мышцы. При игольчатой диагностике электроды вводятся непосредственно в мышцы. Пациент может испытать небольшую боль на подготовительном этапе и при извлечении электродов. Это также обусловлено воздействием на нервные окончания.
Процедура обычно занимает 30-60 минут. Пациент находится в специальном кресле сидя, полусидя или лежа. Участки кожи, которые будут соприкасаться с электродами, тщательно обрабатываются антисептиком. Затем на мышечную ткань накладываются электроды. Сначала мышцы пациента расслаблены, и диагностика проводится в этом состоянии. Затем пациента просят напрячь мышцы. Это позволяет зарегистрировать импульсы другого вида.
Все полученные результаты фиксируются в компьютере. При желании их можно записать на диск или распечатать на бумаге.
Результаты обследования выдаются сразу же. Расшифровкой занимается врач.
С какой целью проводится электронейромиография?
Нормальное функционирование всего организма человека возможно только при адекватной работе нервной системы. Именно она обеспечивает наши движения и реакции на внешние раздражители. Движения и рефлексы контролируются центральной нервной системой. Если в каком-то ее звене происходят нарушения, передача импульсов от нервных волокон к мышцам замедляется. Методика ЭНМГ как раз и позволяет определить возникшие нарушения.
Современная методика является одной из самых информативных. Если проводить диагностику на ранних стадиях развития патологического процесса, можно быстро провести терапию и избавить пациента от ряда опасных осложнений, которые могут стать причиной пареза или паралича конечностей, например.
В рамках исследования специалистам удается определить такие важные характеристики нарушений, как:
Также электронейромиография ног, рук и других частей тела дает возможность повышения уровня эффективности терапии.
Способы проведения исследования
Суть этого метода заключается в стимуляции отдельных нервов. Электроды при таком способе проведения исследования накладываются на поверхность кожи в местах, где проходят нервы. Скорость проведения нервного импульса фиксируется компьютерной техникой. При данном способе диагностики определяется и выраженность мышечного ответа.
Проводится стимуляционная электронейромиография при:
При таком способе исследования электроды вводятся непосредственно в мышцы.
Этот метод исследования актуален при:
Проводятся и смешанные исследования. Они подразумевают накладывание электродов на поверхность кожи и их внедрение непосредственно в мышцы.
Выбор в пользу подходящего способа проведения диагностики осуществляет врач. Зависит выбор от возраста пациента, его общего состояния, предполагаемого диагноза, наличия сопутствующих патологий и ряда других факторов.
Медицинские показания для проведения диагностики
Электронейромиография конечностей и других частей тела проводится при подозрении на:
Пройти такую диагностику, как электронейромиография (ЭНМГ), рекомендуется при:
Сделать электронейромиографию ваш врач может посоветовать и в других случаях. Не отказывайтесь от современной диагностики! Помните, что она может помочь поставить точный диагноз и максимально быстро приступить к лечению обнаруженной патологии.
В каких случаях диагностика противопоказана?
ЭНМГ конечностей и других частей тела не проводится при:
Здесь перечислены только абсолютные противопоказания. На самом деле, обследование не проводится и в ряде других случаев.
Обо всех противопоказаниях вам расскажет врач. Перед началом диагностики обратите внимание своего врача на перенесенные заболевания и те, которые выявлены у вас в настоящий момент. Перед ЭНМГ нижних конечностей и других частей тела сообщите о наличии кардиостимуляторов, протезов, хронических патологиях, психических и иных расстройствах. Это позволит специалисту принять правильное решение о целесообразности проведения диагностики в вашем случае.
Непосредственно перед диагностикой откажитесь от:
Как правильно объяснить полученные результаты исследования?
Важно! Расшифровать все показатели, полученные во время диагностики, и правильно оценить их может только опытный специалист, обладающий необходимыми навыками и результатами. При получении результатов врач обязательно сравнивает их с нормальными, а затем оценивает степень отклонений. После этого устанавливается предварительный диагноз.
Одним из преимуществ исследования является то, что его результатом является графическое изображение. Благодаря ему все изменения нервной и мышечной активности отображаются визуально. Это упрощает интерпретацию результатов обследования. При необходимости проводятся дополнительные обследования. Они позволяют уточнить поставленный диагноз. Также дополнительные обследования назначаются в ходе терапии, для ее корректировки с целью повышения эффективности.
Для получения точных результатов ЭНМГ необходимо:
Преимущества проведения процедуры в МЕДСИ
Чтобы записаться на диагностику и уточнить цену электронейромиографии, позвоните в МЕДСИ
Болезнь дега что это
Обычно возникает между вторым и четвертым десятилетиями жизни, описаны единичные случаи у подростков.Частота заболевания у мужчин и женщин одинаковая.Наблюдались случаи заболевания с семейной историей.Патогенез неизвестен.Считается, что в основе заболевания лежит вазопатия и васкулярная коагулопатия.Другие теории предусматривают вирусную или аутоимунную причину заболевания.
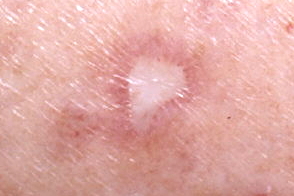
Заболевание начинается с появления эритематозных, реже телесного цвета, папул 2-5 мм в диаметре.Спустя 2-4 недели центральная часть папул атрофируется и западает с приобретением фаянсово-белого цвета, а в периферической части формируется отечный гладкий валик от розового до буро-синюшного цвета с телангиоэктазиями.Со временем некоторые очаги поражения увеличиваются в размерах и представляют собой бляшки округлой, или неправильной формы, на поверхности центральной части которых появляются сухие белые чешуйки, а периферическая часть постепенно истончается.Исходом эволюции элемента сыпи является оспенноподобный «штампованный» рубец.В этой стадии заболевание может напоминать атрофию Бланше.
Различают три формы злокачественного атрофического папулеза:
Симптомы системных поражений зависят от вовлеченного в патологический процесс органа.Наиболее часто это абдоминальные симптомы.Интенсивные боли в эпигастрии или правой подвздошной области возникают внезапно, часто сопровождаются кровавой рвотой, симптомами кишечной непроходимости, перфорации кишечника, внутреннего кровотечения(меленой). Несмотря на срочное хирургическое вмешательство, больные умирают во время этого первого кишечного эпизода или в ближайшие недели, после повторных перфораций кишечника. Летальность превышает 50%.
Диагноз ставиться на основании клинической картины и гистологического исследования, при котором при начальных изменених кожи обнаруживают ишемический инфаркт в виде клина, обращенный широким основанием к эпидермису с невыраженной воспалительной реакцией по периферии.Эпидермис в области инфаркта атрофичный, но слегка гиперкератотический в верхнем слое.В дерме обычно наблюдается отек, депозиты муцина и незначительный склероз. В основании очага определяется повреждение сосудов и тромбоз.В более поздних стадиях в зоне инфаркта появляются коллагеновые волокна, располагающиеся в виде пучков в различных направлениях.
Причиной инфаркта является поражение мелких артерий и артериол в виде эндоваскулита с пролиферацией интимы и набуханием эндотелиоцитов, часто сопровождаемое тромбозом.
До сих пор нет доказанного лечения идиопатического злокачественного атрофического папулеза. Первая линия лечения пациентов со всеми формами заболевания должна включать ингибиторы агрегации тромбоцитов (аспирин, клопидогрель, дипиридамол) и пентоксифиллин. В тяжелых случаях пациенты, не реагирующие на антиагрегантные средства, должны получать гепарин или варфарин.Сообщалось о применении с переменным успехом внутривенного иммунного глобулина, фототерапии ультрафиолетом В, антибиотиков, хлорохина, иммунодепрессантов, фенилбутазона и фибринолитиков. Системные стероиды утяжеляют течение болезни, поэтому назначать их не следует.
Главный «антистрессовый» гормон организма
Дегидроэпиандростерон или ДГЭА — является гормоном с андрогенной активностью. ДГЭА отвечает за развитие вторичных половых признаков, поддержание половой функции, а также обладает анаболическим действием. 90% гормона образуется в коре надпочечников, остальные 10% синтезируется у мужчин в семенниках, у женщин в яичниках.
Предшественником ДГЭА является холестерин. В свою очередь, ДГЭА преобразуется в другие стероидные гормоны. В организме мужчин ДГЭА конвертируется в более сильные андрогены: тестостерон и андростендион; у женщин — эстроген и прогестерон. Производство гормона происходит под контролем АКТГ.
Уровни ДГЭА достигают пика в юношеском возрасте, а затем постепенно снижаются. В 70–80 лет значения ДГЭА составляют лишь 10–20% от пикового значения в пубертатном периоде.
ДГЭА во многом работает как синергетический близнец другого гормона стресса — кортизола. Это помогает организму более эффективно адаптироваться к стрессовому воздействию. Стресс может быть любым: физическим, психическим и эмоциональным, но его воздействие всегда происходит длительно. Например, учеба, которая дается человеку с трудом или изнуряющие условия на работе — могут стать источником серьезных проблем для здоровья.
Исследования показали, что снижение уровня ДГЭА связано с аллергией, воспалением, усталостью, аутоиммунными проблемами, сексуальной дисфункцией, инфекциями, бессонницей, снижением когнитивных функций, сердечно-сосудистыми заболеваниями, потерей массы костной ткани, депрессией и раком.
ДГЭА и кардиоваскулярная патология
ДГЭА оказывает защитное действие по отношению к заболеваниям сердечно-сосудистой системы. Результаты исследования, опубликованные в 2014 г в журнале Американского колледжа кардиологов, показали, что низкий уровень ДГЭА в крови связан с риском развития коронарной болезни сердца у пожилых мужчин. Ученые из Гарвардской школы общественного здравоохранения обнаружили связь между низкими уровнями ДГЭА и высоким риском развития инсульта у пожилых женщин.
ДГЭА и остеопороз
ДГЭА улучшает минеральную плотность костной ткани и тормозит остеопороз. Особенно это важно для женщин, которые находится в постменопаузе и страдают от дефицита женских половых гормонов.
ДГЭА и сексуальное поведение
Здоровые уровни ДГЭА поддерживают здоровую сексуальную жизнь. ДГЭА улучшает либидо у мужчин и женщин в равной степени.
ДГЭА и когнитивные функции
Исследования показали, что ДГЭА поддерживает здоровые когнитивные функции и настроение. Гормон поддерживает производство и функционирование нейротрансмиттеров в мозге — химических веществ, которые влияют на память и настроение.
Было обнаружено, что ДГЭА обладает регенеративной активностью по отношению к тканям мозга. Люди, страдающие от болезни Альцгеймера, имеют низкий уровень факторов роста, жизненно необходимых для нервной ткани. ДГЭА может защитить тонкие ткани мозга, сохранив их.
Люди с низким уровнем ДГЭА более восприимчивы к тревоге и депрессии.
ДГЭА и метаболический ответ на инсулин
ДГЭА предотвращает развитие сахарного диабета. Гормон позволяет клеткам более эффективно усваивать глюкозу, тем самым снижая резистентность тканей к инсулину. Как известно, это ведущая причина развития сахарного диабета 2-го типа.
ДГЭА и здоровье иммунной системы
ДГЭА имеет решающее значение для укрепления иммунной системы. При хроническом стрессе уровень кортизола падает, и иммунная система оказывается подавленной. Но здоровые уровни ДГЭА могут уравновесить это состояние.
Некоторыми исследователями было продемонстрировано, что ДГЭА играет определенную роль в борьбе с аутоиммунными состояниями, особенно с красной волчанкой.
Недостаток ДГЭА способствует ряду заболеваний и состояний, поэтому для поддержания оптимального сердечно-сосудистого здоровья и жизнеспособности на протяжении всей жизни важно следить за уровнем ДГЭА. Возможно определение гормона в образцах крови, а также в образцах слюны.
Поскольку для хорошего здоровья имеет значение правильный баланс гормонов, поэтому уровень ДГЭА сопоставляют с уровнем кортизола.
Тестирование уровня ДГЭА и сохранение гормонального баланса между стресс-гормонами является ключом успеха на пути к долголетию. Хороший уровень ДГЭА поможет почувствовать себя моложе, сильнее и увереннее.