Болезнь буше что это
Болезнь буше что это
Склередеме Бушке почти всегда предшествует инфекция верхних дыхательных путей (ангина, тонзиллит, фарингит, скарлатина и др) или другое заболевание стрептококковой природы (рожа и др).
Симптомы
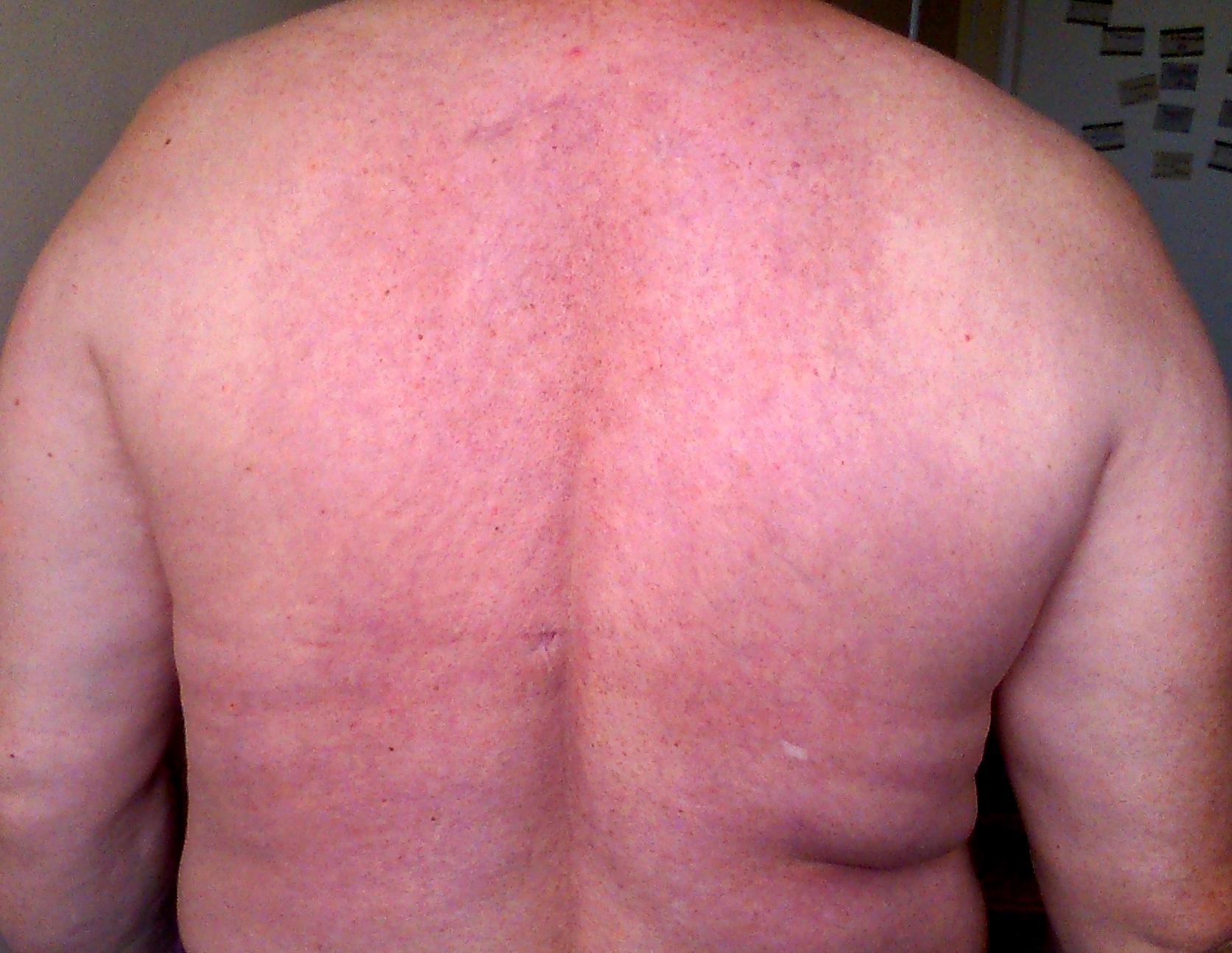
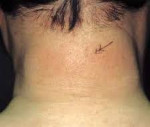
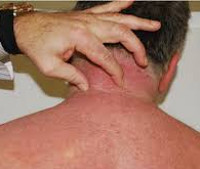
внезапное прогрессирующее уплотнение кожи и подлежащих тканей шеи и лица, достигающее каменистой плотности, которое быстро распространяется на плечи, грудь, верхнюю часть спины, иногда – живот;
мимика лица уменьшается, кожные складки и морщины сглаживаются;
кожа натянута, но сохраняет обычную окраску, нередко гиперемирована;
имеется скованность при движениях шеи, затруднение движения в плечевом поясе, чувство стягивания;
заболевание может сопровождаться субфебрилитетом, общей слабостью, болями в мышцах и суставах.
Зачем нужна консультация ревматолога?
Диагностика заболевания затруднительна. Диагноз устанавливается поздно, страдает качество жизни.
Насколько эффективно лечение Склередемы Бушке?
При своевременной диагностике и рано начатой терапии, Склередема Бушке успешно лечится глюкокортикоидами иногда антифиброзными препаратами, возможно полное выздоровление. Терапия должна быть длительной (не менее года), осуществляться под наблюдением врача-ревматолога.
Специалисты, занимающиеся диагностикой и лечением в институте: сотрудники лаборатории микроциркуляции и воспаления
Запишитесь на приём к специалисту:
по телефонам: +7 495 109-29-10, +7 495 109-39-99
получить услугу заочно
Официальный сайт ФГБНУ «Научно-исследовательский институт ревматологии им. В.А. Насоновой»
Склередема Бушке – это редкое склеродермоподобное заболевание, характеризующееся индуративно-фиброзными изменениями кожных покровов. Клинически проявляется утолщением, уплотнением кожи лица, шеи, верхней части туловища, приводящим к ограничению движений. Диагноз ставится на основании гистологического исследования пораженного участка кожи. В ряде случаев лечение не требуется, склередема регрессирует самостоятельно. При длительном упорном течении используются разные методы терапии – глюкокортикостероиды, антифиброзные средства, фототерапия. Также эффективно применение факторов свертывания крови, лучевой терапии.
МКБ-10
Общие сведения
Склередема Бушке (СБ, син. ‒ отечная склеродермия, прогрессирующая доброкачественная подкожная индурация, склередема взрослых) – патология, по симптоматике сходная с очаговой склеродермией и кожными проявлениями системной склеродермии. Впервые данная болезнь была описана немецким дерматологом А.Бушке в 1902 году. Существует 2 возрастных пика заболеваемости – от 1 года до 20 лет, от 41 до 50 лет. Женщины страдают чаще, чем мужчины. Склередема нередко ассоциирована с другими аутоиммунными ревматическими заболеваниями (ревматоидным артритом, анкилозирующим спондилоартритом, синдромом Шегрена), злокачественными новообразованиями, особенно из области онкогематологии.
Причины
На сегодняшний день точная причина склередемы Бушке неизвестна. Однако прослеживается четкая связь между развитием склередемы и перенесенной стрептококковой инфекцией верхних дыхательных путей, вирусными инфекциями (краснухой, эпидемическим паротитом, ветрянкой). Имеются сведения о возникновении склередемы после туберкулезного лимфаденита. Также фоном для появления СБ служат эндокринные болезни – сахарный диабет, тиреотоксикоз, инсулинома. Предполагается роль наследственной предрасположенности. Были описаны семейные случаи СБ.
Патогенез
Механизм патологических процессов при склередеме Бушке остается не до конца изученным. Некоторые авторы утверждают, что под влиянием различных триггеров нарушается вегетативная иннервация дермы, вырабатываются медиаторы воспаления. В результате в дерме и подкожной клетчатке происходит избыточное накопление мукоидоподобных веществ (гиалуроновой кислоты, мукополисахаридов), разрастание коллагеновых и эластических волокон.
Склередема после стрептококковой ангины обусловлена молекулярной мимикрией, т. е. сходством антигенной структуры стрептококка и клеток дермы, что приводит к выработке антител и перекрестной иммунной реакции. При сахарном диабете важное значение отводится длительной гипергликемии и инсулинорезистентности, стимулирующим синтез коллагена и его неферментативное гликозилирование, из-за чего волокна коллагена становятся менее эластичными и более жесткими.
Классификация
В клинической ревматологии существует классификация, выделяющая три типа склередемы Бушке (в зависимости от предшествующего заболевания), различающихся по течению, прогнозу и требуемым методам лечения:
Симптомы склередемы Бушке
Начало обычно острое, внезапное. На лице и шее появляются мелкие участки уплотнения. Кожные складки и морщины лица сглаживаются. Процесс очень быстро распространяется на верхнюю часть груди и спины. Может быть затронута кожа рук, ног, поясницы, но кисти и пятки всегда остаются интактными. Кожа приобретает бледный или слегка синюшный оттенок. По плотности и напряженности кожу можно сравнить с парафином, ее не удается собрать в складку. Поражение всегда симметричное.
Осложнения
Склередема Бушке редко вызывает серьезные осложнения. Описаны лишь единичные случаи инвалидизации больных из-за выраженного затруднения движений, снижающего работоспособность и лишающего возможности самообслуживания. Ксерофтальмия может привести к кератиту, изъязвлению и прободению роговицы. При перикардите есть риск возникновения жизнеугрожающих нарушений ритма сердца и тяжелой сердечной недостаточности. В основном неблагоприятные последствия, представляющие опасность для пациента, связаны с патологией, на фоне которой развилась СБ – сахарный диабет, новообразования.
Диагностика
Курацией пациентов со СБ занимаются врачи дерматологи и ревматологи. В постановке диагноза важную роль играют анамнестические данные, а именно ‒ перенесенные и сопутствующие заболевания. При осмотре кожа гладкая, блестящая и плотная. При перикардите в сердце выслушиваются глухие тоны, также отмечаются признаки недостаточности кровообращения – увеличение печени, разбухание яремных (шейных) вен. Проводятся следующие виды обследования:
Помимо диагностики СБ, обследование должно быть направлено на поиск болезни, которая могла послужить пусковым фактором. Особенно это касается II и III типов. Для этого определяется содержание антистрептолизина-О, гликированного гемоглобина, парапротеинов в крови. В моче исследуется уровень общего белка, наличие белка Бенс-Джонса. При необходимости проводится иммунофенотипирование клеток крови, трепанобиопсия – взятие образца костного мозга для микроскопии.
СБ в первую очередь нужно дифференцировать с очаговой и системной склеродермией. С этой целью производится анализ на специфические антитела – антинуклеарный фактор, антитела к топоизомеразе, антицентромерные антитела. Также склередему следует отличать от диффузного эозинофильного фасциита, поздней кожной порфирии, синдрома Вернера (прогерии взрослых).
Лечение склередемы Бушке
Пациенты подлежат обязательной госпитализации в ревматологическое или дерматологическое отделение. Этиотропной терапии не существует. Однако чаще всего, например, во многих случаях I типа склередемы, никакого лечения не требуется. Заболевание регрессирует самостоятельно через несколько недель. Нередко достаточно проведения терапии причинной патологии (антибиотики, сахароснижающие препараты, химиотерапия и т. д.), спровоцировавшей СБ. При тяжелом и упорном течении склередемы применяются различные методы патогенетического воздействия:
Прогноз и профилактика
Склередема Бушке – доброкачественное заболевание, очень редко приводящее к серьезным осложнениям. Примерно у половины всех пациентов наступает самостоятельный регресс симптомов. В единичных случаях возможны выраженные затруднения движений. Прогноз главным образом определяется болезнью, послужившей фоном для склередемы. В качестве профилактики может быть рекомендован грамотный контроль гликемии людям с сахарным диабетом, ранняя диагностика злокачественных новообразований, общие меры по укреплению иммунитета для предотвращения вирусных инфекций и стрептококковой ангины – регулярные физические упражнения, сбалансированное питание, закаливание и пр.
Публикации в СМИ
Лептоспироз
Лептоспироз — острое инфекционное заболевание, вызываемое бактериями рода Leptospira; характеризуется лимфоцитарным менингитом, гепатитом, нефритом.
Этиология. Leptospira interrogans — спиральные одиночные бактерии с изогнутыми концами, относящиеся к отряду Spirochaetales; вид представлен более 100 паразитическими и сапрофитными серологическими вариантами.
Эпидемиология • Лептоспироз распространён повсеместно • Основной резервуар — дикие и домашние (свиньи, крупный рогатый скот) животные • Фекально-оральный путь передачи • Человек заражается при проведении сельскохозяйственных работ; реже при контактах с животными и через пищевые продукты • Пик заболеваемости приходится на тёплый сезон (май-сентябрь).
Заболеваемость: 1,0 на 100 000 населения в 2001 г.
Классификация и клиническая картина
• Безжелтушная форма •• Инкубационный период — 5–12 сут •• Резкий подъём температуры тела до 39–40 °С. Температурная кривая ремиттирующая, возможны 2–3 волны подъёма и спада •• Мышечные и головные боли •• Конъюнктивит, гиперемия склер и лица •• На 3–5 сут возможно появление ярко-розовой сыпи (иногда кореподобной) на конечностях и туловище •• Положительный симптом поколачивания; в моче — умеренная альбуминурия; в ликворе — плеоцитоз и повышенное содержание белка •• Тошнота, рвота (иногда с кровью), абдоминальные боли •• У 15–25% — увеличение селезёнки, реже увеличение печени и менингеальные признаки •• В некоторых случаях отмечают двустадийное течение заболевания — в первой доминируют гриппоподобные проявления; для второй (через несколько суток или недель) характерна типичная клиника безжелтушного лептоспироза •• Прогноз заболевания благоприятный, более тяжело протекают поражения, вызванные сероварами australis и autumnalis. Нередко отмечают рецидивы, но их проявления более лёгкие •• Осложнения — нефриты, пневмонии и иридоциклиты.
• Желтушный (иктерогеморрагический) лептоспироз (болезнь Васильева–Вейля) — наиболее злокачественная форма •• Возбудитель — Leptospira interrogans icterohaemorragiae •• Инкубационный период — 2–19 сут (в среднем 7–13 сут) •• Заболевание начинается остро, температура тела повышается до 39–40 °С. Лихорадка ремиттирующая, держится 5–7 сут и затем снижается до субфебрильных или нормальных величин •• Одновременно с падением температуры тела (иногда со 2–4 дня заболевания) появляется желтушное окрашивание кожи и слизистых оболочек. Приблизительно у 30% наблюдают вторичный, обычно укороченный, подъём температуры тела после периода апирексии (вторая неделя болезни); в начале 2 нед желтуха и геморрагические проявления становятся более интенсивными •• Мышечные и головные боли •• Конъюнктивит и эписклеральная инъекция •• Тошнота, рвота (часто с кровью) и боли в животе •• Геморрагические герпетические высыпания на лице •• Практически у всех больных выявляют увеличение печени и селезёнки •• Признаки тяжёлого нефрита — выраженная альбуминурия, иногда гематурия, уменьшение мочеотделения вплоть до анурии (наиболее частая причина смерти при лептоспирозах) •• Резкое снижение свёртываемости крови, азотемия •• Течение заболевания особенно тяжёлое у лиц пожилого возраста, летальность может достигать 15%. В благоприятных случаях с конца второй недели и в течение последующих 5–6 нед наступает постепенное выздоровление •• Осложнения: поражения органов зрения — парезы наружных мышц глаз, иридоциклиты, увеиты и воспаления глазного нерва •• Выздоровление сопровождается выработкой стойкого иммунитета.
Методы исследования • Микроскопия крови наиболее эффективна в первые дни заболевания, проводят тёмнопольную микроскопию либо исследуют мазки, окрашенные по Романовскому–Гимзе. Количество лептоспир, циркулирующих в крови, невелико, поэтому необходимо исследование нескольких образцов либо предварительное центрифугирование исследуемого образца • Внутрибрюшинное заражение морских свинок (15–20 мл крови, взятой в первые дни заболевания до появления желтухи) с последующей (через 48–72 ч) микроскопией брюшинного экссудата и крови и наблюдением за животными • РА и реакцию лизиса с сывороткой пациента и стандартным набором микроорганизмов проводят на 2–3-й неделе заболевания. Через неделю необходимо повторить реакции для выявления нарастания титров АТ.
Лечение • Госпитализацию проводят по клиническим показаниям • Постельный режим, молочно-растительная диета • Антибиотики •• Бензилпенициллин 6–12 млн ЕД/сут в/в или ампициллин по 500–1 000 мг каждые 6 ч в/в •• В менее тяжёлых случаях — доксициклин по 100 мг внутрь 2 р/сут, ампициллин по 500–750 мг внутрь каждые 6 ч или амоксициллин по 500 мг внутрь каждые 6 ч — в течение 5–7 дней • Инфузионная терапия.
Профилактика • Строгий контроль за качеством питьевой воды и проводимыми работами по строительству колодцев и водопроводных систем • Дератизация в эндемичных очагах • Предубойный осмотр и выявление инфицированных животных • Запрещение продажи молока без ветеринарно-санитарного исследования • Плановое обследование собак по эпидемиологическим показаниям и отстрел бродячих животных • В группах населения, наиболее подверженных заражению, проводят вакцинацию феноловой поливалентной вакциной, содержащей Аг сероваров icterohaemorragiae, grippotyphosa и pomona, трёхкратно с недельными интервалами.
Синонимы • Осенняя лихорадка • Тибиальная лихорадка • Японская семидневная лихорадка • Болезнь свинопасов • Болезнь Буше–Гзеля • Болотная (водная) лихорадка • Австралийский лептоспироз • Австралийская семидневная лихорадка • Собачий лептоспироз (каникулёз) • Болезнь сборщиков гороха.
МКБ-10 • A27 Лептоспироз
Код вставки на сайт
Лептоспироз
Лептоспироз — острое инфекционное заболевание, вызываемое бактериями рода Leptospira; характеризуется лимфоцитарным менингитом, гепатитом, нефритом.
Этиология. Leptospira interrogans — спиральные одиночные бактерии с изогнутыми концами, относящиеся к отряду Spirochaetales; вид представлен более 100 паразитическими и сапрофитными серологическими вариантами.
Эпидемиология • Лептоспироз распространён повсеместно • Основной резервуар — дикие и домашние (свиньи, крупный рогатый скот) животные • Фекально-оральный путь передачи • Человек заражается при проведении сельскохозяйственных работ; реже при контактах с животными и через пищевые продукты • Пик заболеваемости приходится на тёплый сезон (май-сентябрь).
Заболеваемость: 1,0 на 100 000 населения в 2001 г.
Классификация и клиническая картина
• Безжелтушная форма •• Инкубационный период — 5–12 сут •• Резкий подъём температуры тела до 39–40 °С. Температурная кривая ремиттирующая, возможны 2–3 волны подъёма и спада •• Мышечные и головные боли •• Конъюнктивит, гиперемия склер и лица •• На 3–5 сут возможно появление ярко-розовой сыпи (иногда кореподобной) на конечностях и туловище •• Положительный симптом поколачивания; в моче — умеренная альбуминурия; в ликворе — плеоцитоз и повышенное содержание белка •• Тошнота, рвота (иногда с кровью), абдоминальные боли •• У 15–25% — увеличение селезёнки, реже увеличение печени и менингеальные признаки •• В некоторых случаях отмечают двустадийное течение заболевания — в первой доминируют гриппоподобные проявления; для второй (через несколько суток или недель) характерна типичная клиника безжелтушного лептоспироза •• Прогноз заболевания благоприятный, более тяжело протекают поражения, вызванные сероварами australis и autumnalis. Нередко отмечают рецидивы, но их проявления более лёгкие •• Осложнения — нефриты, пневмонии и иридоциклиты.
• Желтушный (иктерогеморрагический) лептоспироз (болезнь Васильева–Вейля) — наиболее злокачественная форма •• Возбудитель — Leptospira interrogans icterohaemorragiae •• Инкубационный период — 2–19 сут (в среднем 7–13 сут) •• Заболевание начинается остро, температура тела повышается до 39–40 °С. Лихорадка ремиттирующая, держится 5–7 сут и затем снижается до субфебрильных или нормальных величин •• Одновременно с падением температуры тела (иногда со 2–4 дня заболевания) появляется желтушное окрашивание кожи и слизистых оболочек. Приблизительно у 30% наблюдают вторичный, обычно укороченный, подъём температуры тела после периода апирексии (вторая неделя болезни); в начале 2 нед желтуха и геморрагические проявления становятся более интенсивными •• Мышечные и головные боли •• Конъюнктивит и эписклеральная инъекция •• Тошнота, рвота (часто с кровью) и боли в животе •• Геморрагические герпетические высыпания на лице •• Практически у всех больных выявляют увеличение печени и селезёнки •• Признаки тяжёлого нефрита — выраженная альбуминурия, иногда гематурия, уменьшение мочеотделения вплоть до анурии (наиболее частая причина смерти при лептоспирозах) •• Резкое снижение свёртываемости крови, азотемия •• Течение заболевания особенно тяжёлое у лиц пожилого возраста, летальность может достигать 15%. В благоприятных случаях с конца второй недели и в течение последующих 5–6 нед наступает постепенное выздоровление •• Осложнения: поражения органов зрения — парезы наружных мышц глаз, иридоциклиты, увеиты и воспаления глазного нерва •• Выздоровление сопровождается выработкой стойкого иммунитета.
Методы исследования • Микроскопия крови наиболее эффективна в первые дни заболевания, проводят тёмнопольную микроскопию либо исследуют мазки, окрашенные по Романовскому–Гимзе. Количество лептоспир, циркулирующих в крови, невелико, поэтому необходимо исследование нескольких образцов либо предварительное центрифугирование исследуемого образца • Внутрибрюшинное заражение морских свинок (15–20 мл крови, взятой в первые дни заболевания до появления желтухи) с последующей (через 48–72 ч) микроскопией брюшинного экссудата и крови и наблюдением за животными • РА и реакцию лизиса с сывороткой пациента и стандартным набором микроорганизмов проводят на 2–3-й неделе заболевания. Через неделю необходимо повторить реакции для выявления нарастания титров АТ.
Лечение • Госпитализацию проводят по клиническим показаниям • Постельный режим, молочно-растительная диета • Антибиотики •• Бензилпенициллин 6–12 млн ЕД/сут в/в или ампициллин по 500–1 000 мг каждые 6 ч в/в •• В менее тяжёлых случаях — доксициклин по 100 мг внутрь 2 р/сут, ампициллин по 500–750 мг внутрь каждые 6 ч или амоксициллин по 500 мг внутрь каждые 6 ч — в течение 5–7 дней • Инфузионная терапия.
Профилактика • Строгий контроль за качеством питьевой воды и проводимыми работами по строительству колодцев и водопроводных систем • Дератизация в эндемичных очагах • Предубойный осмотр и выявление инфицированных животных • Запрещение продажи молока без ветеринарно-санитарного исследования • Плановое обследование собак по эпидемиологическим показаниям и отстрел бродячих животных • В группах населения, наиболее подверженных заражению, проводят вакцинацию феноловой поливалентной вакциной, содержащей Аг сероваров icterohaemorragiae, grippotyphosa и pomona, трёхкратно с недельными интервалами.
Синонимы • Осенняя лихорадка • Тибиальная лихорадка • Японская семидневная лихорадка • Болезнь свинопасов • Болезнь Буше–Гзеля • Болотная (водная) лихорадка • Австралийский лептоспироз • Австралийская семидневная лихорадка • Собачий лептоспироз (каникулёз) • Болезнь сборщиков гороха.
Как диагностировать и лечить боковой амиотрофический склероз
Материал проверил и прокомментировал Лев Брылев, врач-невролог, к.м.н., заведующий 1-м неврологическим отделением ГКБ им. В.М. Буянова, медицинский директор фонда «Живи сейчас»
Что такое боковой амиотрофический склероз
Боковой амиотрофический склероз (БАС) — это редкое неврологическое заболевание, которое затрагивает нервные клетки (нейроны), отвечающие за контроль произвольных движений [1]. Другие названия — болезнь Шарко, болезнь мотонейрона, болезнь моторных нейронов. БАС прогрессирует, а это означает, что со временем симптомы ухудшаются. При этом интеллект у большинства больных сохраняется на протяжении всего периода болезни.
Моторные нейроны — это нервные клетки, которые проходят от головного мозга к спинному, а также к мышцам по всему телу. Они инициируют и обеспечивают жизненно важные коммуникационные связи между мозгом и произвольными мышцами. Сообщения от двигательных нейронов в головном мозге (верхних двигательных нейронов) передаются двигательным нейронам в спинном мозге и двигательным ядрам головного мозга (нижним двигательным нейронам), а также от спинного мозга и двигательных ядер головного мозга к определенным мышцам.
БАС — редкое нейродегенеративное заболевание. При нем верхние и нижние двигательные нейроны дегенерируют или умирают и перестают посылать импульсы мышцам [2]. Неспособные функционировать, они постепенно ослабевают, начинают подергиваться (так называемые фасцикуляции) и истощаются (атрофия). В конце концов мозг теряет способность инициировать произвольные движения и контролировать их [3].
Симптомы бокового амиотрофического склероза
Начало болезни может проходить незаметно, но постепенно симптомы нарастают, приводя к очевидной слабости и атрофии мышц. Ранние признаки заболевания включают [4]:
Часто пациенты обращают внимание на трудности, возникающие при привычных движениях: попытке застегнуть пуговицу или открыть дверь ключом. Если симптомы появились в нижних конечностях, то человеку становится сложнее ходить, он часто спотыкается [5]. У других пациентов в первую очередь проявляются проблемы с речью и глотанием — «бульбарная» форма БАС. Независимо от того, где появились первые симптомы, в дальнейшем они распространяются и на другие части тела. Могут развиваться проблемы с движением, глотанием (дисфагия), речью или формированием слов (дизартрия) и дыханием (одышка).
Причины возникновения бокового амиотрофического склероза
Стадии развития бокового амиотрофического склероза
На основании многолетнего изучения БАС в НИИ неврологии Российской АМН раньше выделяли пять этапов развития болезни: продромальный, первые (локальные) признаки болезни, развернутая стадия, финальная стадия и этап продленной жизни [9]. Сейчас принято пользоваться шкалой стадирования заболевания Королевского колледжа в Лондоне.
Она учитывает один из трех уровней пирамидного тракта:
Для подсчета количества вовлеченных уровней следует оценить симптомы поражения трех регионов (наличие как минимум одного из симптомов указывает на вовлечение соответствующего уровня).
Различают следующие стадии болезни:
Таким образом, на четвертую стадию заболевания переходит пациент, у которого на любой стадии заболевания появляются показания для установки гастростомы (снижение массы тела на 10% и/или невозможность полноценно есть ртом) или показания к вспомогательной вентиляции легких (жизненная емкость легких ниже 50% или 80% в сочетании с симптомами гиповентиляции: ортопноэ, одышкой при нагрузке, избыточной дневной сонливостью).
Большинство людей с БАС умирают от дыхательной недостаточности обычно в течение трех-пяти лет с момента появления первых симптомов. Однако около 10% людей с БАС живут до десяти лет, 5% — до 20 лет [10]. В настоящее время нет лекарства от БАС и нет эффективного лечения, чтобы остановить или обратить вспять прогрессирование болезни.
Диагностика бокового амиотрофического склероза
Ни один тест не может помочь диагностировать БАС со стопроцентной гарантией. Диагноз ставится на основании подробного анамнеза симптомов и признаков, а также серии тестов, которые исключают другие имитирующие заболевания. Однако наличие отклонений в верхних и нижних мотонейронах убедительно свидетельствует о его развитии. Врач должен изучить историю болезни пациента и регулярно проводить неврологическое обследование, чтобы оценить течение и прогрессирование болезни. Симптомы БАС на ранних стадиях заболевания могут быть аналогичны симптомам целого ряда других более поддающихся лечению заболеваний или расстройств [11].
Для диагностики используют электромиографические мышечные визуальные тесты — специальный метод регистрации, который определяет электрическую активность мышечных волокон. Другой распространенный тест — исследование нервной проводимости, которое измеряет электрическую активность нервов и мышц, оценивая способность передачи сигнала. Специфические отклонения в результатах теста могут указывать, например, на форму периферической невропатии (повреждение нервов за пределами мозга) или миопатии, а не БАС.
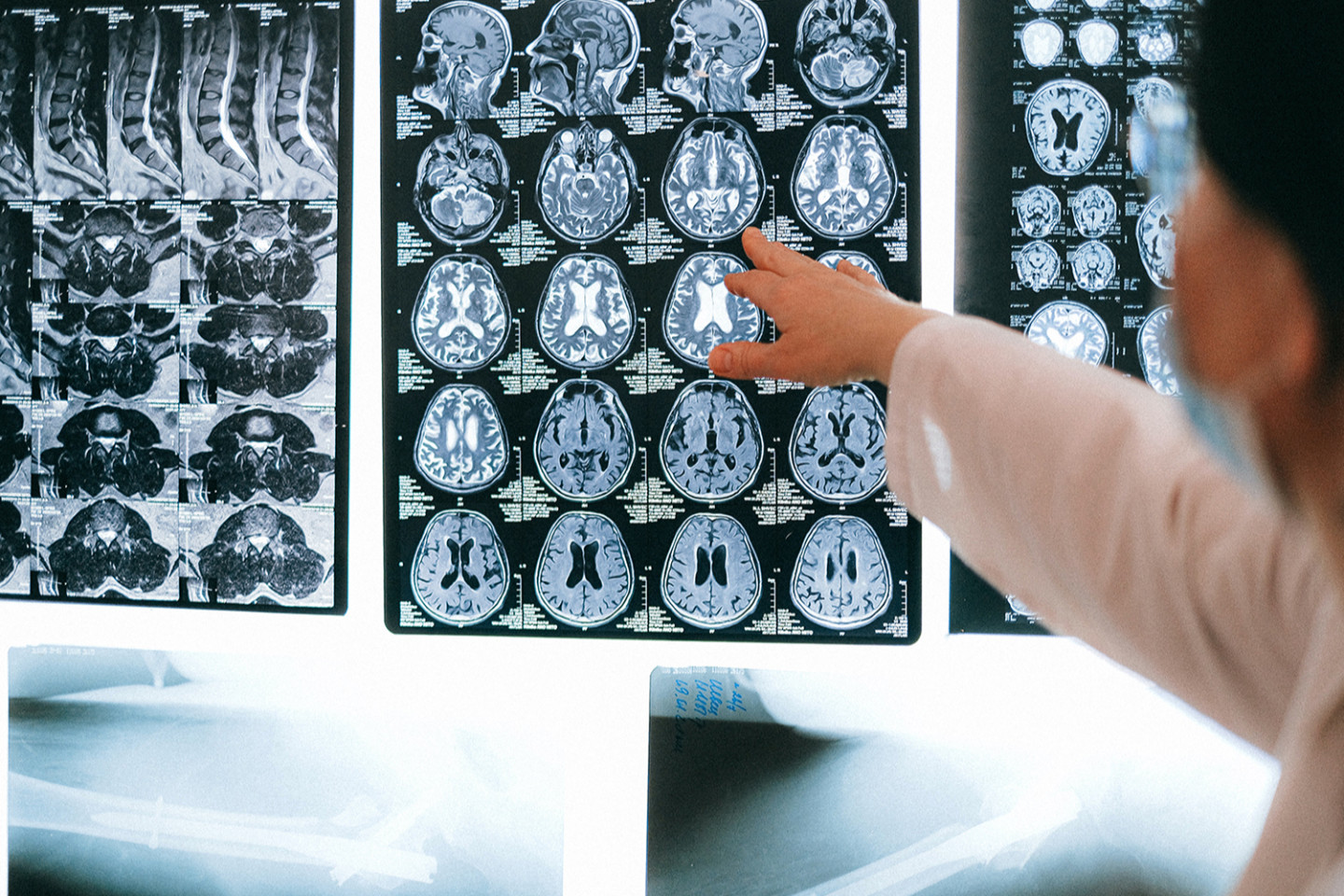
Врач может провести магнитно-резонансную томографию (МРТ) — неинвазивную процедуру, в которой для получения подробных изображений головного и спинного мозга используется магнитное поле и радиоволны. Иногда в ходе исследований выявляются такие проблемы, как опухоль, грыжи шейных межпозвоночных дисков или киста. Чтобы исключить другие заболевания, врач также назначает анализы крови и мочи.
Методы лечения бокового амиотрофического склероза
Лекарства от БАС не существует. Однако есть методы лечения, которые могут помочь контролировать симптомы, предотвратить ненужные осложнения и облегчить жизнь пациента [12].
Любое лекарство подбирается индивидуально, и его можно применять только по назначению врача. Последний также может назначать медикаментозную поддержку для облегчения симптомов БАС, к которым относятся мышечные судороги, жесткость мышц, избыток слюны и мокроты, а также псевдобульбарный аффект (непроизвольные и неконтролируемые эпизоды плача или смеха, иные яркие эмоциональные проявления). Тем, у кого болезнь сказалась на речевом аппарате, необходимы занятия с логопедом, который учит пациента говорить громче и яснее. Возможна запись голоса для использования в программе, если симптомы прогрессируют. На поздних стадиях понадобится компьютерный синтезатор речи с технологией отслеживания взгляда.
Помимо медикаментозного лечения и работы с логопедом, важно придерживаться здорового образа жизни. Страдающим БАС на начальных стадиях рекомендуют физиотерапию: мягкие аэробные нагрузки, например плавание, велосипедный спорт, прогулки и упражнения на растяжку, которые помогут предотвратить болезненные сокращения мышц. Диетологи помогают правильно питаться; когда пациент не может делать это самостоятельно, врачи подбирают желудочный зонд для кормления. Поскольку мышцы при БАС слабеют, человек может испытывать одышку и затрудненное дыхание в положении лежа. В таком случае врачи часто рекомендуют неинвазивную вентиляцию легких через маску. Поддерживающая терапия обсуждается с пациентом и членами его семьи, которые участвуют в уходе за больным.
Где получить помощь больным с БАС в России
Пациенты и их близкие могут обращаться в центры за помощью:
Комментарий врача
Лев Брылев, врач-невролог, к.м.н., заведующий 1-м неврологическим отделением ГКБ им. В.М. Буянова, медицинский директор фонда «Живи сейчас»
Заболеваемость БАС в России составляет 1,25 новых случаев на 100 тыс. населения в год. В стране проживают около 8–10 тыс. пациентов с БАС в возрасте 20–80 лет.
Врачи используют средства для замедления течения БАС, зарегистрированные на Западе. Одно из основных — рилузол. Он не восстанавливает поврежденные нейроны, но продлевает среднюю продолжительность жизни на срок от двух до четырех месяцев. Второе известное средство — эдаравон. Это антиоксидантный препарат, который замедляет нарастание неврологического дефицита на 33% у больных БАС в начальной и развернутой стадии заболевания, но не у пациентов с БАС, которые уже себя не обслуживают.
Правильное питание и физические упражнения, назначенные специалистом, могут на определенное время стабилизировать течение заболевания.
Проводятся новые исследования препаратов для лечения пациентов — носителей мутаций в определенных генах. В настоящее время это, в первую очередь, ген SOD1. Всем, кто прошел генетическое тестирование, которое подтвердило мутации в гене, следует связаться с фондом помощи больным БАС, так как это дает шанс принять участие в исследовании нового препарата.
Что касается профилактики, всем без исключения необходимо придерживаться здорового образа жизни, отказаться от курения и алкоголя, сбалансированно питаться, избегать переохлаждения и своевременно обращаться к терапевту при недомоганиях.