Болезнь брайта что это такое
Брайтова болезнь
Полезное
Смотреть что такое «Брайтова болезнь» в других словарях:
БРАЙТОВА БОЛЕЗНЬ — воспаление мочевых каналов и почек, характеризующееся выделением белковины в моче и приводящее к водянке; описана впервые английск. врачом Брайтом. Словарь иностранных слов, вошедших в состав русского языка. Павленков Ф., 1907. БРАЙТОВА БОЛЕЗНЬ… … Словарь иностранных слов русского языка
БРАЙТОВА БОЛЕЗНЬ — БРАЙТОВА БОЛЕЗНЬ, morbus Brighti, название, употреблявшееся в прежнее время для обозначения заболеваний почек, сопровождающихся выделением с мочой белка и явлениями водянки. Термин Б. б. связан с именем англ. врача Брайта (R. Bright), к рый в… … Большая медицинская энциклопедия
брайтова болезнь — (устар.; R. Bright, 1789 1858, англ. врач) см. Гломерулонефрит … Большой медицинский словарь
НЕФРИТ — НЕФРИТ. Содержание: I. Исторические данные. 288 II. Патологическая анатомия. 291 ІІІ. Подразделение нефритов. 297 IV. Этиология и патогенез нефритов. 299 V. Клиника и профилактика различных формН.: A. Острый… … Большая медицинская энциклопедия
НИКТУРИЯ — (отгреч. пух ночь и ouron моча), термин, предложенный (P6hu; 1903) для обозначения пат. симптома, состоящего в преимущественном выделении мочи в ночные часы. В норме человек 2/з 4/5 общего количества выводимой им через почки жидкости выделяет за… … Большая медицинская энциклопедия
Анеми́я — (anaemia; Ан + греч. haima кровь; син. малокровие) состояние, характеризующееся снижением содержания гемоглобина в единице объема крови, чаще при одновременном уменьшении количества эритроцитов. Анемия агастрическая (a. agastrica) железо и (или)… … Медицинская энциклопедия
Нефрит в медицине — (от νεφρος почка) Н. называется воспаление почки, которое большей частью бывает выражено более или менее одинаково с обеих сторон. Н. бывает острый или хронический. Острый Н. или острая Брайтова болезнь (по имени Rob. Bright a, впервые подробно… … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
Нефрит, в медицине — (от νεφρος почка) Н. называется воспаление почки, которое большей частью бывает выражено более или менее одинаково с обеих сторон. Н. бывает острый или хронический. Острый Н. или острая Брайтова болезнь (по имени Rob. Bright a, впервые подробно… … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
Болезнь Брайта как недуг утонченного гурманства и длительного пресыщения
Болезнь Брайта относится к группе заболеваний почек. В современной медицине такое состояние называется острым или хроническим нефритом. Эту болезнь связывают с утонченным гурманством и длительным пресыщением. Чрезмерное употребление лекарств, наркотиков и прочих веществ провоцирует воспаление почек, и те люди, кто злоупотребляет ими, расплачиваются за свое безрассудство глубокими дегенеративными изменениями в почках, что значительно сокращает им жизнь.
Историческая значимость
Болезнь была названа в честь врача-англичанина Ричарда Брайта, который первым описал симптомы в 1827 году. Он рассмотрел 25 случаев, связанных с водянкой, или отеком, и связал их с заболеванием почек в своих «Отчетах о медицинских случаях».
Исследование, проведенное Брайтом и другими врачами, выявило связь с гипертрофией сердца, что привело к предположению, что была задействована стимуляция сердца.
Одним из примечательных случаев болезни Брайта была ситуация с Арнольдом Эретом. Его состояние диагностировали 24 известных врача в Европе как неизлечимое. Тем не менее пациент вылечил себя от этой болезни, разработав систему исцеления «слизью без слизи».
В современной медицине термин «болезнь Брайта» стал устаревшей классификацией нефрита. Это связано с тем, что недуг связан с широким спектром заболеваний почек, для которых нет более описательных терминов, которые можно использовать.
Признаки и симптомы болезни Брайта
Характерными признаками заболевания были отек и белок в моче, которые также являются жизненно важной частью многих почечных состояний в современной медицине.
Широкий спектр симптомов, которые часто отмечались у пациентов с болезнью Брайта, включал в себя:
Кроме того, значительные признаки заболевания были отмечены в почках при вскрытии трупов.
Естественно, методы диагностики также отличались из-за ограничений, связанных с технологией и медицинским оборудованием. Например, уровень альбумина в моче определялся методом коагуляции при жаре и свечах.
Лечение болезни Брайта
В традиционной медицине пациентов с этим заболеванием лечили с помощью следующих методов:
Эффективность этих методов лечения значительно варьировала между каждым случаем и вовлеченными факторами. Этого следует ожидать, так как термин «болезнь Брайта» использовался для описания набора условий, основанных на характерных признаках.
Сегодня эти условия различаются при постановке диагноза, что позволяет врачам точно определить причину симптомов и разработать соответствующий план лечения для конкретного случая.
Отказ от ответственности: этот контент, включая советы, предоставляет только общую информацию. Это никоим образом не заменяет квалифицированное медицинское заключение. Для получения дополнительной информации всегда консультируйтесь со специалистом или вашим лечащим врачом.
Добавьте «Правду.Ру» в свои источники в Яндекс.Новости или News.Google, либо Яндекс.Дзен
Быстрые новости в Telegram-канале Правды.Ру. Не забудьте подписаться, чтоб быть в курсе событий.
Болезнь Брайта
Коды по Международной Класификации Болезней: N00, N01, N02, N05, N10, N11, N12
Болезнь Брайта является устаревшей классификацией нефрита, болезни почек. Он был назван в честь доктора Ричарда Брайта, который описал эту болезнь в начале 19 века. Из-за отсутствия понимания того, как работают почки, хронический и острый нефрит были рассмотрены доктором Брайтом одинаково. Болезнь Брайта, как правило, поддается лечению, но может вызывать долгосрочные и серьезные осложнения.
Причины возникновения Болезни Брайта
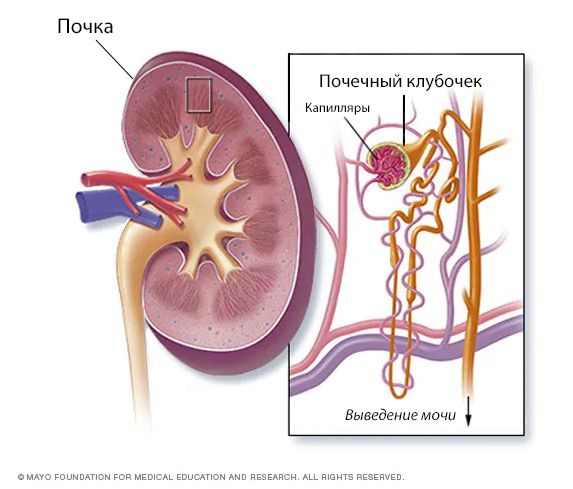
Оба типа нефрита вызваны воспалением части почек, как правило, клубочков или почечных каналов. Одна часть почки ответственна за фильтрацию крови, вторая часть объединяет те части почки, где собирается жидкость после фильтрации в клубочках. Воспаление, может быть вызвано множеством условий, волчанкой, инфекцией мочевыводящих путей, бактериальными инфекциями, и аллергией, вызванной на определенные лекарства. Инфекционные заболевания, такие как пневмония, корь, мононуклеоз и гепатит, могут также стать причиной возникновения болезни Брайта, так как в крови накапливается слишком мало калия или много кальция. Кроме того, использование нестероидных противовоспалительных препаратов (НПВП) в высоких дозах, на протяжении длительного периода времени, может также вызвать воспаление почек.
Симптомы Болезни Брайта
Классические и современные методы лечения
Код по Международной Класификации Болезней: Y84.1
Болезнь Брайта в прошлом лечилась диуретиками и слабительными средствами, а также кровопусканием. Современные методы лечения почек назначаются после тщательного обследования. Например, если у человека есть нефрит от чрезмерного использования НПВП, то прекращение использование НПВП или их правильная дозировка, как правило, значительно уменьшает воспалительный процесс. Ограниченное употребление солей в пище, белков и жидкости может также снизить высокое кровяное давление. Антибиотики или противовирусные препараты помогают при инфекциях, таких как инфекция мочевых путей или пневмония. При тяжелом и запущенном воспалении почек необходим диализ.
Осложнения при Болезни Брайта
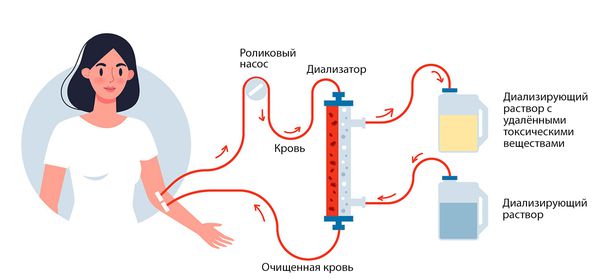
Болезнь Брайта легко лечиться при своевременном ее выявлении, но у некоторых людей развиваются тяжелые осложнения. Наиболее частым осложнением является почечный синдром, в котором белки и эритроциты просачиваются в мочу через отверстия из определенных клеток клубочков почек. Если почки не функционируют правильно в течение длительного времени, то у человека может развиться метаболический ацидоз, когда в организме собираются кислоты, и почки уже не справляются со своей работой. При такой почечной недостаточности больному требуется постоянный диализ или пересадка почки.
Что такое гломерулонефрит острый (нефритический синдром)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Застело Е. С., детского нефролога со стажем в 14 лет.
Определение болезни. Причины заболевания
Острый гломерулонефрит (Acute glomerulonephritis) — это группа заболеваний почек, которые отличаются по своей структуре, подходам к лечению и причинам, но все они в первую очередь приводят к повреждению почечных клубочков. Клубочками, или гломерулами, называют пучки кровеносных сосудов с мелкими порами, через которые в почках фильтруется кровь.
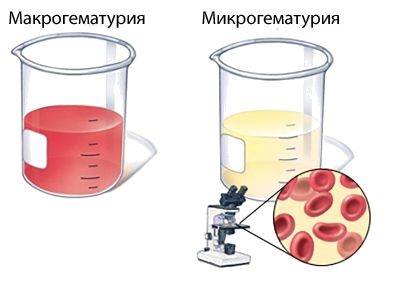
При развитии болезни в моче внезапно появляется кровь и выявляется белок, повышается артериальное давление, возникают отёки и может временно нарушиться работа почек.
Распространённость
Причины острого гломерулонефрита
Острый гломерулонефрит зачастую возникает после перенесённой инфекции, вызванной бета-гемолитическим стрептококком группы А (БГСА).
К болезням почек могут приводить следующие штаммы:
Помимо стрептококка, к развитию острого гломерулонефрита могут приводить:
Симптомы острого гломерулонефрита
С первых дней болезни уменьшается объём выделяемой мочи (диурез). При лечении он восстанавливается через 4–7 дней, после чего исчезают отёки и нормализуется артериальное давление (гипертония обычно наиболее выражена в разгар заболевания [16] ). Однако ещё в течение полугода отдельные симптомы могут сохраняться.
Острый постстрептококковый гломерулонефрит может протекать в двух формах:
Циклическое течение
Болезнь начинается остро: состояние резко ухудшается, появляется выраженная слабость, тошнота, рвота и повышается температура.
Затем развивается нефритический синдром:
Пациент, как правило, вспоминает, что этим симптомам предшествовала ангина, тонзиллит, скарлатина или другая бактериальная инфекция. Скрытый период после ангины и обострения хронического тонзиллита составляет 2–4 недели, после стрептодермии — 8–12 недель.
Ациклическое течение
Снижается диурез, появляется гематурия, но внепочечные симптомы не возникают, поэтому заболевание обычно переносится легче. Предугадать, как будет развиваться гломерулонефрит, невозможно — течение болезни зависит от состояния иммунной системы.
Патогенез острого гломерулонефрита
К иммунным механизмам развития гломерулонефрита относятся:
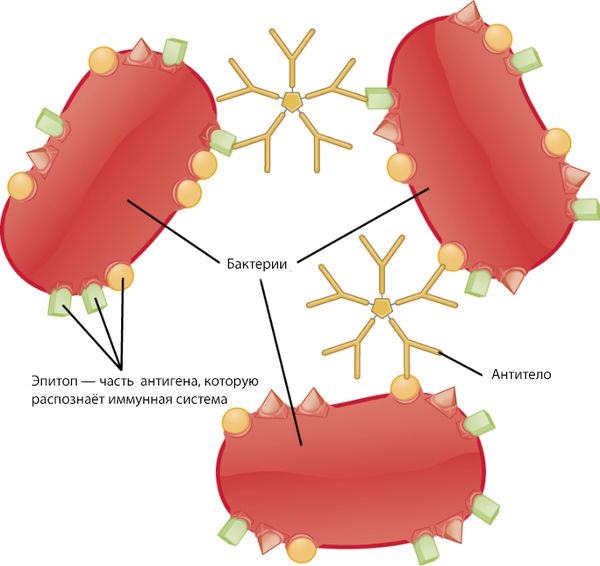
Рассмотрим эти механизмы более подробно на примере острого постстрептококкового гломерулонефрита (ОПСГН). Антиген нефритогенного, т. е. опасного для почек штамма, откладывается в клубочках, что запускает иммунные реакции.
Иммунная система состоит из гуморального и клеточного иммунитета. Клетки гуморального иммунитета — это B-лимфоциты, которые первыми встречают антигены. К антигенам относятся, например, вещества, которые содержатся в микроорганизмах или выделяются ими. Эти вещества организм рассматривает как чужеродные или потенциально опасные и начинает вырабатывать против них антитела. При остром гломерулонефрите клетки гуморального иммунитета вырабатывают нефритогенные антистрептококковые антитела. Эти антитела связываются с антигенами и образуются иммунные комплексы.
Повреждённые клетки вырабатывают провоспалительные цитокины: IL-1, IL-6, TNF-a, из-за чего клубочки пропитываются лейкоцитами и моноцитами, а макрофаги вызывают отёк тканей.
Классификация и стадии развития острого гломерулонефрита
По характеру течения гломерулонефрит бывает:
По этиологическому фактору:
По морфологической картине:
Морфологические данные выявляются при биопсии почек. Их интерпретацией занимаются морфолог и клиницист.
Осложнения острого гломерулонефрита
Заболевание опасно следующими осложнениями:
Диагностика острого гломерулонефрита
При подозрении на острый гломерулонефрит проводится лабораторная и инструментальная диагностика.
Лабораторная диагностика
Инструментальная диагностика
Дифференциальная диагностика острого и хронического гломерулонефритов
Лечение острого гломерулонефрита
При лечении острого гломерулонефрита применяют немедикаментозную, антибактериальную, симптоматическую и иммуносупрессивную терапию. В тяжёлых случаях может потребоваться заместительная терапия.
Лечение может проходить как амбулаторно, так и в больнице.
Показания к госпитализации:
Немедикаментозная терапия
Антибактериальная терапия
Симптоматическая терапия
Иммуносупрессивная терапия
При быстром развитии заболевания, сильных отёках и артериальном давлении выше 130/90 мм рт. ст. назначаются глюкокортикостероиды.
Заместительная почечная терапия
Основные методы заместительной терапии:
Прогноз. Профилактика
Большинство пациентов полностью выздоравливают в течение 1–2 лет. В это период нужно соблюдать диету, терапия показана только при ухудшении клинических и лабораторных показателей.
Критический период после перенесённого острого гломерулонефрита составляет 1,5–2 месяца. В это время часто возникают рецидивы. Если симптомы сохраняются более полугода, такое течение называется затяжным. Симптомы, которые не проходят более года, указывают на развитие хронического гломерулонефрита.
Профилактика острого гломерулонефрита
Чтобы предотвратить развитие гломерулонефрита, нужно своевременно выявлять и лечить хронические заболевания. Для этого рекомендуется раз в год проходить осмотр у стоматолога, оториноларинголога и гинеколога.
Хронический и острый бронхит: чем опасна болезнь и как её лечить
Бронхит – это патологическое состояние, при котором развивается воспаление бронхов. В свою очередь, бронхи – это пути, которые проводят воздух от трахеи к тканям легких, согревают воздушный поток, увлажняют и очищают его. Находятся они в нижней части трахеи и представляют собой две крупных ветви.
Болезнь вызывает воспаление слизистой оболочки или всей толщи бронхиальных стенок. Начинается чрезмерное выделение слизи, затрудняется дыхание. Организм пытается самостоятельно вывести лишнюю слизь, поэтому появляется сильный мучительный кашель. Патология может переходить из кратковременной острой в продолжительную хроническую форму, поэтому требует комплексного незамедлительного лечения.
Острый бронхит
Развивается в подавляющем большинстве случаев и представляет собой распространенное осложнение острой респираторной инфекции. Зачастую диагностируется у детей, так как они более восприимчивы к подобным инфекциям.
При остром поражении бронхов происходит размножение условно-патогенной микрофлоры. Слизистая меняет свою структуру, развивается поражение верхних слоев и стенок бронхов. Формируется отек слизистой, эпителиальные клетки отторгаются организмом, появляются инфильтраты на подслизистом слое. Процессы сопровождаются тяжелым продолжительным кашлем, который может сохраняться даже после излечения пациента.
Острая форма лечится в течение 3-4 недель. На протяжении этого времени восстанавливается структура и функции бронхов. При правильной и своевременной терапии прогноз благоприятный.
Хронический бронхит
При хроническом бронхите кашель с выделением мокроты наблюдается на протяжении не менее двух лет в течение трех месяцев ежегодно. При этом важно исключить наличие других причин кашля.
Такая форма чаще возникает у взрослых, так как формируется только при длительном раздражении бронхов. Причиной раздражения может быть не только многократно перенесенное острое заболевание, но и сигаретный дым, газы, пыль, химические испарения и прочие отрицательные факторы.
Продолжительное воздействие на слизистую бронхов неблагоприятных факторов вызывает изменения в слизистой, постепенное повышение выделения мокроты. Существенно снижается способность бронхов проводить воздух, а вентиляция легких нарушается.
Формы хронического бронхита
В зависимости от характера воспалительных процессов выделяют:
С учетом наличия нарушения проходимости (обструкции) дыхательных путей бронхит может быть:
По причинам развития болезни выделяют:
Причины заболевания
При острой и хронической формах причины развития патологического состояния бронхов несколько отличаются.
Острый бронхит в 90% случаев формируется в результате попадания в организм вирусной инфекции: гриппа, аденовируса, респираторно-синцитиального, коревого или коклюшного вируса, а также прочих возбудителей. Реже болезнь становится результатом бактериального поражения стафилококком, стрептококком, пневмококком и др.
Среди прочих факторов, которые способствуют развитию острой формы болезни:
При хронической форме основной причиной развития признано курение. У курильщиков болезнь диагностируют в 2-5 раз чаще, чем у некурящих людей. Табачный дым наносит вред как при активном, так и при пассивном курении.
Среди прочих предпосылок развития хронической формы – повторно перенесенные и частые острые бронхиты, ОРВИ, пневмонии, болезни носоглотки. Инфекционная составляющая в таких условиях усугубляет уже имеющееся поражение бронхов.
Симптомы бронхита
Признаки патологии отличаются в зависимости от острой или хронической формы течения болезни:
Осложнения
Острый бронхит может провоцировать осложнение в виде бронхопневмонии – инфекционно-воспалительного процесса, который поражает легкие, вызывает лихорадку, сухой кашель, общую слабость.
Бесконтрольное прогрессирование хронического заболевания приводит к регулярным острым пневмониям и со временем переходит в обструктивную болезнь легких. При этом сужается просвет и отекает слизистая дыхательных путей, частично разрушаются легочные ткани.
Хронический бронхит также может стать причиной развития легочной гипертензии, сердечно-легочной недостаточности, эмфиземы легких, бронхоэктатичской болезни, пневмонии и ряда других опасных заболеваний.
Когда стоит обратиться к врачу
Крайне важно не пускать болезнь на самотек. К врачу нужно обращаться при появлении первых симптомов возможного бронхиального поражения: кашля, повышенной температуры, недомогания. Врач проведет диагностику, укажет, как и чем лечить бронхит и кашель, а дальнейшая терапия пройдет в домашних условиях под контролем доктора. В большинстве случаев патология не требует госпитализации.
Бесконтрольное течение острой болезни в большинстве случаев приводит к усугублению симптоматики, повторному развитию заболевания, переходу в хроническую болезнь и формированию осложнений.
Чтобы определить болезнь и изучить степень поражения бронхов, необходима комплексная диагностика пациента и изучение клинической картины. Этим занимается терапевт или педиатр, который назначает необходимые для диагностики обследования. При необходимости он направляет пациента на консультации к пульмонологу и другим смежным специалистам.
Если по результатам опроса и осмотра у врача появились подозрения на бронхит или другие схожие болезни, назначаются дополнительные обследования:
Среди возможных дополнительных исследований: эхокардиография, электрокардиография, бронхография и др.
Лечение
Терапия бронхита носит комплексный характер, так как преследует цель избавить организм от инфекции, восстановить проходимость бронхов, устранить усугубляющие болезнь факторы.
В первые дни острой фазы необходимо придерживаться постельного режима, много пить, соблюдать молочно-растительную диету. Крайне важно отказаться от курения и поддерживать влажность воздуха в помещении, где находится больной, на уровне 40-60%.
Медикаментозная терапия острой стадии cводится к приему препаратов, которые облегчают симптомы и предотвращают развитие осложнений. Для этого используют:
Важную роль играет физиотерапия. Улучшить состояние пациента помогает лечебная гимнастика, физиотерапия, вибрационный массаж.
Хроническая форма заболевания требует продолжительного лечения как при обострении, так и во время ремиссии. Схема терапии предусматривает прием перечисленных препаратов по назначению врача, а также интенсивную программу легочной реабилитации, которая помогает снизить проявления болезни.
Максимально важно устранить из жизни пациента причину, которая спровоцировала развитие хронического бронхита, вести здоровый образ жизни, укреплять иммунитет и правильно питаться.
Профилактика бронхита
Профилактика легочных заболеваний – это комплексный и систематический процесс, цель которого – укрепить защитные силы организма и минимизировать воздействие факторов риска. Для этого необходимо в первую очередь отказаться от курения, защищать легкие от пыли, вредных химических соединений, слишком горячего или сухого воздуха. В рамках профилактики важно своевременно лечить хронические инфекции, предотвращать аллергические реакции и обязательно обращаться к врачу при первых признаках заболевания, проходить ежегодную вакцинацию от гриппа и пневмонии.