Боль в бедре с внешней стороны что это может быть
Боль в бёдрах причины, способы диагностики и лечения
Боль в бедрах возникает в любом возрасте по различным причинам. У молодых людей она сигнализирует об острых травмах или износах, особенно у спортсменов и любителей экстрима. У взрослых после 45-60 лет дискомфорт проявляется при остеоартрите, а в пожилом возрасте – при тяжелом остеопорозе и травмах. Иногда боль в области бедра может быть вызвана болезнями и повреждениями в других частях тела, например, в коленях или поясничном отделе позвоночника.
Причины боли в бёдрах
Врачи выделяют следующие причины боли в бедрах:
Бессосудистый некроз шейки бедра может появиться у людей, принимающих долгое время кортикостероиды. Тогда нарушается кровоснабжение шейки бедра, она ослабевает, что вызывает болевые ощущения.
Фибромиалгия вызывает у пациента мышечные спазмы, судороги, боль в различных группах мышц и повышенную утомляемость.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 16 Декабря 2021 года
Содержание статьи
Симптомы
Характер, локализация и интенсивность зависит от степени повреждения структуры и причины воспаления:
Лечением болезненности бедер занимается ортопед или врач-невролог. После травмы потребуется консультация травматолога. Если у пациента коксартроз, то следует обратиться к хирургу.
Методы диагностики
В первую очередь врач проводит осмотр и пальпацию. При подозрении на перелом он направляет пациента на рентгенографию тазобедренного сустава. Для выявления воспалений в суставах или окружающих тканях потребуются дополнительные методы исследования – УЗИ и компьютерная томография. Также необходимы анализы крови и мочи. Иногда боль в бедренной кости требуют проведения инвазивных процедур – артроскопии и биопсии.
Для диагностики причин появления болевого синдрома в бедрах специалисты сети клиник ЦМРТ применяют такие методы:
Артроз тазобедренного сустава (коксартроз)
Что такое коксартроз
Артроз тазобедренного сустава или коксартроз – это хроническое медленно прогрессирующее дегенеративно-дистрофическое заболевание, сопровождающееся деструкцией хрящевой и костной ткани сустава, разрастанием деформирующих сустав костных остеофитов, а также вовлечением в патологический процесс околосуставных тканей. Все это постепенно приводит к полной утрате функции ноги и инвалидности. Болеют артрозом такого типа чаще женщины.
Долгое время заболевание считалось возрастным, но сейчас уже доказано, что у многих людей такая патология ног начинает развиваться уже после 20 лет, а иногда и в детском возрасте, длительное время протекая бессимптомно, проявляясь после 40 – 50 лет. По частоте заболеваемости коксартроз уступает только артрозу коленного сустава. А вот по продолжительности периодов нетрудоспособности намного опережает его, так как протекает тяжелее. Одинаково часто развиваются, как коксартроз обоих суставов, так и одного.
В некоторых случаях заболевание выявляют на поздних стадиях, но это не является приговором: для любой стадии разработаны методы консервативного и хирургического лечения. Код коксартроза по 10 МКБ (Международной классификации болезней 10-го пересмотра) – М16.
Причины и особенности развития артроза тазобедренного сустава
Артроз тазобедренного сустава (ТБС) – это на самом деле группа заболеваний, имеющих разное происхождение, но сходных по механизму развития патологического процесса, изменениям в суставных тканях и основным симптомам. Заболевание может быть первичным (причины этого заболевания полностью не установлены) и вторичным.
Причины развития вторичного коксартроза:
Под воздействием перечисленных факторов (часто сразу нескольких) в суставной полости постепенно происходят изменения на клеточном уровне: изменяется обмен веществ в клетках хрящевой ткани, процессы разрушения в них начинают преобладать над процессами синтеза. Уменьшается объем суставной жидкости, питающей хрящевую ткань. Суставная щель суживается.
Это приводит к постепенному истончению, а затем растрескиванию суставного гиалинового хряща и разрастанию в подхрящевой зоне кости соединительной ткани. Кости по краям суставных поверхностей начинают разрастаться (защитная реакция), образуя наросты (остеофиты) и деформируя ногу. В суставной полости идут дегенеративно-дистрофические процессы, периодически усиливающиеся асептическим (без наличия инфекции) воспалением. Со временем суставные поверхности частично срастаются за счет разрастания соединительной ткани, это мешает ноге сгибаться, разгибаться и поворачиваться внутрь. Окружающие мышцы постоянно находятся под напряжением, защищая сустав от дополнительного травмирования и одновременно усиливая болевые ощущения, что приводит со временем к их атрофии (уменьшению в объеме).
Ограничение и болезненность движений способствуют тому, что больной принимает вынужденное положение при ходьбе со смещением таза, головки бедренной кости и оси движения в ноге. Это приводит к изменениям в колене и голеностопе, развитию плоскостопия.
В группе риска лица:
Симптомы коксартроза
Но если этого сделать не удалось и в ноге уже произошли серьезные изменения, врач сумеет помочь. Он устранит боль и приостановит прогрессирование болезни.
Первые признаки артроза тазобедренного сустава
К сожалению, больные редко обращаются к врачу при появлении таких признаков, чаще они их просто игнорируют и пропускают возможность подавить развитие патологического процесса в самом начале, когда это сделать легче всего.
Явные симптомы артроза тазобедренного сустава
Болевой синдром усиливается, распространяются на паховую область, ягодицу, по наружной и внутренней поверхности бедра спускаются к колену, а затем по голени к стопе. Появляется ограничение движений ноги, особенно, при внутренних поворотах (ротации внутрь) и отведении кнаружи. Боли появляются и независимо от двигательной активности, в том числе ночью. Часто они связаны с переменой погодных условий. Появляется хромота, это заставляет больного ходить, опираясь на трость.
Походка постепенно становится переваливающейся, «утиной». Нога принимает вынужденное положение: слегка подгибается в ТБС, при этом поясница немного выступает вперед, а таз наклоняется вбок, в сторону коксартроза.
Больной начинает замечать, что больная нога становится короче и меньше в объеме, чем здоровая. Явные симптомы болезни не вызывают сомнения, что причиной является поражение ТБС. Именно в таком состоянии больные чаще всего обращаются к врачу.
Опасные симптомы артроза тазобедренного сустава
При появлении следующих симптомов нужно немедленно обращаться к врачу:
Чем опасен коксартроз
Артроз ТБС опасен тем, что заболевание постоянно прогрессирует до полной утраты функции, когда нога просто перестает двигаться. Существует также опасность присоединения инфекции и распространения ее на прилегающие ткани.
Степени коксартроза тазобедренного сустава
Выделяют 4 клинико-диагностические стадии коксартроза (степени повреждения суставного хряща).
1 степень артроза тазобедренного сустава
Может протекать бессимптомно, иногда появляются умеренные боли после физических нагрузок, быстро исчезающие в покое. Рентгенография: изменения отсутствуют или имеется небольшое сужение суставной щели. МРТ на 1 стадии коксартроза: в хрящевой ткани появляются признаки неоднородности.
2 степень артроза тазобедренного сустава
Боли усиливаются, иррадиируют в колено, голень и голеностоп, в покое проходят не сразу. Рентген: явное сужение суставной щели и единичные разрастание костной ткани (остеофиты) по краю суставной впадины. МРТ на 2 стадии коксартроза: явные дефекты (эрозии, трещины) хряща с утратой менее половины объема хрящевой суставной ткани.
3 степень артроза тазобедренного сустава
Ногу трудно отводить в сторону и поворачивать внутрь, боли усиливаются, часто появляются в покое во сне. Болезненность в ноге при ходьбе заставляет принимать вынужденное положение тела и опираться на трость. Рентген: суставная щель еще более суживается, множество остеофитов приводит к деформации ТБС. МРТ на 3 стадии коксартроза: разрушено более половины объема хрящевой ткани. Третью стадию еще можно лечить консервативно.
4 степень артроза тазобедренного сустава
Значительная утрата суставной функции. Болит вся нога: область ТБС, пах, ягодичная область, бедро, колено, голеностоп. Развивается плоскостопие, нога укорачивается, мышцы атрофируются. Рентген: множественные крупные остеофиты, суставная щель сужена до минимума или отсутствует. МРТ на 4 стадии коксартроза: хряща нет, появляются изменения в костной подхрящевой ткани в виде уплотнения (склероза).
Возможные осложнения артроза тазобедренного сустава
Независимо от степени коксартроза лечение его нужно начинать немедленно. Лучше, конечно, это делать на ранних стадиях, но и на запущенных врач всегда сможет помочь больному, избавив его от боли и предупредив следующие возможные осложнения:
Внутрисуставные инъекции гиалуроновой кислоты
Обострения артроза тазобедренного сустава
Обострения при коксартрозе связаны с периодически возникающими воспалительными процессами в суставе. Обычно они носят асептический характер и развиваются после дополнительных травм и любых перенесенных заболеваний. Такой патологический процесс носит названия артрозо-артрита, сегодня его чаще называют остеоартрозом или остеоартритом, в зависимости от того, какой процесс (воспалительный или дегенеративно-дистрофический) преобладает.
Проявляется обострение усилением болей, отеком околосуставных тканей и небольшим подъемом температуры. Если лихорадка высокая и страдает общее состояние, то это, скорее всего, признак инфицирования сустава. При появлении признаков обострения нужно:
Виды артроза тазобедренного сустава
На типы, формы и виды коксартроз разделяется по разным критериям: происхождению, характеру течения, особенностям изменения в тканях и т.д.
По происхождению
По этому признаку выделяют:
По характеру течения
Дегенеративно-дистрофические поражения ТБС всегда протекают медленно, хронически. Но в течении таких болезней выделяют два типа:
По особенностям изменения в суставных тканях
Разрушение внутрисуставного хряща сопровождается разрастанием заместительной соединительной ткани. По этому признаку выделяют следующие типы п изменений в ТБС:
Диагностика
Правильный диагноз заболевания можно поставить только в условиях клиники. В московском медицинском центре «Парамита» для этого есть все условия.
Назначаются следующие диагностические исследования:
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Лечение коксартроза
Терапия назначается индивидуально и зависит от причины поражения ноги, стадии болезни, наличия или отсутствия сопутствующих заболеваний. Сначала назначается комплекс консервативной терапии. Если это не помогает и болезнь прогрессирует, сопровождаясь сильными болями, рекомендуется проведение хирургического лечения.
На любой стадии заболевания основными задачами лечения артроза тазобедренного сустава являются:
Комплекс консервативной терапии включает медикаментозное лечение и немедикаментозные методы – диету, физиопроцедуры, лечебную гимнастику и др.
Медикаментозное лечение (фармакотерапия) коксартроза
Все лекарственные препараты для лечения артроза тазобедренного сустава подбираются индивидуально для каждого больного с учетом его особенностей его организма.
Для устранения болей назначают:
Для устранения мышечного напряжения назначают миорелаксанты. Напряжение прилегающих к суставу мышц является защитной реакцией организма, но усиливает боль в ноге. Для расслабления мышц ноги назначают толперизон (Мидокалм) или тизанидин (Сирдалуд).
Для улучшения кровообращения и питания сустава – пентоксифиллин (Пентоксифиллин, Трентал) – расширяет мелкие кровеносные сосуды, улучшает циркуляцию крови.
Для восстановления хрящевой ткани используют хондропротекторы. В состав этой группы лекарств входят хондроитина сульфат (ХС) и глюкозамина сульфат (ГС):
Биологически активные добавки к пище (БАДы) целенаправленного действия, применяемые при лечении артроза тазобедренного сустава:
Немедикаментозное лечение коксартроза
Это даже более значимый раздел консервативного лечения артроза тазобедренного сустава, чем медикаментозный. Он включает в себя правильное питание, физические упражнения и массаж, физиопроцедуры.
Питание при коксартрозе
Специальной диеты при дегенеративно-дистрофических заболеваниях суставов ног нет. Но многие люди с больными ногами имеют лишний вес. Поэтому из рациона следует исключить сладости, сдобу, сладкие газированные напитки. Нужно значительно уменьшить употребление высококалорийных продуктов: жирного мяса, рыбной икры, колбасы. Вредно регулярное употребление алкоголя – нарушается кровообращение сустава.
Можно употреблять нежирные мясо, рыбу, кисломолочные продукты, творог, сыр, гречневую и овсяную кашу, первые блюда на овощном или неконцентрированном мясном бульоне, компоты, морсы.
ЛФК при артрозе тазобедренного сустава
Самое главное – это выполнение упражнений правильно, постепенно наращивая нагрузку и не игнорируя появление болевого синдрома (если появилась боль, гимнастику нужно прекратить). Тренировки должны проходить регулярно. Первые занятия должны проводиться под контролем инструктора ЛФК. И только через некоторое время вы сможете проводить их самостоятельно дома. Очень полезно плавание в бассейне, плавная гимнастика в стиле пилатеса или йоги.
ЛФК при артрозе тазобедренного сустава укрепляет мышцы, активизирует кровообращение и обмен веществ, способствует восстановлению функции суставов ног. Упражнения при артрозе тазобедренного сустава можно выполнять из исходного положения лежа или стоя.
Физиопроцедуры при коксартрозе
Физиопроцедуры – имеют вспомогательное значение, так как БТС расположен глубоко под слоем мышц. Тем не менее, иногда для устранения болевого синдрома назначают электрофорез с обезболивающими средствами, а для улучшения кровообращения – лазеро- и магнитотерапию.
При отсутствии воспалительных явлений в суставе рекомендуется санаторно-курортное лечение с проведением курсов бальное- и грязелечения. Подойдут курорты Кавказских Минеральных Вод.
Как лечить артроз тазобедренного сустава народными методами
Народные средства – часто включаются в состав комплексного лечения для снижения лекарственной нагрузки:
Хирургические операции при коксартрозе
Чтобы помочь пациенту, применяются следующие виды оперативных вмешательств:
Подход к лечению заболевания в нашей клинике
Специалисты московского медицинского центра «Парамита» имеют большой опыт в лечении дегенеративно-дистрофических заболеваний суставов ног. При подозрении на коксартроз сначала проводится полное обследование больного с использованием самых современных методов диагностики, в том числе, МРТ. И только после установки окончательного диагноза и стадии заболевания назначается комплексное лечение.
Особенностью лечения в нашей клинике является применение врачами не только самых современных методов лечения заболеваний ног, но также использование традиционных восточных методик, веками успешно применявшихся врачами Древнего Китая и Тибета. Для лечения коксартроза мы применяем:
И это далеко не все применяемые методики. Комплексный подход к лечению позволяет не только быстро устранить симптомы, но также предупредить обострения и улучшить общее самочувствие. Если у вас есть проблемы с суставами ног, обращайтесь в клинику «Парамита», мы обязательно вам поможем!
Общие клинические рекомендации при коксартрозе
Чтобы заболевание не прогрессировало, нужно придерживаться следующих правил:
Профилактика артроза тазобедренного сустава
Предупредить развитие коксартроза легче, чем лечить. Для этого нужно вести здоровый образ жизни, заниматься посильным спортом, правильно питаться. Если у вас есть близкие родственники, страдающие коксартрозом, лучше не заниматься силовыми видами спорта и тяжелым физическим трудом.

Описание и симптомы патологий суставной зоны опорно-двигательного аппарата
Длительные проявления болезненности служат поводом к проведению МРТ тазобедренного сустава. Само костное сочленение не пронизывается нервными волокнами, поэтому некоторые заболевания могут длительное время протекать бессимптомно. Болезненность появляется на этапе поражения или компрессирования нервных каналов, проходящих в «шарнирной» области организма. На начальном этапе появления нарушений возникают неприятные ощущения на ограниченном участке соединения бедренной кости с тазом. Если заболевание игнорируется, очаг воспаления разрастается и распространяется на соседние ткани: мышечные и сухожильные волокна, хрящевые образования, нервные и кровеносные пути.

Указанные признаки служат поводом для тщательной диагностики, а неотложная клиническая помощь требуется, если больной жалуется на такие состояния:
Большинство пациентов описывают такое явление, как хрустящие звуки во время смены положения тела или движения. Подобие хруста производят отдельные связки. Если звук не сопровождается неприятными ощущениями, беспокоиться не стоит. Присоединение боли требует обращения к специалисту-медику.
Причины болезненности в тазобедренном суставе
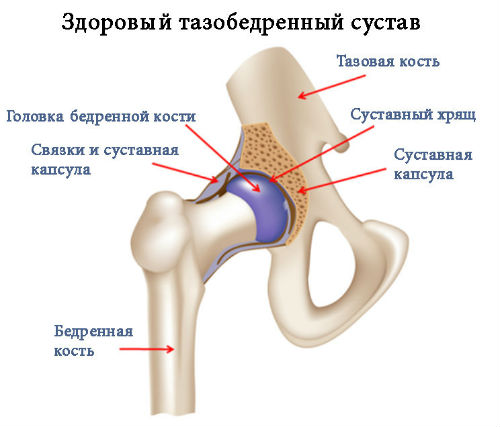
В некоторых случаях происходит механическое стирание хрящевых волокон. Данной патологии подвержены лица, вынужденные заниматься тяжелым физическим трудом на профессиональном уровне, или занимающиеся спортом с высоким уровнем физического напряжения. Проблемы могут возникнуть и у лиц, обладающих врожденными аномалиями развития данного участка тела. Воспалительные процессы также приводят к поражению тканей и нервов.
Таз и его сопредельные сочленения страдают от системных и дегенеративных заболеваний. Костные волокна подвержены некрозу, если нарушается кровеносное питание отдела. Эндокринные сбои ведут к развитию суставных патологий, проявляющихся в следующих болезнях:
При подозрениях на любое из указанных заболеваний назначается прицельное обследование, призвано дифференцировать патологии и выявить первопричину болезненного состояния.
Диагностика заболеваний при помощи аппаратных установок и МРТ тазобедренного сустава
Первоочередным шагом выявления нарушений в сочленениях опорно-двигательного аппарата служит обращение к ортопеду-травматологу. При необходимости врач прибегнет к соучастию иных узконаправленных специалистов: хирургов, онкологов, ревматологов или неврологов. На начальном этапе требуется сделать стандартные лабораторные анализы, которые позволят определить, протекает ли в организме обследуемого воспалительный процесс.
Если причиной болей служат более сложные процессы, не выявляемые традиционными методами диагностики, таз сканируется томографическими способами – КТ и МРТ. Визуализация посредством компьютерного сканера позволяет прицельно изучить состояние скелета, внутреннюю поверхность «шарнирных» зон, степень целостности кровеносных и нервных каналов, а также распознать наличие опухолей различной природы. Обследование на ядерно-резонансной установке позволяет оценить состояние мышц, хрящей и иных менее плотных волокон. Наслоение костей при этом не помешает визуализации МРТ тазобедренного сустава.
Лечение и купирование боли
Первичная симптоматика каждого описанного заболевания идентичная, но это не означает, что лечение также будет одинаковым. После выявления первопричины аномалии назначается специфическая терапия, направленная на устранение источника заболевания.
Общими в восстановлении функциональности после МРТ тазобедренного сустава служат следующие рекомендации:
Во время основного лечения важно избавиться от изнуряющей боли, что поможет улучшить качество жизни и общее самочувствие. Стандартные анальгетики имеют место к применению, но приносят только временное облегчение. Для усиления эффекта рекомендуется ограничить физические нагрузки, помассировать больной участок приложить прохладный компресс, если причиной болезненности послужила травма. По рекомендации медика можно обратиться к нестероидным противовоспалительным препаратам.
Оценка эффективности лечения на МРТ тазобедренного сустава
После оперативного вмешательства исследуется состав жидкости в суставных полостях, степень восстановления волокон. В некоторых случаях (при раковом поражении кости) приходится удалять шарнирную часть бедра и заменять ее протезом. Имплантационным материалом служит металлический сплав, поэтому сканирование посредством МРТ тазобедренного сустава получает противопоказание. Альтернативой служит такое же информативное обследование, как компьютерное сканирование.
Провести аппаратное исследование можно в специализированных диагностических центрах, содержащих кабинеты томографии. Выбрать ближайшее медучреждение можно на сайте «Единого центра записи» Москвы. Расширенный списочный состав клиник упрощает сравнение по рейтингам, адресам расположения, ценам на услуги. Отмечайте лучшие предложения и записывайтесь на диагностику через сервис. Это откроет доступ к дополнительным скидкам на выбранный вид томографии.
Защемление седалищного нерва
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.
Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
После чего специалисты прописывают противовоспалительные препараты, комплекс витаминов группы «В» и миорелаксанты. Также пациент может получить направление на физиотерапию и ЛФК. Обычно процедуры назначаются при нестерпимой боли, которая не уходит даже после комплексного лечения. В особых случаях доктор может прописать и дополнительные витаминные комплексы, антиоксиданты и обезболивающие средства. Таким образом будут сниматься не только симптомы недуга, но и начнется борьба с болезнью-возбудителем.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.



