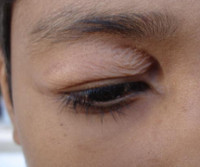
Блефарохалазис что это блефарохалазис верхних
Что такое блефарохалазис? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соловьевой Анны Андреевны, пластического хирурга со стажем в 10 лет.
Определение болезни. Причины заболевания
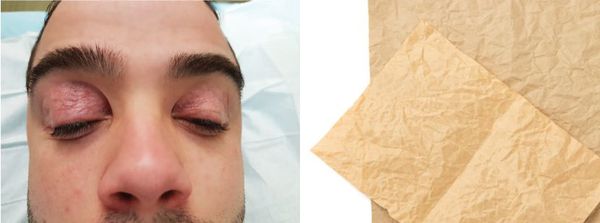
Автор термина «blepharochalasis», австрийский офтальмолог Эрнст Фукс, описывая в 1896 году симптомы запущенной формы заболевания, сравнивал кожу пациентов с парафинированной бумагой.
Распространённость
Причины
Симптомы блефарохалазиса
Проявления блефарохалазиса схожи с приступами ангионевротического отёка — острой воспалительной реакции в коже и подкожной клетчатке. Развитию блефарохалазиса предшествуют частые отёки век, возникающие спонтанно и без видимых причин. Как правило, они проявляются в период полового созревания, что может свидетельствовать об эндокринном дисбалансе.
Другие проявления блефарохалазиса:
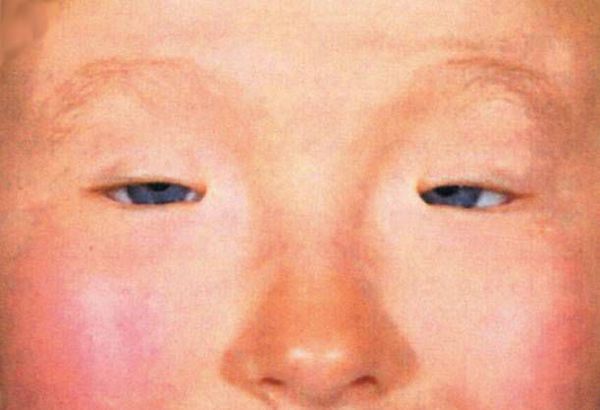
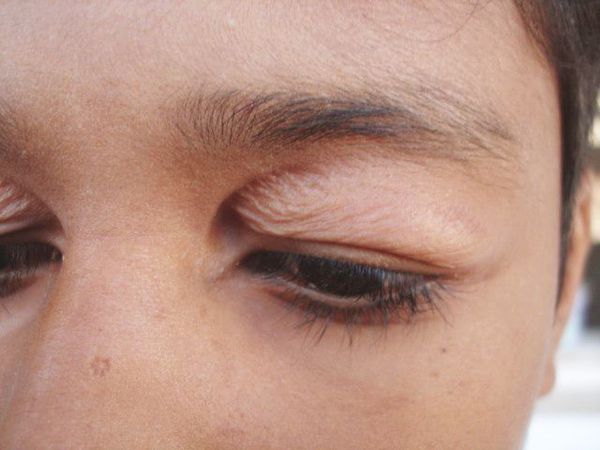
Заболевание может быть как одно-, так и двусторонним. Чаще всего оно поражает лишь верхние веки, но встречаются случаи блефарохалазиса обоих век.
Патогенез блефарохалазиса
При блефарохалазисе основные изменения происходят в кровеносных сосудах — они расширяются. Это сопровождается потерей эластичности ткани, эпителий истончается и атрофируется. Точные причины таких изменений неясны.
Классификация и стадии развития блефарохалазиса
Выделяют три стадии заболевания: раннюю, острую и позднюю.
Активная, или ранняя стадия. Ткани и кожа век увеличиваются в объёме, и развивается отёк. Затем кожа истончается, веко опускается и его ткани атрофируются.
Острая стадия длится от пары часов до нескольких дней, в среднем двое суток. Возникает безболезненный отёк и покраснение кожи, пациент может жаловаться на слезоточивость и покраснение глаз. Этот процесс сопровождается птозом верхнего века. Кожа становится морщинистой, обесцвеченной и истончённой, под ней виднеются расширенные сосуды.
Спокойная, или поздняя стадия. Приступы не возникают минимум два года, но могут повреждаться связки внешнего уголка глаза. Это приводит к приобретённому блефарофимозу — укорочению глазной щели.
Виды блефарохалазиса
Поздние стадии блефарохалазиса можно разделить на два вида:
Осложнения блефарохалазиса
Блефарохалазис не опасен для зрения, т. к. его осложнения зачастую затрагивают только область вокруг глаза.
Последствия п овторяющихся отёков век:
Диагностика блефарохалазиса
Люди с блефарохалазисом часто жалуются на эпизодический безболезненный отёк век. Иногда присутствует покраснение кожи. Обострения, как правило, продолжаются 2–3 дня и могут возникать несколько раз в год.
Частота приступов обычно снижается с возрастом, пик активности заболевания приходится на подростковые годы. Кожа со временем растягивается, поэтому молодые пациенты могут выглядеть намного старше своего возраста.
Проявления блефарохалазиса в фазе покоя:
Дифференциальная диагностика
При симптомах блефарохалазиса важно провести дифференциальную диагностику, чтобы исключить другие заболевания. В некоторых случаях для этого потребуются анализы крови и методы визуализации. Биопсия кожи обычно не нужна, хотя она может выявить характерную для заболевания потерю эластических волокон дермы.
Дифференциальная диагностика проводится с этими заболеваниями:
Блефарохалазис может быть частью системного заболевания. Чаще всего он связан:
Лечение блефарохалазиса
Лечение блефарохалазиса направлено на уменьшение отёка при острых эпизодах и коррекцию последствий заболевания в стадии покоя.
Медикаментозная терапия
Хирургическое лечение
Хирургическое лечение — основной метод лечения блефарохалазиса. Его назначают пациентам в фазе покоя, которая длится от 6 – 12 месяцев.
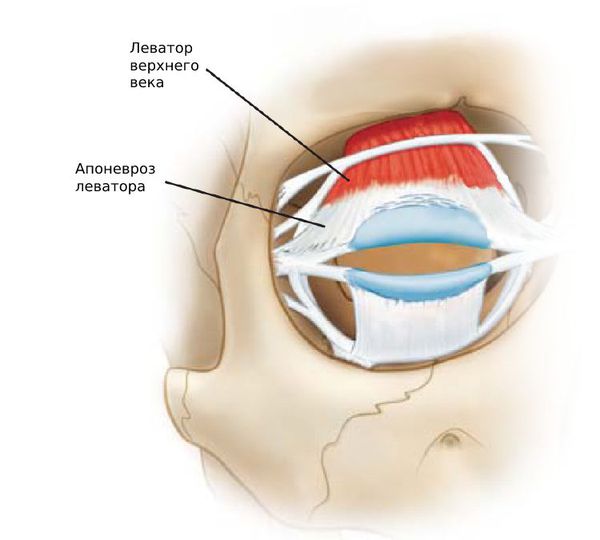
При хирургическом лечении лишняя кожа удаляется. Выпавшую слёзную железу можно фиксировать обратно в нужное положение. Минимальный птоз успешно лечится с помощью операции Фазанелла — Серват.
Пластическая операция на веках обычно выполняется под местной анестезией и продолжается 1–3 часа.
При значительном птозе необходимо серьёзное хирургическое вмешательство, но повторные приступы отёка век могут потребовать дополнительной операции. Поскольку частота приступов уменьшается с возрастом, её желательно проводить, когда болезнь утихнет.
Реабилитация после операции
Хирург снимает швы на 3-5-е сутки после пластики. Чтобы предотвратить расхождение шва, на место разреза наклеивается пластырь.
Реабилитация длится месяц, в это время пациенту следует избегать тяжёлых физических нагрузок, в том числе на глаза: длительной непрерывной работы за компьютером или продолжительного чтения.
Чтобы уменьшить давление на глаза, первое время рекомендуется спать на высокой подушке. После операции у пациента могут появиться синяки и отёки, которые проходят самостоятельно через две недели. В этот период пациентам не следует носить мягкие контактные линзы и делать макияж глаз.
Осложнения блефаропластики
К возможным осложнениям операции относятся:
Противопоказания к хирургическому лечению
Блефаропластику не рекомендуется проводить во время беременности. Если пациент болен воспалительными и инфекционными болезнями, то ему следует сперва полностью вылечиться от них. Только после этого можно выполнять операцию.
Прогноз. Профилактика
Меры профилактики блефарохалазиса не разработаны. Пациентам следует соблюдать правила гигиены, отказаться от макияжа глаз, избегать стресса и переохлаждения. У детей с блефарохалазисом нужно постараться сократить эпизоды плача.
Блефарохалязис
Глаза и окологлазничная область обращают на себя основное внимание при знакомстве и общении людей, так как занимают среднюю треть лица, и любые недостатки, связанные с зоной вокруг глаз, в значительной степени ухудшают внешний вид человека, и, как следствие, снижают качество жизни, нередко являются причиной внутренних проблем.
В последнее время очень часто люди обращаются за помощью к офтальмологам, имея различные недостатки данной зоны.
Наличие избыточной кожи вокруг глаз, так называемых «грыж» (инфраорбитальных и супраорбитальных протрузий), асимметрии периорбительной области, атонии тканей вокруг глаз, пролапс слезной железы – все это симптомы патологии, которая в офтальмологии называется «блефарохалязис».
В каком возрасте чаще всего развивается данная патология?
К наличию выраженного блефарохалязиса склонны пациенты в любом возрасте, в зависимости от причины возникновения процесса
Показания к коррекции блефарохалязиса:
Важно помнить! Кожа век тонкая и чувствительная, поэтому она подвержена возрастным изменениям в первую очередь.
История данной патологии и оперативного лечения (во всех ее проявлениях) насчитывает не одно тысячелетие. Так, еще Авиценна в 10 веке до нашей эры писал о том, что после удаления избытка нависающей кожи верхнего века улучшался обзор. А в индийских трактатах коррекция блефарохалязиса упоминается еще за 400 лет до нашей эры.
История европейских операций началась с 1800 года.
F. S. Esser (Эссер), 1878-1946, голланд. хирург и V. Morax (Моракс), 1866-1935, франц. офтальмолог выполняли реконструктивные операции на веках, а позже – не только реконструктивные, но и косметические.
Противопоказания к коррекции блефарохалязиса
Хирургическое вмешательство на веках противопоказано при аутоиммунных заболеваниях, в том числе некомпенсированном сахарном диабете, инфекционных заболеваниях в стадии обострения, тяжелых хронических заболеваниях, онкологии, болезнях крови, связанных с проблемами свертываемости, некомпенсированных сердечно-сосудистых заболеваниях, конъюнктивите и острых воспалительных патологиях век.
К противопоказаниям также относится высокое внутриглазное давление, наличие периферических дистрофий сетчатки, нуждающихся в лазеркоагуляции, выраженный синдром «Сухого глаза».
Предоперационная подготовка:
В первую очередь необходимо обратиться к офтальмологу для прохождения комплексного обследования перед операцией и выявления наличия или отсутствия офтальмологических противопоказаний.
После обследования врач выдает необходимый список анализов, результаты которых Вы должны предоставить хирургу перед операцией.
За две недели до операции следует прекратить прием кроверазжижающих препаратов (например, кардиомагнил, аспирин).
За неделю до операции исключить алкоголь.
Важно знать! Операции на веках в нашей клинике проводятся под местной анестезией (используются такие препараты, как «Маркаин», «Ультракаин», «Лидокаин»).
Перед операцией необходимо пройти обследование.
Как проводится обследование?
Среди основных исследований можно указать следующие:
После окончания полного диагностического офтальмологического обследования с пациентом обсуждается рекомендованная тактика хирургического лечения. Врач подробно ответит на все интересующие вопросы.
Важно понимать! Прохождение данного обследования необходимо в интересах пациентов! Зачастую, не имея симптомов, протекает та или иная патология, клиническое проявление которой может спровоцировать любое оперативное вмешательство!
Блефарохалазис
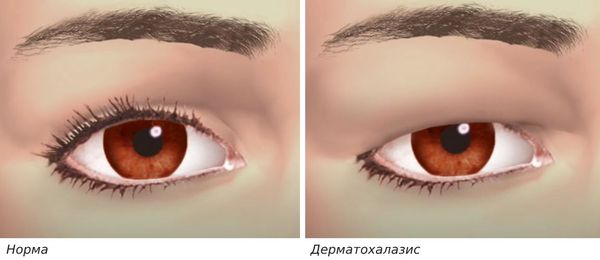
Блефарохалазис – офтальмологическое заболевание, характеризующееся атрофией кожи верхних век с формированием избыточных складок над пальпебральным краем. Основные клинические проявления: «мешкоподобное» нависание верхних век, ухудшение зрения, повышенная слезоточивость, гиперемия конъюнктивы. Для диагностики блефарохалазиса осуществляется физикальное обследование, визометрия, биомикроскопия, тонометрия, компьютерная рефрактометрия, периметрия. Тактика лечения сводится к выполнению верхней блефаропластики в сочетании с пластикой слезной точки и резекцией «жировых» грыж.
МКБ-10
Общие сведения
Блефарохалазис – патологическое нависание кожных складок верхних век. Впервые заболевание было описано в 1937 году австралийским офтальмологом Идой Манн. Статистические данные об общей распространенности болезни отсутствуют. Описаны случаи развития аномалии у трех поколения одной семьи, что позволяет предположить генетическую предрасположенность к возникновению блефарохалазиса. Заболевание наиболее часто выявляется у пожилых женщин. Среди пациентов превалируют лица европеоидной расы, что обусловлено особенностями гистоархитектоники кожи.
Причины блефарохалазиса
Этиология заболевания до конца не известна. Как правило, наблюдаются спорадические случаи болезни. Реже опущение века становится одним из проявлений половинной атрофии лица. Учеными изучается роль сосудистых и эндокринных факторов. Патология может развиваться на фоне ангионевротического отека у пациентов с отягощенным аллергологическим анамнезом. Основные причины блефарохалазиса:
Патогенез
В механизме развития ключевая роль отводится инволюционным изменениям. Начальные признаки старения век выявляются уже с двадцатилетнего возраста. По данным морфогистологических исследований, в основе патогенеза лежит истончение коллагеновых волокон в комбинации с относительным увеличением объема соединительной ткани в структуре круговой мышцы. Среди хаотически расположенных волокон коллагена визуализируются одиночные эластические волокна. Во многих случаях они полностью отсутствуют. Атрофические изменения затрагивают все слои кожных покровов. Применение аксессуаров приводит к растяжению кожи и развитию односторонней формы патологии.
У больных с блефарохалазисом нарушен процесс нейромышечной регуляции сосудистого тонуса, что ведет к вазодилатации. Увеличение притока крови и снижение микроциркуляторного давления способствует прогрессированию хронических застойных явлений. В патологический процесс обычно вовлечены только верхние веки, однако при применении специфических методов диагностики вторичные нарушения выявляются и на коже нижних век. Истончение тарзоорбитальной фасции становится причиной появления жировых «грыж». Атрофические изменения часто сочетаются с хроническим блефаритом, который усугубляет течение болезни.
Симптомы блефарохалазиса
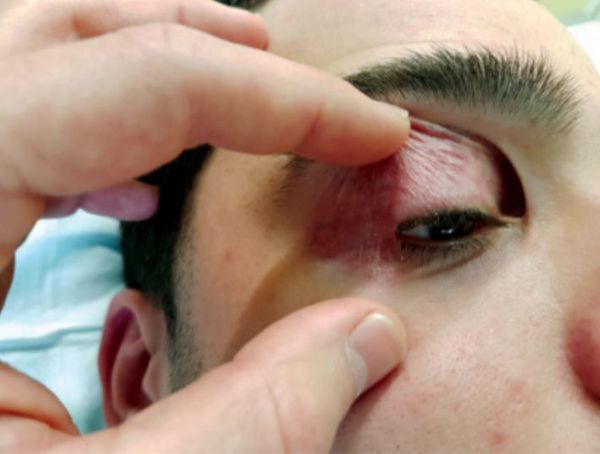
Первые симптомы заболевания развиваются у лиц 20-40 лет. Клиническая картина наиболее ярко выражена в старческом возрасте. Больные отмечают, что возникновению симптоматики предшествовали отеки век или хроническое течение блефарита. Ранний признак болезни – формирование выраженной кожной складки на верхнем веке во время напряжения мимических мышц (при улыбке). Она наиболее заметна при наблюдении за человеком в профиль. Пациенты предъявляют жалобы на «мешковидное» нависание складок век, которые частично или полностью прикрывают верхние ресницы. На начальных этапах больных беспокоит исключительно косметический дефект.
При прогрессировании блефарохалазиса патологические изменения выявляются даже в покое. Кожа становится истонченной, растянутой, сквозь нее просвечивают сосуды. Визуализируются специфические выпячивания, напоминающие жировые «грыжи». Зрение ухудшается при нависании кожных покровов, которые вначале закрывают только латеральный угол глаза. При осложненном течении кожная складка достигает средины зрачка. Раздражение кожи ресницами ведет к их покраснению и нарастанию отека. Возрастные изменения вспомогательного аппарата глаза приводят к усиленному слезотечению, фотофобии. Поражение век симметричное.
Осложнения
Наиболее распространенное осложнение блефарохалазиса – вторичный блефарит. У большинства пациентов чрезмерное нависание кожи способствует формированию эктропиона. Больные подвержены высокому риску инфекционных поражений переднего отдела глаз (конъюнктивит, кератит, блефароконъюнктивит). Часто удается диагностировать ксерофтальмию. Патологическая слезоточивость провоцирует раздражение кожных покровов в периорбитальной области. При тяжелом течении развивается амблиопия. Все пациенты с этим заболеванием в анамнезе страдают от «синдрома усталого глаза».
Диагностика
Для постановки диагноза применяется физикальный осмотр и инструментальные методы исследования. При визуальном осмотре определяется нависание века. Направление складки – косое, от медиального края к латеральному. Наружный край глазной щели прикрыт нависшими кожными покровами. Эластичность кожи снижена, сквозь истонченную кожу просвечивают сосуды. Специфические методы диагностики включают проведение:
Дифференциальная диагностика в офтальмологии проводится с блефароптозом и блефарофимозом. Отличительной чертой блефарофимоза является сочетание птоза с укорочением и сужением глазной щели. Изолированный блефароптоз обусловлен миогенным или нейрогенным механизмом. Пациент неспособен самостоятельно открыть глазную щель. При формировании на веке нависающей кожно-мышечной складки речь идет о псевдоблефарохалазисе.
Лечение блефарохалазиса
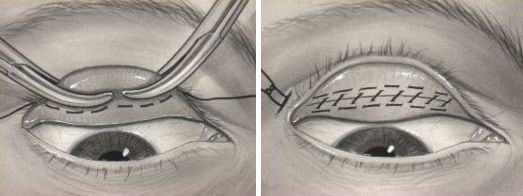
Пациентам с данным заболеванием показана косметическая коррекция дефекта при помощи блефаропластики. Оперативное вмешательство проводится в амбулаторных условиях под региональной анестезией. Первый этап операции – удаление избытков кожных покровов века с их дальнейшей подтяжкой. Больным с повышенной слезоточивостью требуется дополнительная пластика слезной точки. Для профилактики послеоперационного опущения века пациентам пожилого возраста проводят кантопексию. При необходимости выполняют пластику сухожилия мышцы, поднимающей верхнее веко. Выявление орбитальных грыж требует их резекции. Удаление кожных швов производится на 5-7 сутки после оперативного вмешательства. Современный метод устранения блефарохалазиса при помощи комбинации микроволнового и лазерного излучения находится на стадии разработки.
Прогноз и профилактика
Прогноз при своевременном устранении косметического дефекта благоприятный. Специфические превентивные меры не разработаны, неспецифические направлены на соблюдение правил гигиены глаз. Для профилактики болезни не следует длительное время носить макияж со специфическими элементами декора на веках (стразы, блестки). Офтальмологи не рекомендуют делать пирсинг на веках, поскольку под тяжестью аксессуаров кожа постепенно растягивается и теряет прежнюю эластичность. Лицам с ранними признаками заболевания необходимо следить за рационом питания и состоянием кожи.
Содержание статьи:
Блефарохалазис — это нависание кожи верхних век, которое может приводить к снижению зрения, появлению дискомфортных ощущений и слезоточивости глаз. Заболевание чаще встречается среди женщин пожилого возраста. У них из-за угасания продукции эстрогенов и течения климакса кожные покровы истончаются, становятся дряблыми, уменьшается запас коллагена, снижается тонус круговой мышцы.
Это и приводит к развитию блефарохалазиса. Также способствуют нависанию верхних век продолжительные отеки лица, развитие блефарита и других офтальмологических патологий. При выраженном течении болезни требуется проводить устранение блефарохалазиса оперативным путем. Удаление дефекта не требует госпитализации и проведения длительного восстановления.
Симптомы и осложнения блефарохалазиса
Симптомы блефарохалазиса наиболее заметны в пожилом и старческом возрасте. Ранним признаком является образование в области верхнего века кожной складки, которая появляется при активных клинических движениях. Постепенно кожа начинает закрывать ресницы, требуя устранения проблемы во избежание активного снижения зрения.
Из косметического дефекта нарушение превращается в серьезное офтальмологическое заболевание, способное приводить к ухудшению зрения, покраснению и воспалению слизистой оболочки. Нависающие ткани раздражают роговицу, вызывая обильное выделение слезы. Без хирургического устранения лишних тканей она способствует инфекционным поражениям глаз, развитию конъюнктивита, ксерофтальмии, кератита.
Диагностика
Для постановки диагноза офтальмологу достаточно внешних проявлений патологии. Но для полной оценки состояния больного необходимо провести дополнительные исследования:
Дифференцируют патологию с блефарофимозом и блефароптозом.
Удаление блефарохалазиса
Устранение блефарохалазиса проводят с помощью блефаропластики. Операция не требует госпитализации. Избытки тканей удаляют под местной анестезией. При необходимости специалисты проводят дополнительные пластические операции в области слезной точки и век, сухожилий мышцы, отвечающей за движения верхними веками.
Удаление блефарохалазиса сочетают с имеющимися орбитальными грыжами, удаление которых дополнительно избавляет пациента от косметического дефекта и дискомфортных ощущений.
Хирургическое вмешательство является единственным эффективным методом лечения. После удаления избытка кожи швы снимают на 5-7 день. Необходимо выполнять рекомендации врача, избегать травм и зрительного перенапряжения в раннем послеоперационном периоде.
После устранения патологии необходимо внимательно следить за качеством гигиены глаз, ограничивать контакт слизистой с агрессивной косметикой. Рекомендуется избегать пирсинга, применения дополнительных элементов декора в виде блесток, способных растягивать веки.
Стоимость операции
| № | Название услуги | Цена в рублях | Запись на прием |
|---|---|---|---|
| 2013050 | Устранение блефарохалазиса (без стоимости расходных материалов и наркоза) | 55 000 | Записаться |
Конъюнктивиты составляют 1/3 всех заболеваний глаз, с которыми сталкиваются в своей ежедневной практике врач-офтальмолог. Как правило, это инфекционные заболевания, характеризующиеся поражением слизистой оболочки глаз.
Сахарный диабет – тяжелое системное заболевание с большим количеством осложнений. Осложнения эти зачастую возникают и у пациентов трудоспособного возраста, страдающих диабетом 1-го или 2-го типа.
С 1985 года блефароспазм относят к физическим нарушениям. Пациенты становятся функционально слепыми и неспособными вести нормальную социальную жизнь с множеством эмоциональных и поведенческих последствий.
Одним из направлений деятельности многопрофильного медицинского центра им. Святослава Федорова является изучение иммунологии и лечение.
Блефарохалазис — симптомы и лечение
В этой статье мы расскажем вам:
Блефарохалазис — редкое заболевание, при котором верхние веки отекают и опускаются. Болезнь носит рецидивирующий характер: отёк периодически то появляется без каких-то видимых причин, то проходит. В результате кожа век растягивается и становится морщинистой.
Почему возникает блефарохалазис?
Причины неизвестны, но есть факторы, которые увеличивают вероятность развития болезни. Некоторые врачи относят к ним проблемы с иммунитетом и наследственность.
Возможно, триггерами, способствующими приступам отёка, являются также:
Гормональные изменения на фоне пубертата, начало менструации;
Воздействие сильного ветра;
Стресс и усталость;
Повреждение век из-за травмы или болезни;
Накопление иммуноглобулина А (IgA) в коже век из-за воздействия ультрафиолета.
Признаки и симптомы:
Главный внешний признак — отек, скопление жидкости в тканях век и вокруг них. На пораженной коже после нажатия не остаётся следов;
После череды многочисленных приступов отёчности и улучшений кожа век постепенно теряет свою форму и атрофируется. В результате образуются многочисленные складки. Веки нависают над краем глаза и могут перекрывать зрачок, тем самым влияя на зрение;
Появляются обесцвеченные и/или сосудистые звездочки. Со временем, когда приступы отека повторяются, возникает гиперпигментация — цвет тканей век может приобретать красновато-коричневый или бронзовый оттенок.
Верхние веки кажутся тяжёлыми, а нижние меняют расположение и со временем заворачиваются вовнутрь. Из-за этого ресницы раздражают глазное яблоко.
Важное отличие от отёка при воспалениях — при блефарохалазисе нет болезненных ощущений. Заболевание очень часто путают с другими, например, с птозом, дерматохалазисом и блефаритом. Если вы заметили у себя какие-то из этих симптомов и они не проходят, усиливаются или изменяются, вам стоит обратиться к окулисту.
Как лечат блефарохалазис? Существуют ли способы профилактики?
Блефарохалазис нельзя предотвратить или вылечить. Проблема решается исключительно хирургическим путём — проводится косметическая коррекция дефекта (блефаропластика). Как и в случае других проблем со зрением, важна ранняя диагностика и лечение. При своевременной операции прогноз для зрения будет наиболее благоприятным, но операция не исключает повторного опущения века.
Диагностика при блефарохалазисе
Для того, чтобы поставить диагноз, врач собирает анамнез и наблюдает за пациентом в периоды обострений и ремиссий и наблюдает за течением заболевания. Специальных медицинских тестов, которые позволяют выявить этот синдром, нет.
Обычно, тем не менее, при подозрении на блефарохалазис проводят привычные офтальмологические обследования:
Визометрию (диагностику остроты зрения);
Рефрактометрию (измерение преломляющей силы роговицы, хрусталика, стекловидного тела, камер глазного яблока);
Измерение внутриглазного давления.
Показания к блефаропластике:
Проблемы со зрением;
Ярко выраженный эстетический дефект;
Отсутствие ухудшений в течение 6-12 месяцев.
Противопоказания:
Беременность и лактация;
Инфекционные заболевания в фазе обострения;
Как проходит операция при блефарохалазисе?
Она выполняется под местной анестезией амбулаторно, пациент после операции с разрешения врача может отправиться домой в этот же день. После обезболивания пластический хирург удаляет избытки кожных покровов и делает подтяжку. Процедура длится около полутора-двух часов. Швы, как правило, снимают уже на 3-5 сутки. Чтобы они не разошлись, на место разреза наклеивается пластырь.
Иногда требуется дополнительная резекция леватора — операция по укорочению мышцы, поднимающей верхнее веко или боковая кантопластика — изменение формы и разреза глаз с помощью подтягивания. Это зависит от индивидуальных особенностей строения век.
Для полного восстановления обычно требуется одна-две недели. Во время реабилитации пациенту назначают антибактериальные глазные капли или мази, чтобы ускорить заживление век и исключить осложнения. Шрам после вмешательства едва заметен даже вблизи.
Возможны ли осложнения после блефаропластики?
Как и после любого оперативного вмешательства, не исключены синяки, припухлости, расхождения швов и появление рубцов. Чтобы предотвратить эти неприятные последствия, необходимо строго придерживаться рекомендаций врача до и после операции.
Что делать для профилактики блефарохалазиса?
Специальных мер для предупреждения заболевания не существует, но есть рекомендации, которые могут отсрочить его. Для того, чтобы отёки не беспокоили слишком часто, врачи рекомендуют:
Не забывать о гигиене глаз — регулярно умываться и использовать для лица отдельное полотенце;
Отказаться от макияжа глаз (туши, подводки и теней) или пользоваться косметикой как можно реже;
Не делать пирсинг, который может утяжелять веко.