Биос бедра что это
Биос бедра что это
а) Показания для остеосинтеза диафиза бедра штифтом:
— Относительные показания: околовертельные и подвертельные переломы.
— Противопоказания: тяжелый остеоартрит бедра. Открытая зона роста.
б) Предоперационная подготовка. Предоперационные исследования: рентгенография таза и поврежденного тазобедренного сустава в двух плоскостях.
Определите ширину костномозгового канала. Операция должна быть выполнена в течение первых 24 часов! Репозиция на травматологическом столе под контролем усилителя рентгеновского изображения.
в) Специфические риски, информированное согласие пациента:
— Инфекция
— Повреждение сосудов и нервов
— Отторжение имплантата
— Миграция винта
— Перелом диафиза бедренной кости у конца имплантата
— Несращение
— Переливание крови
— Мальротация
— Укорочение конечности, может потребоваться открытая репозиция
г) Обезболивание. Спинальное/эпидуральное обезболивание или общее обезболивание (интубация).
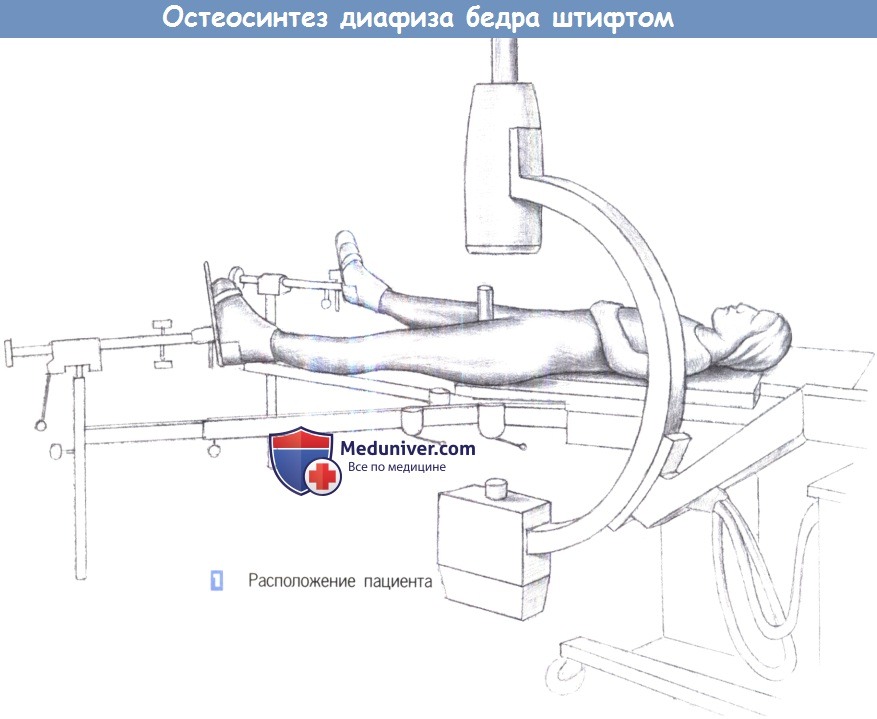
д) Положение пациента. Лежа на спине на травматологическом столе, репозиция под контролем усилителя рентгеновского изображения.
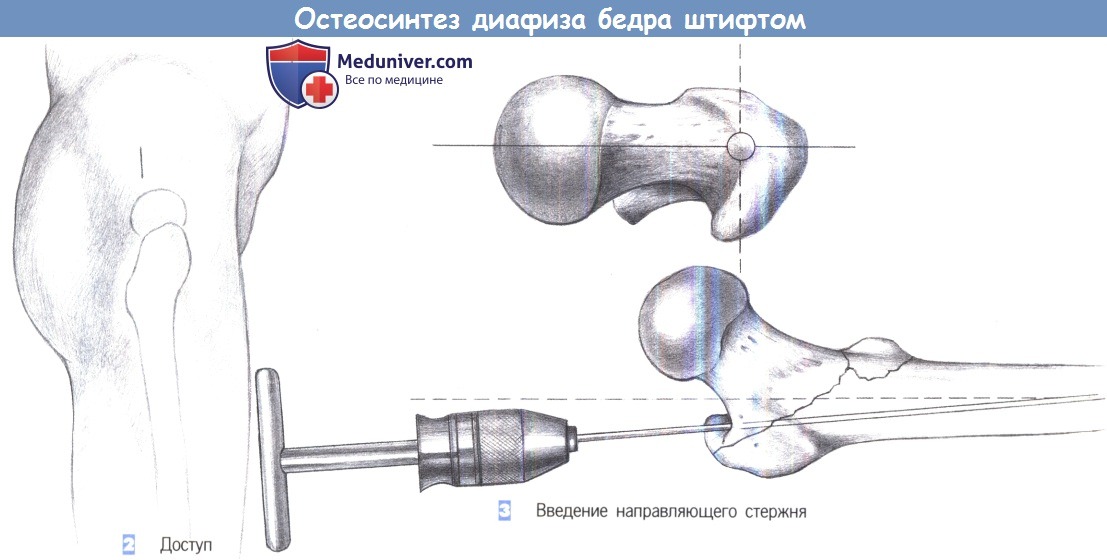
е) Доступ. Разрез длиной более 4 см на уровне передневерхней подвздошной ости, на четыре поперечных пальца выше верхушки вертела.
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Слегка забейте штифт молотком или введите его вручную (у пожилых пациентов).
— Возможно рассверливание узкого костномозгового канала до 12 мм.
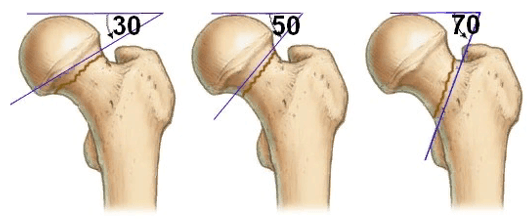
— Направляющий стержень для винта шейки бедра должен лечь тотчас выше медиального кортикального слоя шейки бедренной кости (арка Адама).
и) Меры при специфических осложнениях. При сложных переломах или переломах, которые не могут быть правильно депонированы закрытыми способами, фрагмент головки и шейки может быть возвращен на место зажимом для репозиции с использованием полуоткрытой техники.
к) Послеоперационный уход после остеосинтеза диафиза бедра штифтом:
— Медицинский уход: полноценная нагрузка на конечность возможна с 1-го дня после операции. Удалите дренаж через 48 часов.
— Физиотерапия: требуется часто.
— Период нетрудоспособности: 4-6 недель.
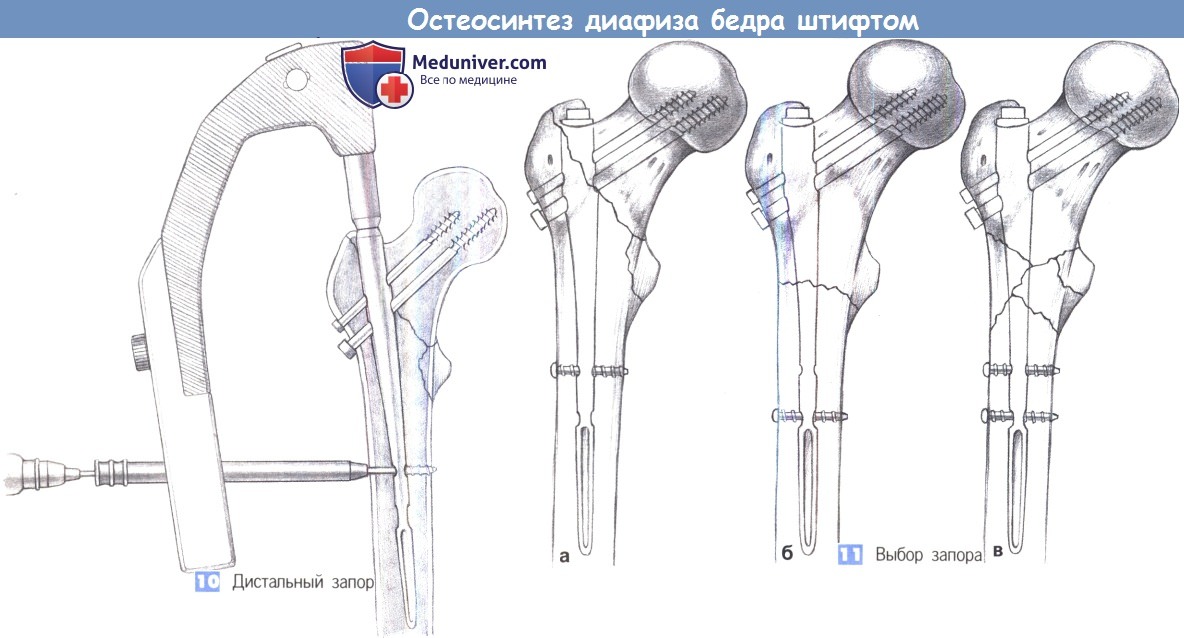
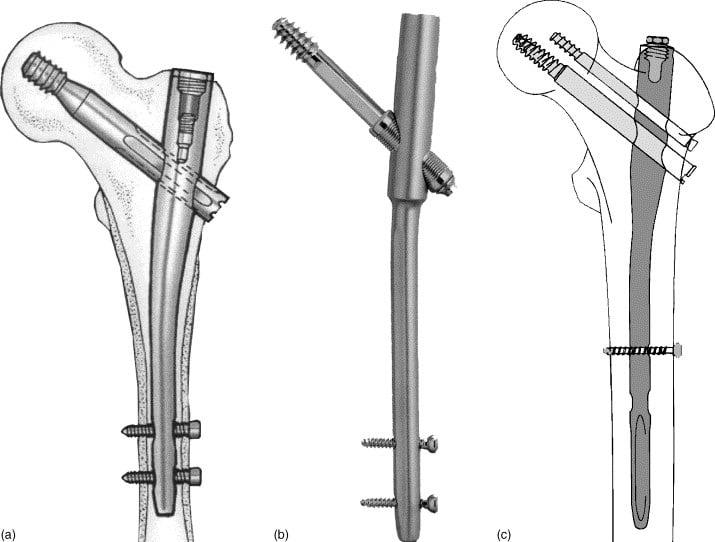
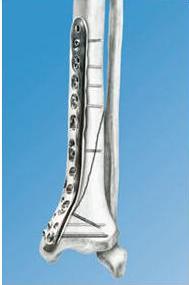
л) Этапы и техника остеосинтеза диафиза бедра штифтом:
1. Расположение пациента
2. Доступ
3. Введение направляющего стержня
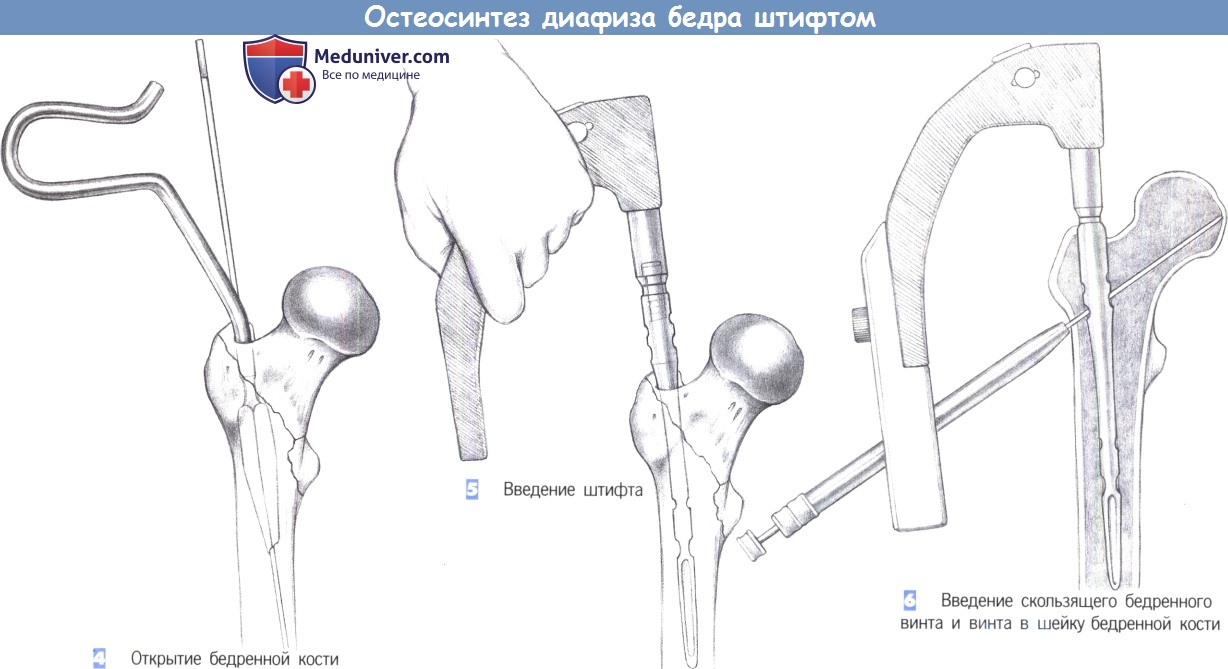
4. Открытие бедренной кости
5. Введение штифта
6. Введение скользящего бедренного винта и винта в шейку бедренной кости
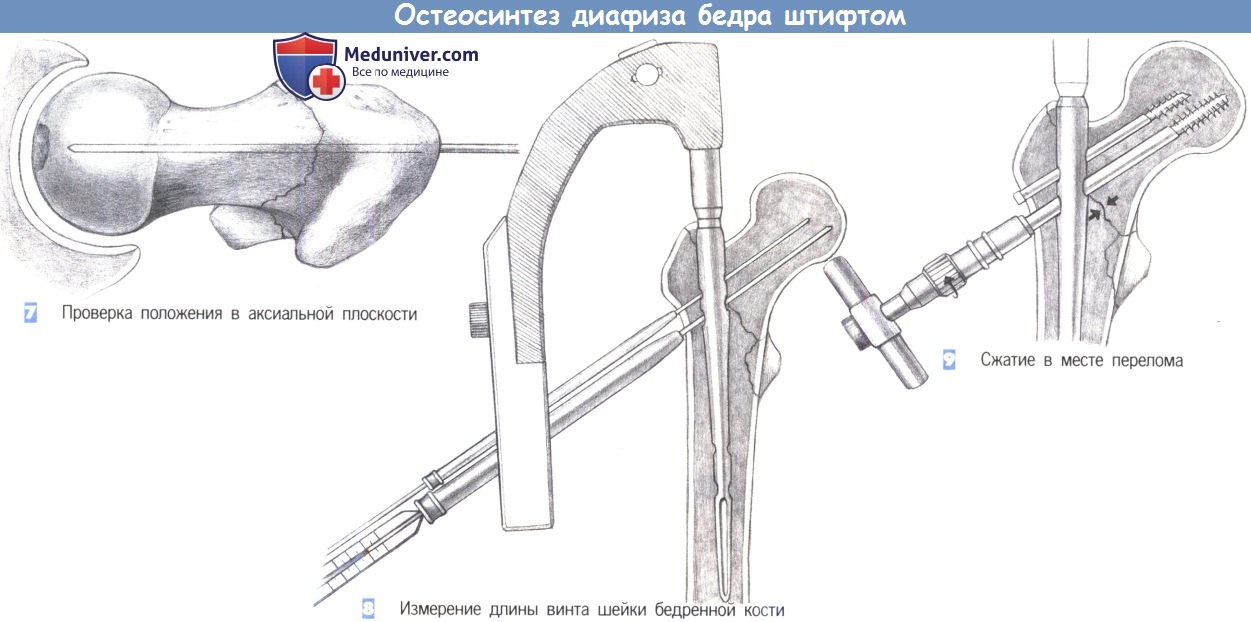
7. Проверка положения в аксиальной плоскости
8. Измерение длины винта шейки бедренной кости
9. Сжатие в месте перелома
10. Дистальный запор
11. Выбор запора
1. Расположение пациента.
2. Доступ. Разрез кожи длиной около 4 см выполняется на четыре поперечных пальца выше проксимального конца большего вертела.
3. Введение направляющего стержня. Оптимальная точка введения находится над верхушкой вертела в переднезадней проекции и немного вентральнее оси диафиза в осевой проекции для компенсации антеторзии. Направляющий стержень, закрепленный в Т-образной ручке, устанавливается под пальцевым контролем и продвигается до костномозгового канала на расстояние 15 см.
4. Открытие бедренной кости. У пожилых пациентов костномозговой канал может быть открыт с помощью канюлированного шила. В других случаях используется 17-мм сверло с защитным кожухом. Подходящий диаметр стержня может быть определен наложением шаблона на самое узкое место диафиза бедренной кости (перешеек).
5. Введение штифта. Удалите инструмент, используемый для вскрытия костномозгового канала. Штифт фиксируется к рукоятке для введения и осторожно вводится в бедренную кость как можно глубже. Легкие вкручивающие движения рукой облегчают его введение. Введение может также подкрепляться легкими ударами синтетического молотка по защитной пластине рукоятки, используемой для введения. Сильных ударов необходимо избегать, особенно у пожилых пациентов. Если при введении штифта возникли трудности, выберите штифт меньшего диаметра.
Очень узкие костномозговые каналы следует рассверливать до диаметра в 10-12 мм.
По достижении кортикального слоя троакар удаляется. Сначала направляющая спица для винта шейки бедренной кости вводится так, чтобы она лежала тотчас выше арки Адама в переднезадней проекции. Это позволит определить окончательный уровень штифта в диафизе. Затем таким же образом вводится направляющий стержень для синего антиротационного винта.
7. Проверка положения в аксиальной плоскости. В аксиальной плоскости направляющие стержни должны лежать параллельно оси шейки бедренной кости и как можно центральнее. Во время введения спиц может потребоваться поднятие диафиза, выполняемое ассистентом.
8. Измерение длины винта шейки бедренной кости. Длина винта для шейки бедренной кости определяется с помощью измерительного устройств. Конец винта должен лежать примерно в 6-8 мм от суставной поверхности головки бедренной кости. Выбирается антиротационный винт, который на 15-20 мм короче винта для шейки бедра. Вначале канюлированным сверлом 6,5 мм формируется отверстие для антиротационного винта. После введения винта направляющий стержень удаляется. Отверстие для винта шейки бедренной кости формируется 11-мм сверлом, установленным на измеренную длину.
9. Сжатие в месте перелома. При хорошем качестве костной ткани, в месте перелома может быть создано сжатие путем заворачивания гайки с накаткой. Перед этим необходимо снять тягу с поврежденной конечности. При остеопорозных костях такого сжатия следует избегать.
11. Выбор запора. Околовертельные переломы запираются статически единственным стопорным болтом, чтобы не создавать помехи винту для шейки бедра в ходе вторичного выдвижения (а). Подвертельные переломы с устойчивой медиальной опорой первично запираются динамически (б), а при оскольчатых переломах используется двойной запор (в) с возможностью вторичной динамизации путем удаления статического болта позднее.
Учебное видео анатомии бедренной кости
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что такое остеосинтез при переломе шейки бедра: преимущества и недостатки
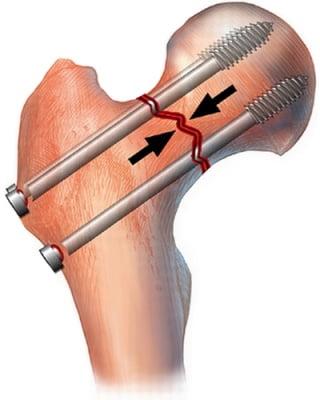
Под остеосинтезом подразумевается хирургическое вмешательство, в ходе которого выполняется абсолютно точная репозиция фрагментов бедренной кости с жесткой фиксацией. Сопоставленная зона перелома скрепляется специальными конструкциями. В роли фиксаторов выступают металлические стержневые и резьбовые системы, в том числе устройства с диафизарными пластинами. Их предназначение – плотно удерживать воссозданное положение кости в правильном положении, сохранять неподвижность скрепленных костных отломков до окончательного сращения поврежденной шейки бедра.
Наглядное изображение процедуры.
Сегодня при переломах шейки бедра к остеосинтезу обращаются редко, тем более при наличии травмы у пожилого человека. Методика больше подходит молодым и активным людям, у которых костная ткань хорошо снабжается кровью и располагает высокими способностями к восстановлению природной целостности. Для категории лиц пожилого возраста данная тактика может быть рассмотрена как альтернатива наиболее походящему вмешательству – эндопротезированию сустава. Остеосинтез сопряжен внушительными рисками развития осложнений (10%-60%).
В случае с пациентами старше 60 лет такая операция не дает гарантий, что не нарушится стабильность фиксации и перелом срастется даже при ее сохранности.
В чем преимущества остеосинтеза?
Оперативное вмешательство имеет мало преимуществ, об этом свидетельствуют клинические наблюдения за прооперированными больными. Одно из немногих достоинств – возможность сохранения тазобедренного сустава без утраты его анатомических компонентов. При успешном лечении естественное сочленение сможет продолжить функционировать. Однако, как показывает опыт, функции сустава конечности не всегда восстанавливаются в полном объеме. Двигательно-опорный потенциал обычно в той или иной мере снижен.
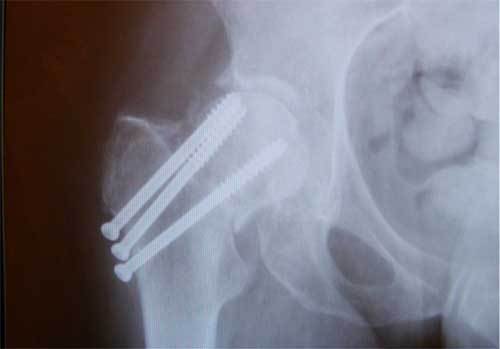
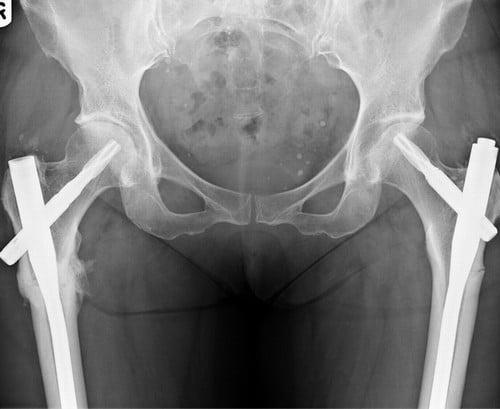
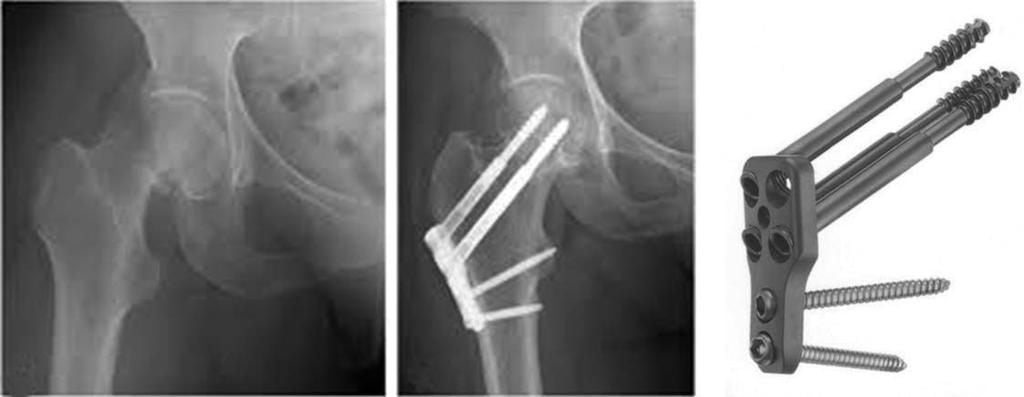
Остеосинтез ТБС на рентгене
В некоторых источниках говорится, что этот метод предусматривает раннюю нагрузку на конечность всем телом уже в первые дни после хирургии, что благоприятствует сращению. Конечно, такой факт неосведомленные люди примут за преимущество. Но авторы упускают очень важный момент: этот подход сопряжен наивысшими рисками нарушения контакта фиксатор-кость из-за динамической нагрузки при передвижении или случайно допущенной перегрузки проблемной ноги. Для удачного сращения костных структур нога требует оберегающего режима, допускается ходьба только на костылях без полноценной нагрузки на ТБС на весь период консолидации перелома. На это требуется минимум 6 месяцев.
К неоспоримым же плюсам можно отнести широкую распространенность метода в России и сравнительно невысокую цену на оказываемую медицинскую помощь. В Москве в зависимости от тяжести травмы и применяемых моделей фиксаторов лечение ПШБ остеосинтезом обойдется в 25-85 тыс. рублей, вместе с реабилитацией – до 2500 долларов. В рамках ВМП, ОМС в пределах РФ у россиян есть возможность пройти процедуру бесплатно или оплатить только стоимость расходных материалов. За рубежом (в Израиле, Германии) остеосинтез выполняется за 5-15 тыс. евро.
Оперироваться целесообразно в течение первых 24-48 часов после случившейся травмы. Позже эффективность метода снижается, а вероятность последствий существенно возрастает.
Показания и противопоказания
В структуре травм проксимальной зоны бедренной кости по типу перелома целых 55% составляют поражения шейки, и происходят они преимущественно на фоне возрастного остеопороза. Для сравнения, примерно в 40% случаев страдает целостность вертельной части и всего в 5% – подвертельная область. ПШБ является внутрисуставным, а потому требует безотлагательного раннего лечения. Он в 99,99% не может зажить самостоятельно, без высокоточной репозиции, что почти всегда служит поводом для оперативного вмешательства. Абсолютными показаниями к операционной репозиции являются:
Как и любая ортопедическая операция, остеосинтезирование имеет противопоказания. Это – сложное и травматичное вмешательство, чаще со вскрытием сустава и объемными кровопотерями. Оно противопоказано при таких состояниях, как:
Остеосинтез при переломе шейки
При ПШБ в основном проводится внутренний (погружной) остеосинтез. То есть, специальная фиксирующая конструкция соединяется непосредственно с костными структурами после оперативного обнажения места перелома. В ортопедии применяют два вида внутреннего соединения репонированных отломков:
Выбор способа крепежа зависит от характера и сложности повреждения. Иногда в ходе одного оперативного сеанса производят комбинированный остеосинтез. Независимо от применяемой тактики, первостепенная задача каждой из них – обеспечить прочный, тесный и обездвиженный контакт раневых поверхностей, состыкованных в анатомически правильном положении.
Внутренние конструкции изготавливают из специальных коррозионно-стойких, биосовместимых с организмом сплавов металла на основе стали или титана. При производстве соответствующих приспособлений учитывается их сопоставимость с архитектоникой костей тазобедренного сочленения.
Интрамедуллярный метод
При интрамедуллярной технике дистальный и проксимальный отломки соединяются специальными стержнями или штифтами, проведенными через костномозговой канал каждого из них. Сегодня преимущество на стороне эндосистем блокирующего типа. На их противоположных концах имеются уже готовые отверстия для винтов или своеобразные загибы, повышающие степень стабилизации системы. Интрамедуллярными устройствами, которые бывают ригидными или полуэластичными, возможно зафиксировать даже множественные осколки.
Введение стержня/штифта в диафиз может быть совершено как после предварительной подготовки канала путем его рассверливания, так и без перфорации. Все внутрикостные конструкции подлежат удалению, что означает проведение еще одного вмешательства после полного костного сращения. Повторная процедура по извлечению фиксаторов в большинстве случаев не сопряжена интра- и послеоперационными трудностями.
Экстрамедуллярный способ
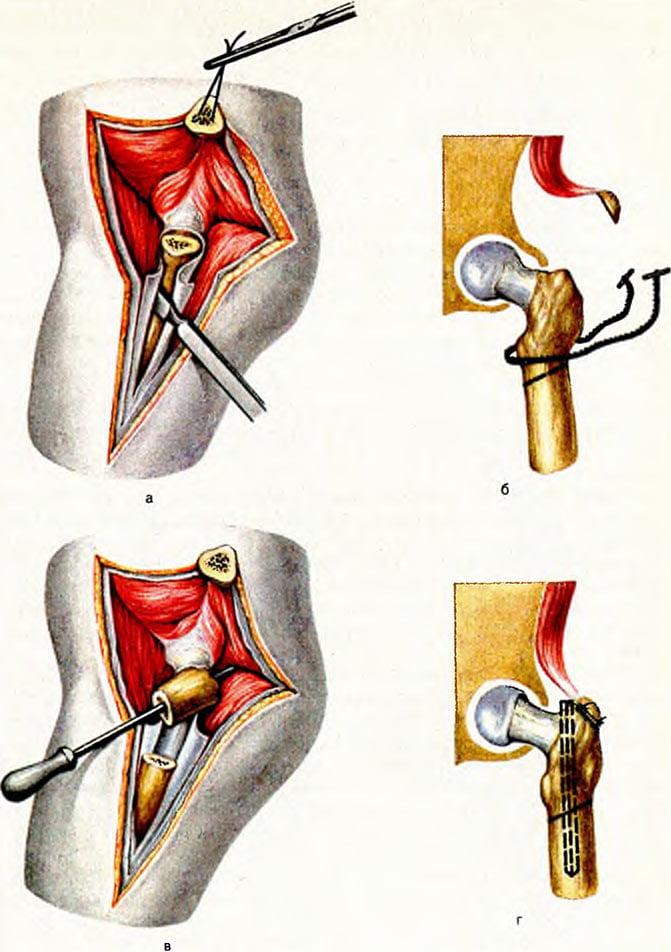
Экстрамедуллярная технология – это наложение пластин с шурупами, серкляжных швов из проволочного материала или колец на кость. Фиксирующий элемент будет располагаться вне костномозгового канала. Модели современных конструкций представлены разнообразным ассортиментом (Г-образные пластинки, пластины с трехлопастным гвоздем и др.). Накостного вида имплантаты, если речь не идет о проволочных швах и установке колец, по большей мере не требуют применения дополнительной внешней фиксации (гипсования) конечности.
Чтобы осуществить экстрамедуллярной пластинкой «связку», сначала обнажается пораженный сегмент. Затем фрагменты шейки выставляют в правильном положении, следя за точным соответствием примыкающих друг к другу концов. После примеряется пластинка, а дальше она укладывается сверху на кость и прижимается костодержателем. Через ее отверстия поочередно в кортикальный слой каждого фрагмента вкручивают винты. Ввинчивание резьбовой детали в конечную точку производится только после проведенной костной компрессии посредством специального приспособления.
Предоперационная подготовка и наркоз
Подготовительный этап перед процедурой включает ряд лабораторно-аппаратных исследований и врачебных консультаций, которые позволят специалисту:
Период подготовки при данной патологии должен проходить по ускоренной программе. Прооперировать больного необходимо как можно быстрее, пока травма еще «свежая». Предоперационное обследование:
Перед оперативным сеансом тщательно проводят очищение кишечника, вкалывают антибиотик и везут в операционную. На операционном столе пациента вводят в наркоз. Процедура преимущественно проходит под общей анестезией эндотрахеального вида с применением миорелаксантов и искусственной вентиляции легких. Вполне допустимо использование эпидуральной анестезии, но к ней прибегают редко. Провести катетеризацию эпидурального пространства у пожилых людей, у которых в силу возраста позвоночник изрядно дегенерирован, очень проблематично и небезопасно.
Интраоперационный процесс
Рассмотрим вкратце особенности открытой операции. Весь хирургический сеанс проходит под операционным рентген-контролем в аксиальной и переднезадней проекции.
Обязательно сразу после хирургии назначается интенсивный курс антибиотикотерапии, поскольку биологические структуры подвергались масштабной и глубокой инвазии. Также врач назначает лекарственные препараты против боли и для улучшения венозно-сосудистой системы. Активизировать пациента необходимо на самых ранних послеоперационных сроках во избежание развития серьезных застойных и атрофических явлений в организме. Операционные швы снимаются приблизительно спустя 12 суток.
Видео процедуры
Осложнения и реабилитация
Известно, что первый остеосинтез в России был выполнен еще в 1805 году хирургом-ортопедом Е.О. Мухиным. Этот год положил начало для более глубоко изучения метода, совершенствования техники операции, открытия новых изобретений для фиксации, модернизации старых ортопедических конструкций. Многолетние труды не одного поколения специалистов, в том числе настоящего времени, посвящены вопросу повышения эффективности операции и снижения высокого количества неблагополучных исходов.
Однако, к глубокому сожалению, слишком высокий процент неудовлетворительных результатов так до сих пор остается актуальной и серьезной проблемой, как и 200 с лишним лет назад. Наиболее частыми осложнениями остеосинтеза, проведенного на шеечной части бедренной кости, являются:
Предельно значимо, чтобы риски опасных для жизни и трудоспособности последствий минимизировать, четко придерживаться плана реабилитации. Программу восстановления назначает хирург и врач по физической реабилитации. Специалисты своим подопечным прописывают:
На полное восстановление уходит ориентировочно 12 месяцев. Именно к этому времени можно считать процессы регенерации и репарации костной ткани окончательно завершенными.
Остеосинтез с применением высокотехнологичных современных методов лечения
Остеосинтез — соединение отломков костей. Цель остеосинтеза — обеспечение прочной фиксации сопоставленных отломков до полного их сращения.
Современные высокотехнологичные методы остеосинтеза требуют тщательного предоперационного обследования пациента, проведение 3D томографического обследования при внутрисуставных переломах, четкого планирования хода оперативного вмешательства, техники ЭОП во время проведения операции, наличия наборов инструментов для установки фиксаторов, возможность выбора фиксатора в размерном ряду, соответствующей подготовки оперирующего хирурга и всей операционной бригады.
Различают два основных вида остеосинтеза:
1) Внутренний (погружной) остеосинтез – это метод лечения переломов при помощи различных имплантатов, которые фиксируют костные отломки внутри тела пациента. Имплантанты представляют собой штифты, пластины, винты, спицы, проволоку.
2) Наружный (чрескостный) остеосинтез, когда костные отломки соединяют с помощью дистракционно-компрессионных аппаратов внешней фиксации (самым распространенным из которых является аппарат Илизарова).
Абсолютными показаниями к остеосинтезу являются переломы, которые без оперативного скрепления отломков не срастаются, например переломы локтевого отростка и надколенника с расхождением отломков, некоторые типы переломов шейки бедренной кости; внутрисуставные переломы (мыщелков бедренной и большеберцовой костей, дистальных метаэпифизов плечевой, лучевой костей ) переломы, при которых существует опасность перфорации костным отломком кожи, т.е. превращение закрытого перелома в открытый; переломы, сопровождающиеся интерпозицией мягких тканей между отломками или осложненные повреждением магистрального сосуда или нерва.
Относительными показаниями служат невозможность закрытой репозиции отломков, вторичное смещение отломков при консервативном лечении, замедленно срастающиеся и несросшиеся переломы, ложные суставы.
Противопоказаниями к погружному остеосинтезу являются открытые переломы костей конечностей с большой зоной повреждения или загрязнением мягких тканей, местный или общий инфекционный процесс, общее тяжелое состояние, тяжелые сопутствующие заболевания внутренних органов, выраженный остеопороз, декомпенсированная сосудистая недостаточность конечностей.
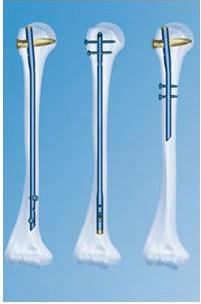
Остеосинтез при помощи штифтов (стержней)
Преимуществом интрамедуллярного остеосинтеза штифтами считаются его минимальная травматичность и возможность нагружать сломанную конечность уже через несколько дней после оперативного лечения. Используются штифты без блокирования, которые представляют собой округлые стержни. Их вводят в костномозговую полость и заклинивают там. Такая методика возможна при поперечных переломах бедренной, большеберцовой и плечевой костей, которые имеют костномозговую полость достаточно большого диаметра. При необходимости более прочной фиксации отломков применяется рассверливание спинномозговой полости при помощи специальных сверл. Просверленный спинномозговой канал должен быть на 1 мм уже диаметра штифта, для его прочного заклинивания.
Для увеличения прочности фиксации применяются специальные штифты с блокированием, которые снабжены отверстиями на верхнем и нижнем конце. Через эти отверстия вводят винты, которые проходят через кость. Данный вид остеосинтеза называют блокированный интрамедуллярный остеосинтез (БИОС). На сегодняшний день существует множество различных вариантов штифтов для каждой длинной трубчатой кости (проксимальный плечевой штифт, универсальный плечевой штифт для ретроградной и антеградной установки, бедренный штифт для чрезвертельной установки, длинный вертельный штифт, короткий вертельный штифт, большеберцовый штифт).
Так же применяются самоблокирующиеся интрамедуллярные штифты системы Fixion, применение которых позволяет максимально сократить сроки проводимого оперативного вмешательства.

С помощью блокирующих винтов достигают прочной фиксации штифта в участках кости выше и ниже перелома. Зафиксированные отломки не смогут смещаться по длине, или поворачиваться вокруг своей оси. Такие штифты могут использоваться и при переломах вблизи концевого участка трубчатых костей и даже при оскольчатых переломах. Для этих случаев изготавливаются штифты специальной конструкции. Кроме этого штифты с блокированием могут быть уже костномозгового канала кости, что не требует рассверливания костномозгового канала и способствует сохранению внутрикостного кровообращения.
В большинстве случаев блокированный интрамедуллярный остеосинтез (БИОС) настолько стабилен, что пациентам разрешается дозированная нагрузка на поврежденную конечность уже на следующие сутки после операции. Более того, такая нагрузка стимулирует формирование костной мозоли и сращение перелома. БИОС является методом выбора при переломах диафизов длинных трубчатых костей, особенно бедра и большеберцовой кости, так как с одной стороны в наименьшей степени нарушает кровоснабжение кости, а с другой стороны оптимально принимает осевую нагрузку и позволяет сократить сроки использования трости и костылей.
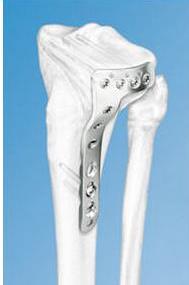
Накостный остеосинтез пластинами
Накостный остеосинтез выполняют с помощью пластинок различной длины, ширины, формы и толщины, в которых сделаны отверстия. Через отверстия пластину соединяют с костью при помощи винтов.
Созданы пластины с угловой стабильностью для каждого из сегментов всех длинных трубчатых костей, имеющие форму, соответствующую форме и поверхности сегмента. Наличие предизгиба пластин оказывет значительную помощь при репозии перелома.
Чрескостный остеосинтез аппаратами внешней фиксации
Особое место занимает наружный чрескостный остеосинтез, который выполняется с помощью дистракционно-компрессионных аппаратов. Этот метод остеосинтеза применяется чаще всего без обнажения зоны перелома и дает возможность произвести репозицию и стабильную фиксацию отломков. Суть метода заключается в проведении через кость спиц или стержней, которые фиксируются над поверхностью кожи в аппарате внешней фиксации. Существуют различные виды аппаратов (монолатеральные, билатеральные, секторные, полуциркулярные, циркулярные и комбинированные).
В настоящее время все чаще отдается предпочтение стержневым аппаратам внешней фиксации, как наименее массивным и обеспечиващим наибольшую жесткость фиксации костных фрагментов.
Аппараты внешней фиксации незаменимы при лечении сложной высокоэргичной травмы (к примеру огнестрельной или минно-взравной), сопровождающейся массивными дефектами костной ткани и мягких тканей, при сохраненном периферичечском кровоснабжении конечности.
В нашей клинике проводится:
©2010-2013 Федеральный центр травматологии, ортопедии и эндопротезирования