Биофизический профиль плода что
Биофизический профиль плода. УЗИ плода при беременности.
1. Что такое биофизический профиль плода?
Биофизически профиль плода, сокращённо БПП, – это измерения здоровья плода с помощью УЗИ и отслеживания сердцебиения – то есть нестрессовых тестов. БПП позволяет оценить общее состояние здоровья ребёнка: сердцебиение, мышечный тонус, дыхание и количество околоплодных вод.
БПП обычно делается в последнем триместре беременности.
2. Зачем делают БПП?
Биофизический профиль плода делается:
3. Как подготовиться и как проводится БПП?
Как подготовиться к БПП?
Перед тем, как сделать биофизический профиль плода, необходимо наполнить мочевой пузырь. Если вы курите, то за два часа до теста нужно не курить.
Как проводится БПП?
УЗИ при беременности проводится гинекологом, акушером или радиологом.
Вам не нужно будет снимать одежду для УЗИ, достаточно оголить живот. Если у вас недостаточно полный мочевой пузырь, то вас могут попросить выпить воды. Во время УЗИ вы будете лежать на спине на специальном столе. Для УЗИ на кожу наносят специальный гель.
Тест длится около 30 минут.
4. Риски и что может помешать БПП?
Каковы риски БПП?
Рисков УЗИ при беременности не существует.
Что может помешать БПП?
Биофизический профиль плода может быть неинформативен, если:
О чём стоит знать?
Биофизический профиль плода – общее обследование. После него могут понадобиться дополнительные процедуры. В некоторых случаях по рекомендации доктора БПП проводят несколько раз.
Заболевания 
Жалобы и симптомы 
Диагностика 
Наши цены 
Мы стараемся оперативно обновлять данные по ценам, но, во избежание недоразумений, просьба уточнять цены в клинике.
Данный прайс-лист не является офертой. Медицинские услуги предоставляются на основании договора.
Биофизический профиль плода в классических публикациях и современных рекомендациях
УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Физиологические и патофизиологические основы БПП
В процессе формирования центральной нервной системы (ЦНС) плода происходит созревание регуляторных центров, отвечающих за двигательную активность, суточные циклы, а также изменение ЧСС плода при его движениях.
Фетальный миокардиальный рефлекс (МКР) проявляется ускорением (акцелерацией) ЧСС плода в ответ на его же собственные спонтанные движения. При ацидозе плода функции ЦНС, в том числе и МКР угнетаются, из-за чего вариабельность сердечного ритма плода снижается. Выраженность МКР характеризует компенсаторные возможности плода.
| Мозговые центры | Биофизическая активность плода |
|---|---|
| Продолговатый мозг | Акцелерации ЧСС |
| Дыхательный центр | Дыхательные движения |
| Кора головного мозга | Общие движения |
| Подкорковые структуры | Мышечный тонус |
К 28 нед гестации формируется система комплексных поведенческих моделей плода, которую называют «биофизическим профилем», или тестом фетального благополучия (fetal well-being test) [2]. В акушерской практике тест БПП получил широкое распространение благодаря высокоспецифичному и воспроизводимому соответствию уровню плодовой рН крови, а также корреляциям результатов теста с оценкой состояния новорожденного по шкале Апгар [4]. Это позволяло еще в начале 1980-х гг. судить о состоянии внутриутробного плода и прогнозировать исходы беременности [5].
КТГ критерии
а) Вариабельный НСТ, характерный для нормальной реактивности сердечной деятельности плода, с наличием учащений (акцелераций) в ответ на движения.
б) Ареактивный, монотонный, авариабельный НСТ. ЧСС без акцелераций, риск дистресса и антенатальной гибели плода крайне высокий.
Ультразвуковые критерии БПП
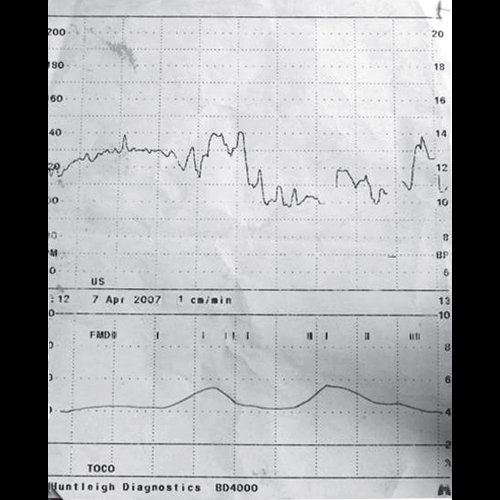
Их анализ требует обозначения времени начала исследования и проведения непрерывного УЗ-мониторинга плода длительностью 30 мин [9]. Исследование может быть прекращено раньше, если регистрируются все критерии нормального теста. Однако эхографические критерии БПП оцениваются как аномальные лишь при длительности наблюдения не менее 30 мин [2]. УЗ-компоненты БПП непременно оцениваются в тот же день, что и НСТ.
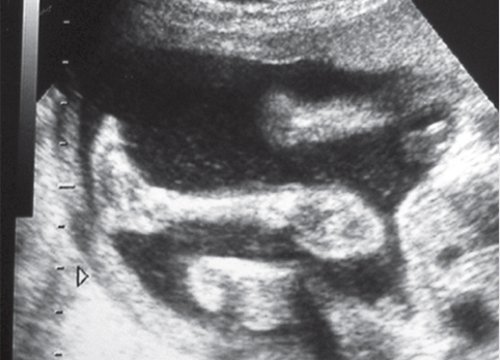
Видео 1. Дыхательные движения плода, поступление амниотической жидкости в дыхательные пути плода.
Видео 2. Дыхательные движения плода, движения брюшной и грудной стенок.
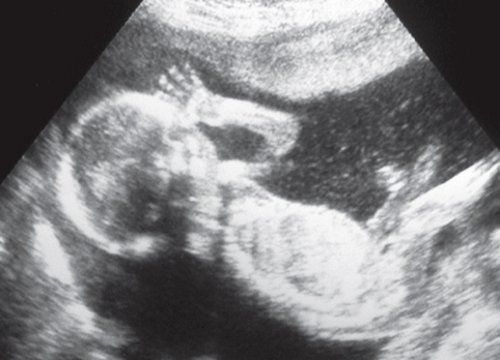
Видео 3. Нормальный мышечный тонус и двигательная активность плода.
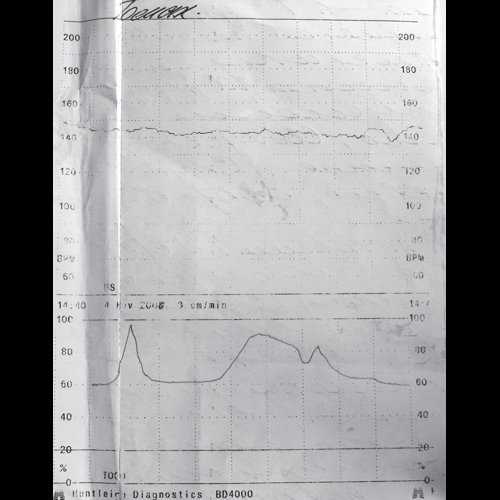
Для аномального мышечного тонуса плода характерно устойчивое разгибательное положение позвоночника в шейном отделе, разгибательные позиции локтевых и коленных суставов. Необходимо понимать, что наличие двигательной активности плода невозможно без наличия мышечного тонуса, т.е. позитивная оценка двигательных характеристик плода всегда совпадает с позитивными тонусными характеристиками. В случаях негативной оценки движений плода общее снижение мышечного тонуса свидетельствует о прогрессировании внутриутробного неблагополучия (рис. 4).
а) Двухплодная беременность 28 нед, антенатальная гибель одного из близнецов.
б) Прогрессирующая устойчивая разгибательная позиция шейного отдела позвоночника выжившего близнеца в сочетании с его маловодием, клинически антенатальный дистресс, разгибательное вставление головки в родах, неблагоприятный постнатальный результат.
Традиционная методология БПП
Классические методики оценки БПП основаны на использовании шкал F.A. Manning и соавт. [8] либо A.M. Vintzileos и соавт. [4], которые различаются количеством параметров и балльными интерпретациями (табл. 2, 3).
| Критерий/оценка | 2 балла | 0 баллов |
|---|---|---|
| НСТ | Наличие двух акцелераций ЧСС с амплитудой 15 уд/мин продолжительностью 15 с | Ареактивный НСТ |
| Дыхательные движения | Регистрация эпизодов длительностью 30 с | Отсутствие дыхательных движений плода (апноэ) либо длительность эпизодов менее 30 с |
| Двигательная активность | Наличие 3 и более генерализованных движений | 0-2 эпизода генерализованных движений |
| Мышечный тонус | Регистрация хотя бы одного эпизода сгибаний/разгибаний позвоночника или конечностей | Атония плода |
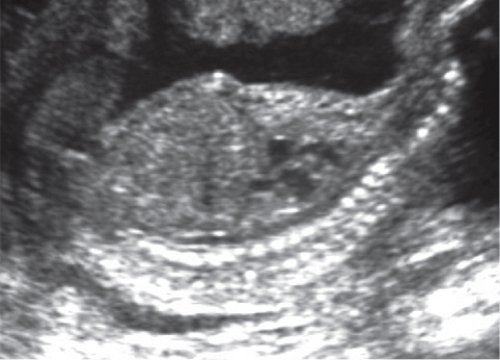
| Амниотическая жидкость | Глубина кармана амниотической жидкости, не содержащего пуповины, более 2 см | Олигогидрамнион (глубина максимального вертикального кармана менее 2 см) |
| Критерий/оценка | 2 балла | 1 балл | 0 баллов |
|---|---|---|---|
| НСТ (наблюдение на протяжении 20 мин) | Наличие 5 или более акцелераций ЧСС амплитудой 15 уд/мин продолжительностью 15 с | Наличие 2-4 акцелераций ЧСС амплитудой 15 уд/мин продолжительностью 15 с | 0-1 акцелерация ЧСС |
| Дыхательные движения | Один или более эпизодов продолжительностью 60 с | Хотя бы один эпизод продолжительностью 30-60 с | Отсутствие дыхательных движений плода (апноэ) либо длительность эпизода менее 30 с |
| Двигательная активность | Регистрация хотя бы 3 эпизодов движений туловища и/или конечностей * | Регистрация 1-2 движений | Отсутствие движений |
| Мышечный тонус | Один эпизод сгибания/разгибания конечностей и один эпизод сгибания/разгибания позвоночника | Хотя бы один эпизод сгибания/разгибания конечностей (или один эпизод сгибания/разгибания позвоночника) | Конечности разогнуты. Нет возврата к флексорному положению. Ладони раскрыты |
| Амниотическая жидкость | Амниотическая жидкость визуализируется во всех отделах амниотической полости. Глубина вертикального кармана 2 см и более | Глубина вертикального кармана 1-2 см | Глубина вертикального кармана менее 1 см |
| Плацентарные градации | 0, I, II степень зрелости плаценты | Задняя позиция плаценты (затрудненная визуализация) | III степень зрелости плаценты |
Модифицированный БПП
Изначально, по замыслу авторов методики, основой оценки БПП являлись УЗ-критерии шкалы, а НСТ проводился избирательно, при аномальных данных УЗ-мониторинга [8].
Исследования, проведенные позже, показали, что именно НСТ является высокоспецифичным и наиболее объективным методом мониторинга состояния плода, первоочередным в антенатальном наблюдении при высоком риске дистресса. Эхографические критерии БПП, по наиболее современным представлениям, не имеют первостепенного значения, они должны оцениваться в случаях ареактивного либо трудно интерпретируемого результата НСТ, например при аритмии плода [10].
Еще более неэффективным (как показали недавние систематические клинические обзоры) является использование только эхографических данных БПП, без учета НСТ, выполненного в один день с УЗ-cканированием [11].
Согласно рекомендациям американской National Imaging Association 2012, метод традиционного развернутого теста БПП имеет преимущества и показан к применению в следующих случаях:
Клиническое применение БПП: современный взгляд
Рутинное применение методики БПП в акушерской практике на протяжении нескольких десятилетий, накопленный клинический опыт сформировали объективный и весьма критический взгляд на методику с позиций практического использования и прогностической ценности [14].
Мнения об эффективности теста противоречивы. Некоторые обсервационные исследования показали связь между аномальным БПП и перинатальной смертностью и церебральным параличом [4], в то время как другие не демонстрировали этой ассоциации и показывали низкую диагностическую эффективность методики на фоне высокой частоты ложноположительных и ложноотрицательных результатов [15]. Также противоречивы данные об ассоциации результата БПП с фетальной ацидемией [16]. В большом обсервационном исследовании частота ложноотрицательных результатов БПП составила 0,8/1000, но 60 % аномальных тестов имели ложноположительный результат [17].
Тем не менее многочисленные актуальные национальные рекомендации по дородовому наблюдению поддерживают концепцию необходимости биофизического тестирования с кратностью 2 раза в неделю при высоком перинатальном риске, в частности при пролонгировании беременности после 42 нед, а также при инсулинзависимом диабете.
Практический опыт использования метода показывает, что оценка мышечного тонуса и разных типов движений плода в той или иной мере подвержена не только объективным факторам, перечисленным выше, но и субъективизму исследователя. К недостаткам метода относят его высокую экономическую затратность в связи с регламентированным 30-минутным временем мониторинга. Внесение поправок на сон плода как важный фактор фетальной поведенческой модели фактически требует еще более значительных затрат времени [7]. Кроме того, ряд факторов, которые оказывают непосредственное влияние на параметры БПП [9], усложняют интерпретацию и снижают диагностическую ценность методики (табл. 4).
| Фактор/ Критерии БПП | Акцелерации ЧСС | Мышечный тонус | Двигательная активность | Дыхательные движения | Амниотическая жидкость |
|---|---|---|---|---|---|
| Сон плода | ↓ | ↓ | ↓ | ↓ | |
| Гестационный возраст > 42 нед | ↓ | ↓ | ↓ | ↓ | |
| Прием матерью глюкозы | — | — | |||
| Назначение матери препаратов магния | ↓ | ↓ | |||
| ПРПО | ↓ | ↓ | |||
| Родовая деятельность | ↓ |
В последние годы проводились систематические обзоры исследований, посвященных применению БПП в акушерской клинике. В результате было показано низкое клиническое значение оценки БПП, так же как и антенатального КТГ наблюдения у беременных общей популяции при низком риске перинатальных осложнений [18]. Эффективность теста БПП для предупреждения перинатальных потерь в субпопуляции беременных высокого риска также на сегодня убедительно не доказана [12].
В то же время роль допплерографии артерии пуповины в снижении перинатальной смертности при высоком перинатальном риске имеет уровень доказательности А (т. е. доказана систематическими обзорами с метаанализом) [19]. Таким образом, внедрение методов допплерографических исследований фетоплацентарной системы потеснило позиции БПП в клинической акушерской практике, поскольку достоверные и значимые изменения БПП манифестируют позже, чем результаты допплерографии [20]. Так, в 2001 г. было показано, что в 90 % случаев БПП становится аномальным лишь через 48-72 часов после гемодинамических изменений в венозном протоке при дистрессе плода [21].
В заключение можно сказать, что на определенных исторических этапах развития акушерского и перинатального диагностического ультразвука внедрение теста БПП имело революционное значение. Многолетние и многочисленные исследования его эффективности сопровождались противоречиями, дискуссиями и критицизмом. Тем не менее подавляющее большинство руководств по эхографии в перинатологии и сегодня все еще рассматривает БПП в качестве актуальной методики, отдавая предпочтение модифицированному варианту теста. Акушеры-гинекологи традиционно доверяют тесту БПП и зачастую опираются на его результаты при выработке перинатальной и акушерской тактики, несмотря на громоздкий дизайн, невысокие операционные характеристики метода и критичное отношение к нему радиологов.
Выводы
Современные представления о применении БПП имеют следующие особенности:
Литература
УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
(0552) 42-21-25
Реєстратура поліклініки
(0552) 49-92-43
Доводимо до відома! З 01.04.2020р. КНП «ХОКЛ» ХОР працює по п’ятиденному робочому графіку з двома вихідними: субота і неділя!
Биофизический профиль плода
Как правило, биофизический профиль рекомендуется женщинам с повышенным риском возникновения проблем, которые могут привести к осложнениям или прерыванию беременности. Тест обычно проводится после 32-й недели беременности. Низкий балл по биофизическому профилю может указывать на то, что вы и ваш ребенок нуждаетесь в дальнейшем углубленном обследовании. В некоторых случаях может быть рекомендовано досрочное родоразрешение.
Ваш лечащий врач может назначить определение биофизического профиля, если:
— у вас многоплодная беременность с определенными осложнениями;
— вас есть заболевание, такое как диабет, высокое кровяное давление, волчанка или болезнь сердца;
— ваша беременность продлилась на две недели позже установленного срока (переношенная беременность);
— вас есть история потери беременности или предыдущих осложнений беременности;
— у вашего ребенка снизилась двигательная активность или возникла задержка роста плода;
— вас слишком много околоплодных вод (многоводие) или малый объем околоплодных вод (маловодие);
— вы страдаете ожирением.
Врач может порекомендовать определение биофизического профиля один или два раза в неделю в зависимости от состояния вашего здоровья.
Хотя биофизический профиль дает уверенность в нормальном состоянии здоровья ребенка, он также может вызвать и беспокойство. Кроме того, биофизический профиль может не обнаружить существующую проблему или предположить, что проблема существует, когда её нет. Ложноположительный результат теста может привести к тому, что ваш врач порекомендует вам ненужные тесты или раннее родоразрешение. Кроме того, имейте ввиду, что определение биофизического профиля не всегда может улучшить исход беременности.
Биофизический профиль обычно не требует специальной подготовки, он может быть сделан в женской консультации или в больнице. Тест занимает около 30 минут. Модифицированный биофизический профиль занимает меньше времени.
Каждой области, которая оценивается во время биофизического профиля, дается оценка от 0 до 2 баллов, в зависимости от того, были ли выполнены определенные критерии. Например:
Запись сердечного ритма плода. Результаты этой части теста (нестрессовый тест) интерпретируются как реактивные или ареактивные. Если в течение 20-минутного периода сердцебиение вашего ребенка ускоряется дважды и более на определенную величину, результаты считаются реактивными, и будут начислены 2 балла. Если в течение 30-минутного периода происходит недостаточно ускорений, результаты считаются арективными и присуждается 0 баллов. Имейте в виду, что нереактивные результаты могут быть зафиксированы потому, что ваш ребенок спал во время теста.
Дыхание плода. Если у вашего ребенка будет зафиксирован, хотя бы один эпизод ритмичного дыхания в течение 60 или более секунд в течение 30 минут, ему будут начислены 2 балла. Если дыхание вашего ребенка не соответствует критериям, будет начислено 0 баллов.
Движение плода. Если ваш ребенок двигает своим телом или конечностями три или более раз в течение 30 минут, ему будут начислены 2 балла. Если движения вашего ребенка не соответствуют критериям, будет начислено 0 баллов.
Тонус мышц плода. Если ваш ребенок перемещает конечность из согнутой позиции в вытянутую позицию и быстро возвращается в согнутую позицию, ему дается 2 балла. Если мышечный тонус вашего ребенка не соответствует критериям, будет начислено 0 баллов.
Уровень амниотической жидкости. Врач ультразвуковой диагностики будет искать самый большой видимый карман амниотической жидкости. Чтобы набрать 2 очка, карман должен быть 2 и более сантиметров. Если уровень амниотической жидкости не соответствует критериям, будет начислено 0 баллов.
Индивидуальные оценки затем суммируются для общего результата. Как правило, оценка от 9 до 12 баллов обнадеживает. Если вы набрали 6 баллов и менее, ваш врач, скорее всего, будет повторять тест в течение 24 часов, или может быть рекомендовано досрочное родоразрешение.
Обязательно обсудите результаты вашего биофизического профиля с вашим лечащим врачом, чтобы узнать, что они могут значить для вас и вашего ребенка.
Оценка плода
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «27» декабря 2017 года
Протокол № 36
Оценка плода – антенатальная диагностика патологии плода с последующей коррекцией его состояния [1]
Дата разработки/пересмотра протокола: 2015 год (пересмотр 2017 г).
Сокращения, используемые в протоколе:
| БПП | – | биофизический профиль плода |
| ВДМ | – | высота стояния дна матки |
| ИАЖ | – | индекс амниотической жидкости |
| КТГ | – | кардиотокография |
| НСТ | – | нестрессовый тест |
| УЗИ | – | ультразвуковое исследование |
| ЭМП | – | электронный мониторинг плода |
Диагностика
Перечень основных и дополнительных диагностических мероприятий
Основные диагностические мероприятия:
· измерение окружности живота и высоты стояния дна матки – отклонения от нормативных показателей гравидограммы (высота стояния дна матки не соответствует гестационному сроку);
· УЗИ плода – исключить наличие патологии плода или антенатальную гибель плода;
· допплерометрия – изменение скорости кровотока сосудов матки и плаценты плода проводится с 27 недели;
· КТГ/ЭМП проводится с 32-34 недели;
· определение БПП:
| Параметры | Балльная оценка | ||
| 2 | 1 | 0 | |
| Нестрессовый тест | 5 и более акцелераций с учащением сердцебиения плода не менее чем на 15 ударов и продолжительностью не менее 15 с, связанные с движениями плода, за 20 мин | От 2 до 4 акцелераций с учащением сердцебиения плода не менее чем на 15 ударов и продолжительностью не менее 15 с, связанные с движениями плода, за 20 мин | 1 или отсутствие акцелераций за 20 мин |
| Двигательная активность плода | Не менее 3 генерализованных движений в течение 30 мин | 1 или 2 генерализованных движения плода в течение 30 мин | Отсутствие генерализованных движений плода в течение 30 мин |
| Дыхательные движения плода | Не менее 1 эпизода дыхательных движений плода продолжительностью не менее 60 с за 30 мин | Не менее 1 эпизода дыхательных движений плода продолжительностью от 30 до 60 с за 30 мин | Отсутствие дыхательных движений плода или продолжительность менее 30 с за 30 мин |
| Мышечный тонус плода | 1 эпизод и более возвращения конечностей плода из разогнутого в согнутое положение | Не менее 1 эпизода возвращения конечностей плода из разогнутого в согнутое положение | Конечности в разогнутом положении |
| Объём ОВ | Вертикальный карман свободного участка вод 2–8 см | 2 и более кармана ОВ величиной 1–2 см | Карман ОВ менее 1 см |
| Степень зрелости плаценты | Соответствует гестационному сроку | Соответствует гестационному сроку | III степень зрелости в сроке до 37 нед |
NB! УЗИ плода не рекомендуется после 24 недель у женщин с неосложненной беременностью [9];
NB! КТГ/ЭМП не рекомендуется у женщин с неосложненной беременностью [9];
Постоянный ЭМП рекомендуется:
· при наличии антенатальных факторов риска к моменту начала родов;
· при наличии интранатальных факторов риска к моменту начала родов или проявление во время родов;
· сердцебиение плода 150 уд./мин во время периодической аускультации;
· замедление сердцебиения плода после схватки.
При патологическом, либо сомнительном КТГ, смотрите алгоритм в приложении
Дополнительные диагностические мероприятия:
· консультация генетика – при диагностике СЗРП симметричной формы и/или маловодия для исключения хромосомной патологии.
Лечение
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Цель проведения процедуры – оценить состояние плода с целью антенатальной диагностики его патологии с возможной последующей коррекцией его состояния, либо выбора срока и метода родоразрешения.
Противопоказания к процедуре – нет.
Требования к проведению процедуры
Измерение ВДМ:
ВДМ следует измерять от дна матки (вариабельная точка) до лобкового симфиза (фиксированная точка), располагая сантиметровую ленту так, чтобы проводящий измерение медработник не видел ее разметку. Результаты измерений вносятся в индивидуальную таблицу процентилей (гравидограмму). Женщины с однократным измерением ВДМ, значение которого на диаграмме ниже 10-го центиля, или с серией измерений, значения которых указывают на медленный рост или его остановку (т.е. они пересекают центили по направлению вниз), подлежат дальнейшему обследованию [10]. Женщина должна лежать на спине с одной подушкой под головой. Кушетка должна быть плоской. Измерить расстояние от самой верхней точки дна матки до верхнего края лонного сочленения. Начать измерение от дна, поскольку это наиболее вариабельная точка. Измерять сантиметровой лентой, расположенной лицевой стороной вниз, с тем, чтобы меньше подвергаться воздействию предыдущих результатов. Нанести значение измерения, находящееся рядом с ближайшей меткой 0,5 см на гравидограмму [11]. См. протокол «Ведение физиологической беременности».
УЗИ плода и Допплерометрию – выполняют специалисты функциональной диагностики
КТГ:
• Нестрессовый тест – определение реакции сердечной деятельности плода на шевеление и спонтанные сокращения матки. Оценка НСТ проводится при длительной регистрации сердечной деятельности плода путем КТГ [13].
Показания к проведению НСТ:
• отягощенный акушерский анамнез;
• преэклампсия;
• артериальная гипертензия;
• анемия;
• резус-конфликтная беременность;
• перенашивание;
• много- и маловодие;
• угроза преждевременных родов;
• контроль после неудовлетворительных результатов КТГ;
• многоплодие;
• задержка развития плода;
• тяжелая экстрагенитальная патология матери [14].
Нестрессовый тест выполняется до начала процесса родов, когда матка расслаблена, т.е., плод не подвергается «стрессу» маточных сокращений. Женщина должна опорожнить мочевой пузырь и уложена на кровать или откидывающееся кресло в положении на левом боку. Запись должна длиться не менее 20 минут. При ареактивном НСТ в течение 20 минут тестирования запись должна продолжаться в течение еще 20 минут для подсчета среднего периода фазы глубокого сна, когда движение плода, и вариабельность сердечного ритма снижаются.
Таблица – 1. Классификация КТГ по FIGO
| Нормальная КТГ | ЧСС 110-150 уд. в мин | Вариабельность 5-25 акцелерации | Ранние децелерации Неосложненные вариабельные децелерации | Дальнейшая оценка, произвольная на основе общей клинической картины |
| Сомнительная КТГ | 100-110 уд. в мин 150-170 уд. в мин Короткие эпизоды брадикардии | 25 без акцелераций 40 мин | Неосложненные вариабельные децелерации 60 уд. в мин | Требуется дальнейшая оценка |
| Патологическая КТГ | 150-170 уд. в мин и сниженная вариабельность > 170 уд в мин персистирующая брадикардия | 60 мин синусоидальный ритм | Осложненные вариабельные децелерации длительностью >60 сек Повторяющиеся поздние децелерации | Требуется немедленное действие. Общая оценка ситуации, исследование УЗИ на BПP плода. Некоторые ситуации потребуют родоразрешения. |
| Претерминальная КТГ | Сниженная вариабельность и реактивность КТГ, наличие или отсутствие децелераций или брадикардия плода | Требуется немедленное действие. Общая оценка ситуации, исследование УЗИ на BПP плода. Некоторые ситуации потребуют родоразрешения. | ||
Таблица – 2. Показания к проведению непрерывной КТГ в родах
| Со стороны матери | Со стороны плода |
| • тяжелая преэклампсия; • диабет; • преждевременное излитие околоплодных вод (безводный промежуток более 24ч); • рубец на матке после кесарева сечения; • соматические заболевания матери; • родовозбуждение. | • задержка роста плода; • преждевременные роды; • запоздалые роды (срок гестации42 недели и более); • тазовое предлежание плода; • маловодие; • мекониальные околоплодные воды; • многоплодная беременность. |
| Подозрительные/патологическая КТГ, дополнительные клинические действия | ||
| Параметры | Связь или потенциальные причины | Дополнительные клинические действия |
| Брадикардия | Со стороны матери: • гипотензия; • ответная реакция на ЛС; • положение матери; • болезни соединительной ткани с врожденной блокадой сердца (системная красная волчанка). Со стороны плода: • окклюзия пуповины; • гипоксия/ацидоз плода; • сжатие головки в узкой; части полости малого таза; • возможный порок сердца у плода. | 1. Оценить материнский пульс; 2. Различать пульс плода от материнского; 3. Вагинальный осмотр (поднять тазовый конец, если пролапс пуповины); 4. Если причина не очевидна или не поддается корректировке рассмотреть интранатальное проведение УЗИ для оценки аритмии плода |
| Тахикардия | Со стороны матери: • жар; • инфекция; • дегидратация; • гипертиреоидизм; • эндогенный адреналин или тревога; • ответная реакция на ЛС; • анемия. Со стороны плода: • инфекция; • продолжительная родовая деятельность или стимуляция; • хроническая гипоксемия; • сердечные нарушения; • врожденные нарушения; • анемия. | 1. Измерить температуру матери; 2.Снизить температуру матери, если повышена; 3. Оценить ЛС и препараты; 4.Переоценить продолжительность безводного периода, положительную вагинальную культуру особенно группу стрептококка В; 5. Если причина не очевидна или корректируема, рассмотреть интранатальное УЗИ для оценки аритмии 6. Если ЧСС>160 у в мин в течение >80 мин, рассмотреть ускоренные роды |
| Минимальная/отсутствующая вариабельность | • сон плода; • недоношенность; • медикаменты (анальгезия, седативный препарат); • гипоксическая ацидемия. | Если 80 мин, ≥25 уд в мин в течение>10 мин или синусоидальный: Рассмотреть клиническую ситуацию, подготовиться к родам |
| Заметная вариабельность | • небольшая гипоксия; • одышка плода; • неизвестно | Рассмотреть клиническую ситуацию, подготовиться к родам |
| Синусоидальная картина | Тяжелая анемия плода (гемоглобин | Экстренное родоразрешение |
| Отсутствующие замедления со стимуляцией кожи головы плода или отсутствующие замедления | Гипоксическая ацидемия Возможная аномалия плода | Рассмотреть клиническую ситуацию, подготовиться к родам |
| Переменные замедления | Связанные с вагусной стимуляцией сжатие пуповины. Сложные переменные замедления могут быть связаны с ацидемией плода | 1. Продолжить наблюдение за состоянием плода; возможно развитие сложных переменных. 2. Рассмотреть клиническую ситуацию, подготовиться к родам. |
| Брадикардия на высоте сокращения матки | Хеморецептор плода/вагусный результат из-за сниженного РО2. Измененный кровоток матери к плаценте (гипотензия матери). Сниженное артериальное кислородное поглощение матери. Изменения плаценты меняющие газообмен матери-плода (плацентарная недостаточность, гипертонус матки или тахикардия). Может быть связано с ацидемией плода | Убедитесь, что женщина лежит на левом боку, проверьте жизненно важные признаки матери, и продолжайте наблюдать. При повторении обязательно рассмотреть клиническую ситуацию, подготовиться к родам |
| Продолжительные замедления | Связана с ответной реакцией барорецептора и хеморецептора плода чтобы углубить изменения в среде плода из-за гипертонуса матки, сохраняющегося сжатия пуповины, гипотензии матери, судорог матери, быстрого опущения плода | 1. Вагинальный осмотр для исключения пролапса пуповины. 2. Подготовиться к родам |
Рутинное проведение КТГ в анте-и интранатальном периодах без показаний не рекомендуется, так как не улучшает перинатальные исходы, а увеличивает частоту оперативного родоразрешения [9].
Рекомендации:
· у беременных с патологическим НСТ необходимо оценить биофизический профиль для оценки состояния плода (УД I-A);
• при неудовлетворительном биофизическом профиле плода, лечащий врач должен быть проинформирован немедленно. Дальнейшая тактика ведения будет определена общей клинической ситуацией (УД III-B);
• выполнение полного протокола исследования БПП требует значительных ресурсов: времени, специальной аппаратуры, обученного специалиста. Проследить за всеми составляющими компонентами сложно, длительность УЗИ является большим недостатком, поэтому в клинической практике применяют «модифицированный» (сокращенный) протокол БПП;
· модифицированный БПП включает в себя ИАЖ и НСТ [6].
Индикаторы эффективности процедуры:
· рождение живого здорового доношенного ребенка.
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола:
1) Сармулдаева Шолпан Куанышбековна – заведующий кафедрой акушерства и гинекологии РГП на ПХВ «Казахский медицинский университет непрерывного образования», кандидат медицинских наук.
2) Сейдуллаева Лайла Алтынбековна – доцент кафедры акушерства и гинекологиии интернатуры АО «Медицинский университет Астана», кандидат медицинских наук.
3) Шиканова Светлана Юрьевна – врач акушер-гинеколог высшей категории, доцент кафедры педиатрии, акушерстваи гинекологии РГП на ПХВ «Западно – Казахстанский государственныймедицинский университет им. М. Оспанова».
4) Танышева Гульяш Алтынгазиновна – заведующая кафедрой акушерства и гинекологии РГП на ПХВ «Государственный медицинский университет города Семей».
5) Калиева Шолпан Сабатаевна – доцент, заведующая кафедрой клинической фармакологии и доказательной медицины РГП на ПХВ «Карагандинский государственный университет», кандидат медицинских наук.
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
Есенаманова Светлана Мендигалиевна – заместитель руководителя по родовспоможению и детству ГУ «Управление здравоохранения Актюбинской области», кандидат медицинских наук.
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение
Схема – 1. Диагностический алгоритм