Без признаков ограничения диффузии что это значит
МРТ-диффузия
Некоторые пациенты заинтересованы в комплексном обследовании организма. Существуют разные способы диагностики, включая сканирование в режиме МРТ-диффузия, всего тела. В чем суть процедуры, можно узнать из нашей статьи.
МРТ в режиме диффузии, что это?
Пациенты нередко путают данный режим со спектральной магнитно-резонансной томографией. В чем разница между процедурами? В живых клетках и пространстве между ними содержится много воды. Молекулы постоянно перемещаются. Проникают сквозь мембрану в клетку и обратно. Процесс перехода называют диффузией. Нормальный обмен молекулами воды отличается от патологического: при развитии заболеваний порядок нарушается. Клетки отдают воду медленнее, чем получают, в результате набухают и деформируются. Бывает обратная ситуация. Из клетки уходит больше молекул воды, чем поступает. Магнитно-резонансная томография в последовательности DWI фиксирует показатели диффузии в тканях, рентгенолог сравнивает полученные данные с нормой и делает заключение о наличии или отсутствии нарушений.
Области применения технологии:
Спектральная МРТ определяет биохимические изменения, вызываемые различными патологическими состояниями. Как и DWI, диагностика неинвазивна. Исследование позволяет оценить резонансную частоту протонов, входящих во всевозможные химические соединения внутренних органов и биологических жидкостей.
Что показывает МРТ-диффузия всего тела?
Магнитная томография с использованием данного режима подходит для сканирования отдельных областей (головного мозга, брюшной полости и т.д.) и целого организма. Так называемое “диффузное МРТ” помогает в обнаружении:
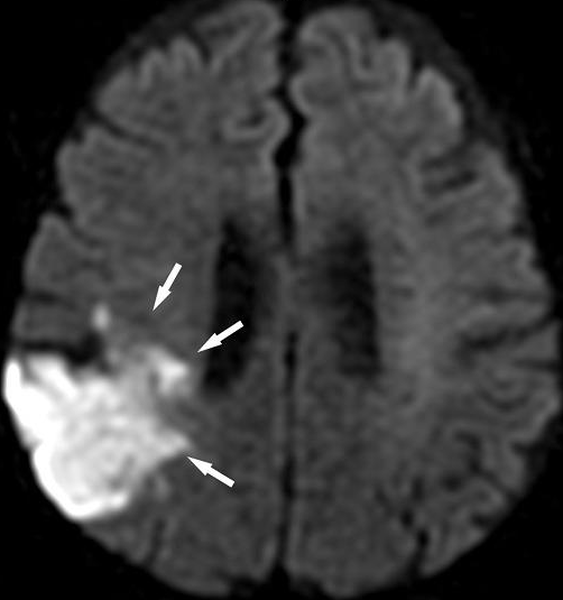
Дополнительное исследование головного мозга позволит провести дифференциацию инсульта и рассеянного склероза или очагов онкологии. По снимкам можно определить давность острого нарушения кровообращения.
Показания и противопоказания к “диффузному МРТ”
Процедуру назначают для уточнения диагноза при:
У онкологических больных диффузионную томографию применяют на всех этапах лечения:
Противопоказания к использованию данного вида магнитно-резонансной диагностики те же, что и для обычной. Процедуру нельзя проводить при наличии у пациента:
Диффузионную МРТ всего тела не делают беременным женщинам в первом триместре. Сложности с диагностикой на аппарате закрытого типа могут возникнуть при избыточной массе тела человека. Тоннельные томографы рассчитаны на вес не более 120 кг. В ситуациях превышения данного параметра и при клаустрофобии подбирают альтернативные виды исследования.
Как проходит МРТ-диффузия?
Перед процедурой человеку необходимо избавиться от предметов, содержащих металл: украшений, зубного протеза, съемного слухового аппарата, очков и т.д. Электронные устройства и другие личные вещи оставляют в раздевалке. Если у пациента есть эндопротез, надо принести в клинику документ с информацией о материале изделия.
МРТ-диффузия отдельной области или всего тела проходит следующим образом:
Исследование всего тела всегда выполняют не только в диффузионно-взвешенном режиме. Для максимальной информативности изображений рекомендуют сделать фото в идентичной плоскости в последовательностях STIR или Т2 ВИ с подавлением жира.
Расшифровка снимков МРТ-диффузии
По завершении интерпретации томографических снимков рентгенолог отдает заключение и диск с фотографиями пациенту. Результаты предоставляют доктору, который выписал направление на диффузную МРТ. Если пациент обратился в диагностическую клинику самостоятельно, проводивший сканирование специалист пояснит алгоритм дальнейших действий. При сомнениях в точности расшифровки больной может попросить рассмотреть “диффузные снимки МРТ” другого врача-рентгенолога, это снизит вероятность ошибки.
Многие пациенты пытаются самостоятельно расшифровать изображения магнитно-резонансной томографии. Это сложная задача: для интерпретации фото необходимо не только знать структуры зоны интереса, но и пространственное соотношение анатомических областей. Человек без профильного образования не сумеет рассмотреть все детали и правильно истолковать результаты исследования.
Лечащий врач “прочитает” снимки, ознакомится с заключением рентгенолога, сопоставит данные магнитно-резонансной томографии с другой информацией (анамнезом, лабораторными анализами, итогами прочих методов инструментальной диагностики), определит заболевание и подберет способ терапии.



МР-диффузия
МР-диффузия: инструкция по применению.
Диффузия – это процесс взаимного проникновения молекул или атомов одного вещества между молекулами или атомами другого вещества, и данный процесс приводит к самопроизвольному выравниванию концентрации веществ по всему занимаемому объему.
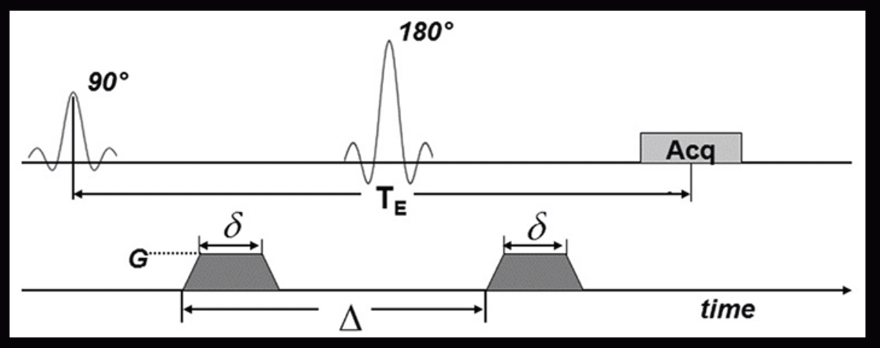
Получить данные МР-диффузии возможно на базе различных импульсных последовательностей:
Single shot EPI
На графике заметно, что у данной импульсной последовательности 90 градусный импульс и 180 градусный импульс. У Single shot EPI TR=8000 мс, а TE=60 мс, то есть DWI изображение построено с Т2 контрастностью.
Отличие от Т2 изображений:
В нижней части графика видно, что при получении изображения накладываются два градиента. Данные градиенты и его показатели кодируют b-фактор, который в свою очередь определяет контраст диффузно-взвешенного изображения и зависит от таких показателей, как длительность градиентов, расстояние между данными градиентами и амплитудой данных градиентов.
Чем длиннее градиент, чем дольше они накладываются, чем больше амплитуда градиентов, чем больше расстояние между ними, тем больше b-фактор.
Контрастность ДВИ помимо Т2-эффекта определяется b-фактором.
Высокое значение b-фактора прямо пропорционально времени сбора данных.
Подавление сигнала от жировой ткани.
Для элиминации артефактов химического сдвига ДВИ всегда требует подавления сигнала от жировой ткани.
Если использовать ДВИ изображения с нулевым b-фактором, то есть не накладывать никаких градиентов, то в данном случае получится изображение с контрастностью, как у Т2 FS изображений.
По мере увеличения b-фактора от 0 до 700 увеличивается эффект диффузии. Интенсивность сигнала от органов с ограниченной диффузией на изображениях с низким b фактором будет низкая, а на изображениях b=600 сигнал от того же органа будет повышаться. Чем выше b-фактор, тем выше контраст изображения обусловлен диффузионным эффектом.
Слева представлены ДВИ с b=0, 100, 200, 500, 1000, 2000
Градиент, который идет первый до 180 градусного импульса помечает спины, а второй градиент после 180 градусного считывает.
Изображение с b=0 является аналогом Т2 изображения с подавлением жировой ткани.
Изображения с b=100. Вода не успевает покинуть пределы вокселя за данный период времени.
Изображения с b=500. Молекулы воды частично покинули воксель. В областях с ограниченной диффузией данное явление менее выраженное и протекает медленнее.
Изображения с b=1000.В зонах со свободной диффузией в вокселе не остается практически молекул воды, а в вокселе с ограниченной диффузией только часть молекул воды покинет.
Без признаков ограничения диффузии что это значит
а) Терминология:
1. Сокращения:
• Паренхимальные метастазы (мтс)
2. Определения:
• Вторичные опухоли головного мозга (метастазы), которые развиваются из:
о Опухолей вне ЦНС, метастазирующих в ЦНС (обычно гематогенным путем)
о Первичных опухолей ЦНС, метастазирующих из одной локализации в другую (обычно географическое распространение, например, вдоль трактов БВ)
1. Общие характеристики метастатического поражения паренхимы головного мозга:
• Лучший диагностический критерий:
о Обособленное контрастируемоеобразование(и) на границе серого и белого вещества
• Локализация:
о Часто: на границе бассейнов артериального кровоснабжения/границе серого и белого вещества (СВ-БВ):
— Большие полушария головного мозга: 80%
— Мозжечок: 15%
— Базальные ганглии: 3%
— Средний мозг, мост, продолговатый мозг: > инфильтрируют мозговую ткань; имеют сферическую >> линейную форму
о Одиночные метастазы: 50% случаев
о Два метастаза: 20% случаев
о Три и более метастазов: 30% случаев
2. КТ признаки метастатического поражения паренхимы головного мозга:
• Бесконтрастное КТ:
о Изо-/гиподенсное объемное образование(я) на границе СВ-БВ
о Вариабельная выраженность перифокального отека (от отсутствующего до выраженного)
о Возможно внутричерепное кровоизлияние (ВЧК)
— Метастазы могут вызывать «спонтанные» ВЧК у пожилых пациентов
• КТ с контрастированием:
о Интенсивный, точечный, узловой или кольцевой характер контрастирования
о Видимость, число и объем опухолей могут увеличиваться на отсроченных изображениях
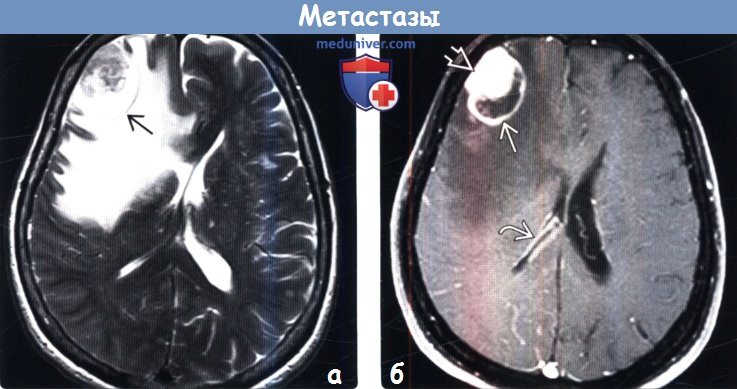
(б) МРТ, постконтрастное Т1-ВИ, режим подавления сигнала от жира: у того же пациента отмечается кистозно-узелковая структура одиночного парен-химального метастаза. При подробном изучении изображения обнаруживается контрастирование эпендимы по ходу стенки правого бокового желудочка.
3. МРТ признаки метастатического поражения паренхимы головного мозга:
• Т1-ВИ:
о Наиболее часто: изо-/гипоинтенсивный сигнал
о Менее часто: гиперинтенсивный сигнал:
— Некоторые негеморрагические мтс (например, при меланоме) по своей природе характеризуются укорочением Т1
— Геморрагические метастазы:
Дизорганизованная/аномальная структура, характерна динамика (в отличие от неопухолевых ВЧК)
• Т2-ВИ:
о Вариабельность сигнала зависит от:
— Целлюлярности, ядерно-цитоплазматического соотношения
— Наличия/отсутствия кровоизлияния
о Множественные гиперинтенсивные мтс имитируют поражение БВ вследствие сосудистой патологии
• FLAIR:
о Обычно умеренно гиперинтенсивные образования со значительно гиперинтенсивным перифокальным отеком
• Т2* GRE:
о Участки «выцветания» изображения при наличии кровоизлияний
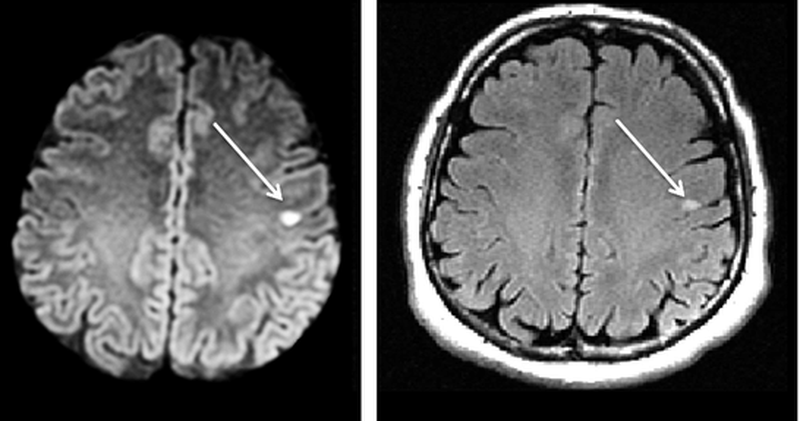
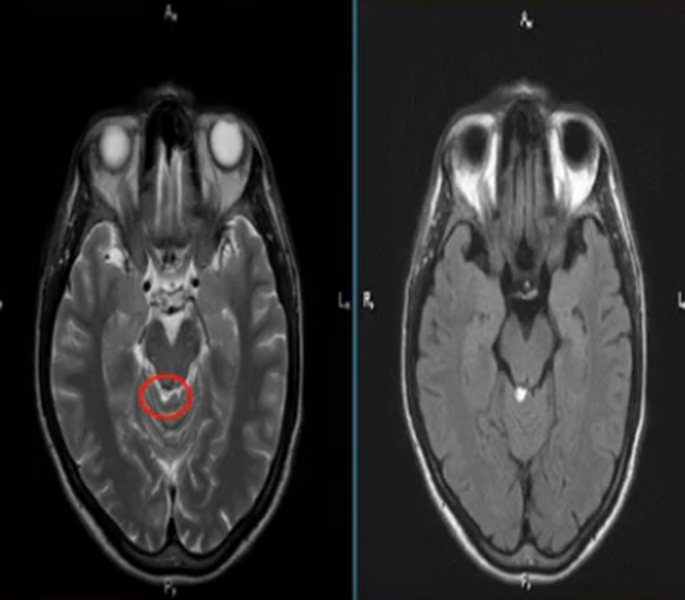
• ДВИ:
о Ограничение диффузии на ДВИ обычно отсутствует:
— Исключение: в плотноклеточных мтс возможно ограничение диффузии
• Постконтрастное Т1-ВИ:
о Почти все метастазы интенсивно накапливают контрастное вещество:
— Обычно интенсивный характер контрастирования
— Вариабельный характер контрастирования:
Солидный, единообразный
Узловой
Кольцевой
о МРТ с получением изображений, взвешенных по магнитной восприимчивости с динамическим контрастным усилением:
— Возможно увеличение rCBV
— На стандартных МР-изображениях может быть трудно различить метастаз и глиому высокой степени злокачественности:
rCBV в прилежащей мозговой ткани при глиоме выше, чем при метастатическом поражении
• МР-спектроскопия:
о Повышение пика холина
о Часто наблюдается пик липидов или липидов/лактата
о В 80-85% случаев пик креатина отсутствует
• ДТП:
о Фракционная анизотропия полезна в дифференциальном диагнозе между метастатическим поражением и мультиформной глиобластомой (МГБ)
о Трактография может быть полезна для определения инвазирования трактов БВ
4. Радионуклидная диагностика:
• ПЭТ:
о ПЭТ /КТ полезна при мтс в различные системы органов:
— Имеет меньшую чувствительность по сравнению с МРТ в обнаружении паренхимальных образований головного мозга
о ПЭТ/МРТ:
— Может быть более эффективна для стадирования меланомы
в) Дифференциальная диагностика метастатического поражения паренхимы головного мозга:
1. Абсцесс:
• Обычно ограничение диффузии на ДВИ
• МР-спектроскопия: повышение пиков аминокислот, лактата в кистозных компонентах; повышение пика холина отсутствует
2. Мультиформная глиобластома:
• Имеет тенденцию к инфильтративному характеру роста, глубокой локализации (обособленные объемные образования на границе серого и белого вещества встречаются реже)
• Одиночное > множественные образования:
о Одиночные метастазы могут имитировать МГБ
3. Множественный эмболический ишемический инсульт:
• Часто локализация на границе зон бассейнов артериального кровоснабжения
• Кольцевой характер контрастирования наблюдается нечасто
• При множественных острых эмболических инсультах обычно наблюдается ограничение диффузии
• Зоны гиперинтенсивного сигнала с внешними признаками хронического процесса:
о Если они не накапливают контраст, то это не метастазы
1. Общие характеристики:
• Этиология:
о Распространение из первичной опухоли иной локализации гематогенным путем:
— Наиболее часто первичной злокачественной опухолью является рак молочной железы, легких, меланома
— В 10% источник неизвестен
• Генетика:
о Формирование метастазов является сложным, часто генетически обусловленным процессом:
— Инактивация генов-супрессоров опухолей
— Активация протоонкогенов
• Ассоциированные аномалии:
о Часто вовлекаются другие органы
о В 10% случаев поражается только головной мозг
о Лимбический энцефалит:
— Паранеопластический синдром (отдаленный эффект рака)
— Напоминает герпетический энцефалит (подострый характер клинических проявлений)
2. Макроскопические и хирургические особенности:
• Округлое/сливное, относительно обособленное объемное образование бежевого или серовато-белого цвета
• Выраженность перифокального отека, масс-эффекта варьирует от минимальной до значительной
• При некоторых метастазах кровоизлияния возникают часто (меланома, хориокарцинома, рак легкого/почечноклеточный рак)
3. Микроскопия:
• Обычно сходны с признаками первичной опухоли
• Метастаз обычно смещает, а не инфильтрирует ткани
• Часто наблюдается некроз и неоваскуляризация
• Частые фигуры митоза; оценочный индекс может быть выше, чем в первичной опухоли
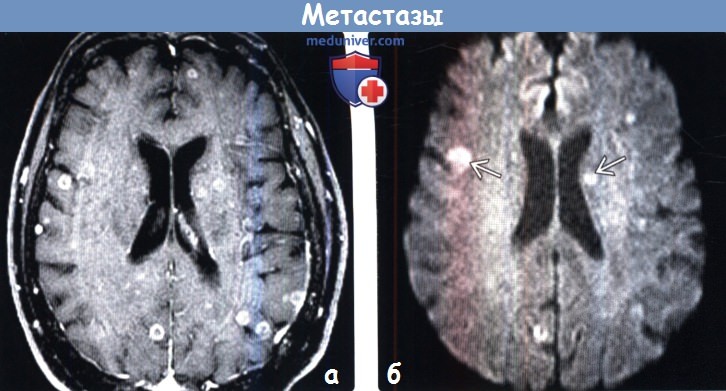
(б) МРТ, ДВИ, аксиальный срез: у этой же пациентки определяется несколько очагов ограничения диффузии, которые были гипоинтенсивными на ИКД-карте (не представлена). При большинстве опухолей ограничения диффузии не наблюдается, но в метастазах часто увеличено ядерно-цитоплазматическое соотношение и в некоторых случаях наблюдается ограничение диффузии.
д) Клиническая картина:
1. Проявления метастатического поражения паренхимы головного мозга:
• Наиболее частые признаки/симптомы:
о Судорожные приступы, очаговая неврологическая симптоматика
• Клинический профиль:
о Взрослые среднего и пожилого возраста с известным метастатическим раком с новым началом неврологической симптоматики
2. Демография:
• Возраст:
о Встречаемость увеличивается с возрастом:
— Редко в детском возрасте (череп/твердая мозговая оболочка поражаются чаще, чем паренхима мозга)
— Пик встречаемости-после 65 лет
• Пол:
о Слегка более высокое преобладание у мужчин
• Эпидемиология:
о При более эффективном лечении сроки выживаемости пациентов с метастатическим раком увеличиваются:
— В настоящее время метастазы являются наиболее частыми опухолями головного мозга у взрослых
о Результаты:
— Увеличивается встречаемость метастазов по сравнению с первичными опухолями ЦНС
— На данный момент метастатическое поражение составляет 50% от всех опухолей головного мозга
— При аутопсии поражение головного мозга обнаруживается у 25% пациентов, страдающих метастазами рака иной локализации
3. Течение и прогноз:
• Характерно прогрессирование в виде увеличения размеров и числа поражений
• Медиана выживаемости при ЛТ всего головного мозга = 3-6 месяцев:
о Молодой возраст, высокие значения индекса Карновского связаны с более длительными сроками выживаемости
4. Лечение:
• Использование только стереотаксической радиохирургии > ЛТ всего головного мозга:
о Хирургический подход при количестве метастазов от одного до четырех позволяет избежать неблагоприятных эффектов ЛТ всего головного мозга на качество жизни и когнитивную функцию
• Резекция одиночных метастазов может увеличить выживаемость
д) Диагностическая памятка метастатического поражения паренхимы головного мозга:
1. Обратите внимание:
• Спонтанное ВЧК или новое начало судорожных приступов у пожилых пациентов может быть обусловлена метастатическим поражением
2. Советы по интерпретации изображений:
• Поражение белого вещества (НСО) у пожилых пациентов может быть обусловлено мультифокальным метастатическим поражением
• У пациентов с поражением БВ, необъяснимым нарушением психики дополните МРТ исследование контрастным усилением
е) Список литературы:
Редактор: Искандер Милевски. Дата публикации: 7.4.2019
Без признаков ограничения диффузии что это значит
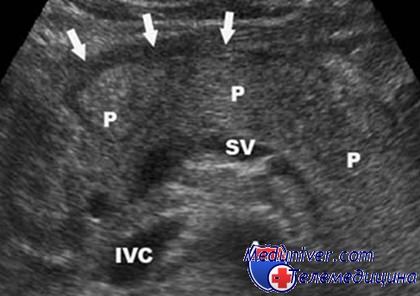
Часто бывает, что человеку, обратившемуся к врачу по поводу того или иного заболевания или просто в рамках общего медицинского осмотра, назначают такой метод инструментального обследования, как ультразвуковое исследование органов брюшной полости. Результаты этого исследования могут быть разными, в зависимости от характера патологии, среди них существует такое заключение, как «диффузное изменение поджелудочной железы». Что это за состояние и насколько оно опасно?
При ультразвуковом исследовании можно определить плотность (эхогенность) поджелудочной железы, изменения ее размеров, наличие или отсутствие патологических образований. Диффузное изменение поджелудочной железы означает равномерное изменение плотности ткани железы в большую или меньшую сторону. Данное состояние не является какой-либо патологией, оно является симптомом многих заболеваний, как самой поджелудочной железы, так и окружающих ее органов (печени, желчевыводящих путей) и даже отдаленных органов (в таком случае диффузные изменения железы носят название реактивных). Для выяснения причины этих изменений мало одной картины ультразвукового обследования. Необходимы дополнительные методы обследования, такие как биохимический анализ крови, фиброгастродуоденоскопия, функциональные исследования. Изменение эхогенности поджелудочной железы зачастую сопровождается изменением ее размеров, что также может помогать в выяснении причины диффузного процесса.
Очаги в головном мозге на МРТ
Магнитно-резонансная томография является безболезненным и информативным способом исследования головного мозга. Послойное МР-сканирование позволяет детально рассмотреть все участки органа, оценить их структуру. С помощью определенных последовательностей можно подробно изучить белое и серое вещество, сосуды, желудочковую систему.
МРТ считают эффективным методом выявления очаговых поражений мозга. К таковым относят ограниченные участки с нарушенной структурой внутри вещества органа. Подобные изменения часто сопровождаются масс-эффектом, отеком, деформацией окружающих областей. Очаги в головном мозге на МРТ выглядят как зоны изменения МР-сигнала. По специфическим признакам, локализации, размерам и степени влияния на окружающие структуры рентгенолог может сделать предположения о характере патологии. Пользуясь перечисленными сведениями, врач ставит диагноз, составляет для пациента прогноз и подбирает лечение.
Очаги на МРТ головного мозга: что значит?
Результатом магнитно-резонансной томографии является серия послойных снимков исследуемой области. На изображениях здоровые ткани выглядят как чередующиеся светлые и темные участки, что зависит от концентрации в них жидкости и применяемой импульсной последовательности. По срезам врач-рентгенолог оценивает:
МРТ назначают, если у пациента наблюдаются неврологические отклонения, обусловленные поражением мозговой ткани. Симптомами могут быть:
Магнитно-резонансная томография головы позволяет врачу точно определить локализацию очаговых изменений и выяснить природу плохого самочувствия у пациента. В ДЦ «Магнит» на вооружении специалистов новейшие аппараты для МР-сканирования, которые позволяют с высокой достоверностью провести исследование.
Виды очагов на МРТ головы
Цвет получаемого изображения нормальных мозговых структур и патологических изменений зависит от используемой программы. При сканировании в ангиорежиме, в том числе с применением контраста, на снимках появляется разветвленная сеть артерий и вен. Очаговые изменения бывают нескольких типов, по их характеристикам врач может предположить природу фокусов.
При патологии мозгового вещества нарушаются свойства пораженных фокусов, что проявляется резким изменением МР-сигнала по сравнению со здоровыми областями. Применение определенных последовательностей (диффузионно-взвешенных, FLAIR и пр.) или контрастирования позволяет более четко визуализировать локальные изменения. То есть, если рентгенолог видит на результатах МРТ единичный очаг, для более подробного его изучения будут применены разные режимы сканирования либо контрастирование.
При сравнении изменений со здоровыми участками мозга выделяют гипер-, гипо- и изоинтенсивные зоны (соответственно яркие, темные и такие же по своему цвету, как рядом расположенные структуры).
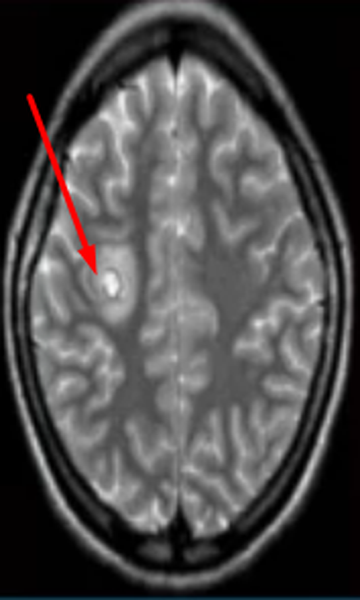
Гиперинтенсивные очаги
Выявление гиперинтенсивных, т.е. ярко выделяющихся на МР-сканах, очагов заставляет специалиста подозревать опухоль головного мозга, в том числе метастатического происхождения, гематому (в определенный момент от начала кровоизлияния), ишемию, отек, патологии сосудов (каверномы, артерио-венозные мальформации и пр.), абсцессы, обменные нарушения и т.п.
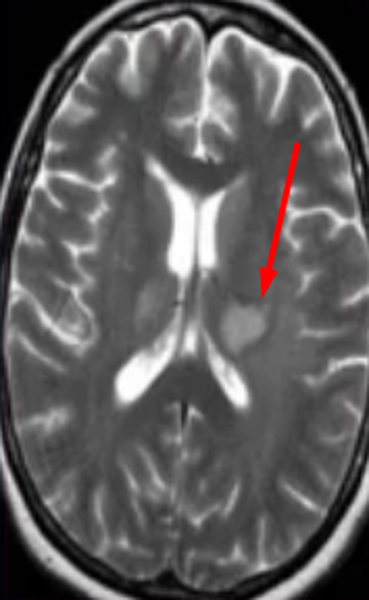
Субкортикальные очаги
Поражение белого вещества головного мозга обычно характеризуют, как изменения подкорковых структур. Выявленные при МРТ субкортикальные очаги говорят о локализации повреждения сразу под корой. Если обнаруживают множественные юкстакортикальные зоны поражения, есть смысл подозревать демиелинизирующий процесс (например, рассеянный склероз). При указанной патологии деструктивные изменения происходят в различных участках белого вещества, в том числе прямо под корой головного мозга. Перивентрикулярные и лакунарные очаги обычно выявляют при ишемических процессах.
Очаги глиоза
При повреждении мозговой ткани включаются компенсаторные механизмы. Разрушенные клетки замещаются структурами глии. Последняя обеспечивает передачу нервных импульсов и участвует в метаболических процессах. За счет описываемых структур мозг восстанавливается после травм.
Выявление глиозных очагов указывает на предшествующее разрушение церебрального вещества вследствие:
По количеству и размерам измененных участков можно судить о масштабах повреждения мозга. Динамическое наблюдение позволяет оценить скорость прогрессирования патологии. Однако изучая зоны глиоза нельзя точно установить причину разрушения нервных клеток.
Очаги демиелинизации
Некоторые заболевания нервной системы сопровождаются повреждением глиальной оболочки длинных отростков нейронов. В результате патологических изменений нарушается проведение импульсов. Подобное состояние сопровождается неврологической симптоматикой различной степени интенсивности. Демиелинизация нервных волокон может быть вызвана:
Обычно очаги демиелинизации выглядят как множественные мелкие участки гиперинтенсивного МР-сигнала, расположенные в одном или нескольких отделах головного мозга. По степени их распространенности, давности и одновременности возникновения врач судит о масштабах развития заболевания.
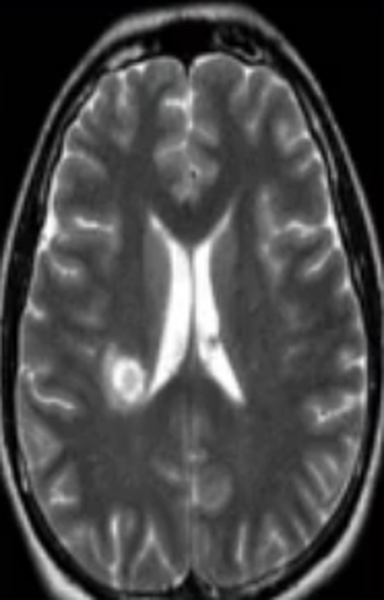
Очаг сосудистого генеза
Недостаточность мозгового кровообращения являются причиной ишемии церебрального вещества, что ведет к изменению структуры и потере функций последнего. Ранняя диагностика сосудистых патологий способна предотвратить инсульт. Очаговые изменения дисциркуляторного происхождения обнаруживают у большинства пациентов старше 50 лет. В последующем такие зоны могут стать причиной дистрофических процессов в мозговой ткани.
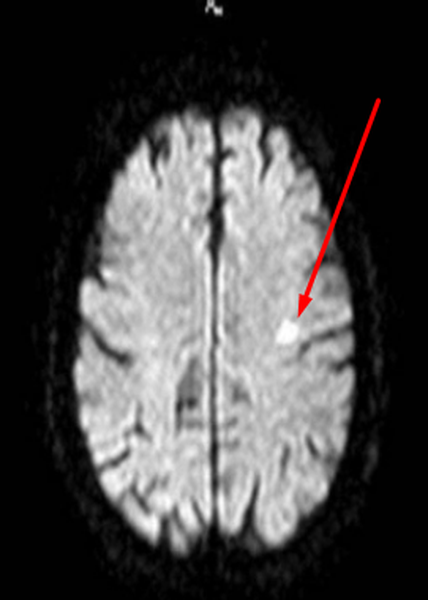
Заподозрить нарушения церебрального кровообращения можно по очаговым изменениям периваскулярных пространств Вирхова-Робина. Последние представляет собой небольшие полости вокруг мозговых сосудов, заполненные жидкостью, через которые осуществляется трофика тканей и иммунорегулирующие процессы (гематоэнцефалический барьер). Появление гиперинтенсивного МР-сигнала указывает на расширение периваскулярных пространств, поскольку в норме они не видны.
Иногда при МРТ мозга обнаруживаются множественные очаги в лобной доле или в глубоких отделах полушарий, что может указывать на поражение церебральных сосудов. Ситуацию часто проясняет МР-сканирование в ангиорежиме.
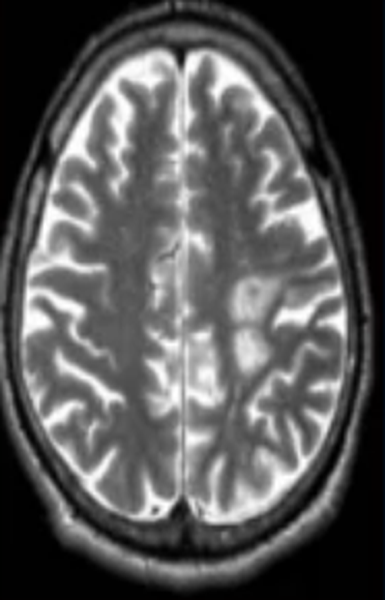
Очаги ишемии
Нарушения мозгового кровообращения приводят к кислородному голоданию тканей, что может спровоцировать их некроз (инфаркт). Ишемические очаги при Т2 взвешенных последовательностях выглядят как зоны с умеренно гиперинтенсивным сигналом неправильной формы. На более поздних сроках при проведении в Т2 ВИ или FLAIR режиме МРТ единичный очаг приобретает вид светлого пятна, что указывает на усугубление деструктивных процессов.
Что означают белые и черные пятна на снимках МРТ?
Зоны измененного МР-сигнала могут означать:
Врач-рентгенолог описывает интенсивность сигнала, размеры и локализацию очага. С учетом полученных сведений, жалоб пациента и данных предыдущих обследований специалист может предположить природу патологических изменений.
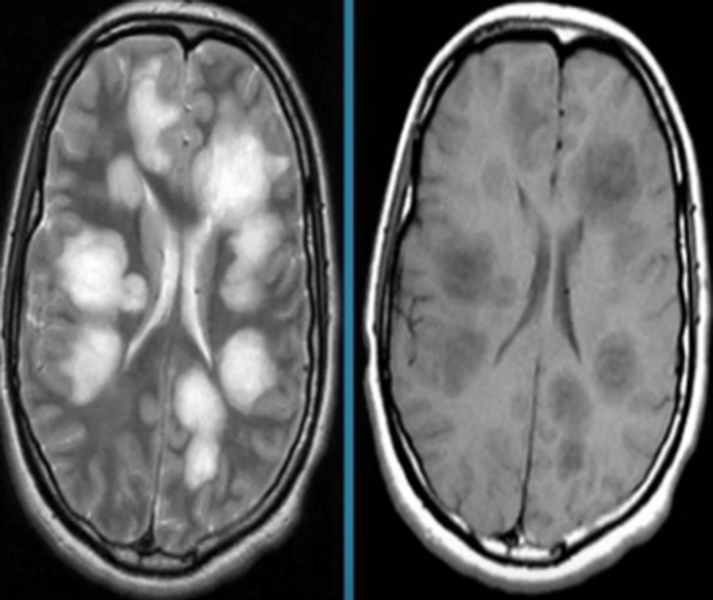
Причины возникновения очагов на МРТ головного мозга
Если при МРТ головного мозга выявлены очаги, их расценивают как симптомы патологии органа. Зоны гипер- или гипоинтенсивного МР-сигнала свидетельствуют о нарушении структуры определенного участка церебрального вещества. Очаговые изменения могут быть единичными или множественными, крупными, мелкими, диффузными и т.п.. Подобное наблюдается при:
Очаговые изменения могут быть результатом некроза, гнойных процессов, ишемии, воспаления тканей, разрушения нервных волокон и т.п. Фокальная патология на МР-сканах почти всегда свидетельствует о развитии серьезного заболевания, а в некоторых случаях указывает на опасность для жизни больного.