Беталок зок и бисопролол в чем разница
Лечение нарушений ритма сердца
Почему терапия аритмий считается одним из самых сложных разделов кардиологии? Как классифицируются аритмии? Какие группы лекарственных препаратов используются при лечении аритмий? Нарушения ритма сердца (аритмии) представляют собой один из самы
Почему терапия аритмий считается одним из самых сложных разделов кардиологии?
Как классифицируются аритмии?
Какие группы лекарственных препаратов используются при лечении аритмий?
Нарушения ритма сердца (аритмии) представляют собой один из самых сложных разделов клинической кардиологии. Отчасти это объясняется тем, что для диагностики и лечения аритмий необходимо очень хорошее знание электрокардиографии, отчасти — огромным разнообразием аритмий и большим выбором способов лечения. Кроме того, при внезапных аритмиях нередко требуется проведение неотложных лечебных мероприятий.
Одним из основных факторов, повышающих риск возникновения аритмий, является возраст. Так, например, мерцательную аритмию выявляют у 0,4% людей, при этом большую часть пациентов составляют люди старше 60 лет [1, 2, 4]. Увеличение частоты развития нарушений ритма сердца с возрастом объясняется изменениями, возникающими в миокарде и проводящей системе сердца в процессе старения. Происходит замещение миоцитов фиброзной тканью, развиваются так называемые «склеродегенеративные» изменения. Кроме этого, с возрастом повышается частота сердечно-сосудистых и экстракардиальных заболеваний, что также увеличивает вероятность возникновения аритмий [17, 18].
Основные клинические формы нарушений ритма сердца
По характеру клинического течения нарушения ритма сердца могут быть острыми и хроническими, преходящими и постоянными. Для характеристики клинического течения тахиаритмий используют такие определения, как «пароксизмальные», «рецидивирующие», «непрерывно рецидивирующие» [2].
Лечение нарушений ритма сердца
Показаниями для лечения нарушений ритма являются выраженные нарушения гемодинамики или субъективная непереносимость аритмии. Безопасные, бессимптомные или малосимптомные легко переносящиеся аритмии не требуют назначения специального лечения. В этих случаях основным лечебным мероприятием является рациональная психотерапия. Во всех случаях прежде всего проводится лечение основного заболевания.
Антиаритмические препараты
Основным способом терапии аритмий является применение антиаритмических препаратов. Хотя антиаритмические препаты не могут «вылечить» от аритмии, они помогают уменьшить или подавить аритмическую активность и предотвратить рецидивирование аритмий.
Любое воздействие антиаритмическими препаратами может вызывать как антиаритмический, так и аритмогенный эффект (то есть, наоборот, способствовать возникновению или развитию аритмии). Вероятность проявления антиаритмического эффекта для большинства препаратов составляет в среднем 40–60% (и очень редко для некоторых препаратов при отдельных вариантах аритмии достигает 90%). Вероятность развития аритмогенного эффекта составляет в среднем примерно 10%, при этом могут возникать опасные для жизни аритмии. В ходе нескольких крупных клинических исследований было выявлено заметное повышение общей летальности и частоты случаев внезапной смерти (в 2 — 3 раза и более) среди больных с органическим поражением сердца (постинфарктный кардиосклероз, гипертрофия или дилатация сердца) на фоне приема антиаритмических препаратов класса I, несмотря на то что эти средства эффективно устраняли аритмии [7, 8, 9].
Согласно наиболее распространенной на сегодняшний день классификации антиаритмических препаратов Вогана Вильямса, все антиаритмические препараты подразделяются на 4 класса:
I класс — блокаторы натриевых каналов.
II класс — блокаторы бета-адренергических рецепторов.
III класс — препараты, увеличивающие продолжительность потенциала действия и рефрактерность миокарда.
IV класс — блокаторы кальциевых каналов.
Применение комбинаций антиаритмических препаратов в ряде случаев позволяет достичь существенного повышения эффективности антиаритмической терапии. Одновременно отмечается уменьшение частоты и выраженности побочных явлений вследствие того, что препараты при комбинированной терапии назначают в меньших дозах [3, 17].
Следует отметить, что показаний для назначения так называемых метаболических препаратов пациентам с нарушениями ритма не существует. Эффективность курсового лечения такими препаратами, как кокарбоксилаза, АТФ, инозие-Ф, рибоксин, неотон и т. п., и плацебо одинаковы. Исключение составляет милдронат, препарат цитопротективного действия, имеются данные об антиаритмическом эффекте милдроната при желудочковой экстрасистолии [3].
Особенности лечения основных клинических форм нарушений ритма
Экстрасистолия
Клиническое значение экстрасистолии практически целиком определяется характером основного заболевания, степенью органического поражения сердца и функциональным состоянием миокарда. У лиц без признаков поражения миокарда с нормальной сократительной функцией левого желудочка (фракция выброса больше 50%) наличие экстрасистолии не влияет на прогноз и не представляет опасности для жизни. У больных с органическим поражением миокарда, например с постинфарктным кардиосклерозом, экстрасистолия может рассматриваться в качестве дополнительного прогностически неблагоприятного признака. Однако независимое прогностическое значение экстрасистолии не определено. Экстрасистолию (в том числе экстрасистолию «высоких градаций») даже называют «косметической» аритмией, подчеркивая таким образом ее безопасность.
Как было уже отмечено, лечение экстрасистолии с помощью антиаритмических препаратов класса I C значительно увеличивает риск смерти. Поэтому при наличии показаний лечение начинают с назначения β-блокаторов [8, 17, 18]. В дальнейшем оценивают эффективность терапии амиодароном и соталолом. Возможно также применение седативных препаратов. Антиаритмические препараты класса I C используют только при очень частой экстрасистолии, в случае отсутствия эффекта от терапии β-блокаторами, а также амидороном и соталолом (табл. 3)
Тахиаритмии
В зависимости от локализации источника аритмии различают наджелудочковые и желудочковые тахиаритмии. По характеру клинического течения выделяют 2 крайних варианта тахиаритмий (постоянные и пароксизмальные. Промежуточное положение занимают преходящие или рецидивирующие тахиаритмии. Чаще всего наблюдается мерцательная аритмия. Частота выявления мерцательной аритмии резко увеличивается с возрастом больных [1, 17, 18].
Мерцательная аритмия
Пароксизмальная мерцательная аритмия. В течение первых суток у 50% больных с пароксизмальной мерцательной аритмией отмечается спонтанное восстановление синусового ритма. Однако произойдет ли восстановление синусового ритма в первые часы, остается неизвестным. Поэтому при раннем обращении больного, как правило, предпринимаются попытки восстановления синусового ритма с помощью антиаритмических препаратов. В последние годы алгоритм лечения мерцательной аритмии несколько усложнился. Если от начала приступа прошло более 2 суток, восстановление нормального ритма может быть опасным — повышен риск тромбоэмболии (чаще всего в сосуды мозга с развитием инсульта). При неревматической мерцательной аритмии риск тромбоэмболий составляет от 1 до 5% (в среднем около 2%). Поэтому, если мерцательная аритмия продолжается более 2 суток, надо прекратить попытки восстановления ритма и назначить больному непрямые антикоагулянты (варфарин или фенилин) на 3 недели в дозах, поддерживающих показатель международного нормализованного отношения (МНО) в пределах от 2 до 3 (протромбиновый индекс около 60%). Через 3 недели можно предпринять попытку восстановления синусового ритма с помощью медикаментозной или электрической кардиоверсии. После кардиоверсии больной должен продолжить прием антикоагулянтов еще в течение месяца.
Таким образом, попытки восстановления синусового ритма предпринимают в течение первых 2 суток после развития мерцательной аритмии или через 3 недели после начала приема антикоагулянтов. При тахисистолической форме сначала следует уменьшить ЧСС (перевести в нормосистолическую форму) с помощью препаратов, блокирующих проведение в атриовентрикулярном узле: верапамила, β-блокаторов или дигоксина.
Для восстановления синусового ритма наиболее эффективны следующие препараты:
Сегодня с целью восстановления синусового ритма при мерцательной аритмии все чаще назначают однократную дозу амиодарона или пропафенона перорально. Эти препараты отличаются высокой эффективностью, хорошей переносимостью и удобством приема. Среднее время восстановления синусового ритма после приема амиодарона (30 мг/кг) составляет 6 ч, после пропафенона (600 мг) — 2 ч [6, 8, 9].
При трепетании предсердий кроме медикаментозного лечения можно использовать чреспищеводную стимуляцию левого предсердия с частотой, превышающей частоту трепетания, — обычно около 350 импульсов в минуту, продолжительностью 15–30 с. Кроме того, при трепетании предсердий очень эффективным может быть проведение электрической кардиоверсии разрядом мощностью 25–75 Дж после в/в введения реланиума.
Постоянная форма мерцательной аритмии. Мерцание предсердий является наиболее часто встречающейся формой устойчивой аритмии. У 60% больных с постоянной формой мерцательной аритмии основным заболеванием являются артериальная гипертония или ИБС. В ходе специальных исследований было выявлено, что ИБС становится причиной развития мерцательной аритмии примерно у 5% больных. В России существует гипердиагностика ИБС у больных с мерцательной аритмией, особенно среди людей пожилого возраста. Для постановки диагноза ИБС всегда необходимо продемонстрировать наличие клинических проявлений ишемии миокарда: стенокардии, безболевой ишемии миокарда, постинфарктного кардиосклероза.
Мерцательная аритмия обычно сопровождается неприятными ощущениями в грудной клетке, могут отмечаться нарушения гемодинамики и, главное, повышается риск возникновения тромбоэмболий, прежде всего в сосуды мозга. Для снижения степени риска назначают антикоагулянты непрямого действия (варфарин, фенилин). Менее эффективно применение аспирина [1, 17, 18].
Основным показанием для восстановления синусового ритма при постоянной форме мерцательной аритмии является «желание больного и согласие врача».
Для восстановления синусового ритма используют антиаритмические препараты или электроимпульсную терапию.
Антикоагулянты назначают, если мерцательная аритмия наблюдается более 2 суток. Особенно высок риск развития тромбоэмболий при митральном пороке сердца, гипертрофической кардиомиопатии, недостаточности кровообращения и тромбоэмболиях в анамнезе. Антикоагулянты назначают в течение 3 недель до кардиоверсии и в течение 3 — 4 недель после восстановления синусового ритма. Без назначения антиаритмических препаратов после кардиоверсии синусовый ритм сохраняется в течение 1 года у 15 — 50% больных. Применение антиаритмических препаратов повышает вероятность сохранения синусового ритма. Наиболее эффективно назначение амиодарона (кордарона) — даже при рефрактерности к другим антиаритмическим препаратам синусовый ритм сохраняется у 30 — 85% больных [2, 12]. Кордарон нередко эффективен и при выраженном увеличении левого предсердия.
Кроме амиодарона для предупреждения повторного возникновения мерцательной аритмии с успехом используются соталол, пропафенон, этацизин и аллапинин, несколько менее эффективны хинидин и дизопирамид. При сохранении постоянной формы мерцательной аритмии больным с тахисистолией для снижения ЧСС назначают дигоксин, верапамил или β-блокаторы. При редко встречающемся брадисистолическом варианте мерцательной аритмии эффективным может быть назначение эуфиллина (теопек, теотард).
Проведенные исследования показали, что две основные стратегии ведения больных с мерцательной аритмией — попытки сохранения синусового ритма или нормализация ЧСС на фоне мерцательной аритмии в сочетании с приемом непрямых антикоагулянтов — обеспечивают примерно одинаковое качество и продолжительность жизни больных [17].
Пароксизмальные наджелудочковые тахикардии
Пароксизмальные наджелудочковые тахикардии, встречающиеся гораздо реже, чем мерцательная аритмия, не связаны с наличием органического поражения сердца. Частота их выявления с возрастом не увеличивается.
Купирование пароксизмальных наджелудочковых тахикардий начинают с применения вагусных приемов. Наиболее часто используют пробу Вальсальвы (натуживание на вдохе около 10 с) и массаж сонной артерии. Очень эффективным вагусным приемом является «рефлекс ныряния» (погружение лица в холодную воду) — восстановление синусового ритма отмечается у 90% больных. При отсутствии эффекта от вагусных воздействий назначают антиаритмические препараты. Наиболее эффективны в этом случае верапамил, АТФ или аденозин.
У больных с легко переносящимися и сравнительно редко возникающими приступами тахикардии практикуется самостоятельное пероральное купирование приступов. Если в/в введение верапамила оказывается эффективным, можно назначить его внутрь в дозе 160–240 мг однократно, в момент возникновения приступов. Если более эффективным признается в/в введение новокаинамида — показан прием 2 г новокаинамида. Можно иcпользовать 0,5 г хинидина, 600 мг пропафенона или 30 мг/кг амиодарона внутрь.
Желудочковые тахикардии
Желудочковые тахикардии в большинстве случаев возникают у больных с органическим поражением сердца, чаще всего при постинфарктном кардиосклерозе [13, 14].
Лечение желудочковой тахикардии. Для купирования желудочковой тахикардии можно использовать амиодарон, лидокаин, соталол или новокаинамид.
При тяжелых, рефрактерных к медикаментозной и электроимпульсной терапии, угрожающих жизни желудочковых тахиаритмиях применяют прием больших доз амиодарона: внутрь до 4 — 6 г в сутки перорально в течение 3 дней (то есть по 20 — 30 табл.), далее по 2,4 г в сутки в течение 2 дней (по 12 табл.) с последующим снижением дозы [6, 10, 15, 16].
Предупреждение рецидивирования тахиаритмий
При частых приступах тахиаритмий (например, 1 — 2 раза в неделю) последовательно назначают антиаритмические препараты и их комбинации до прекращения приступов. Наиболее эффективным является назначение амиодарона в качестве монотерапии или в комбинации с другими антиаритмическими препаратами, прежде всего с β-блокаторами.
При редко возникающих, но тяжелых приступах тахиаритмий подбор эффективной антиаритмической терапии удобно проводить с помощью чреспищеводной электростимуляции сердца — при наджелудочковых тахиаритмиях — и программированной эндокардиальной стимуляции желудочков (внутрисердечное электрофизиологическое исследование) — при желудочковых тахиаритмиях. С помощью электростимуляции в большинстве случаев удается индуцировать приступ тахикардии, идентичный тем, которые спонтанно возникают у данного больного. Невозможность индукции приступа при повторной электрокардиостимуляции на фоне приема препаратов обычно совпадает с их эффективностью при длительном приеме [17, 18]. Следует отметить, что некоторые проспективные исследования продемонстрировали преимущество «слепого» назначения амиодарона и соталола при желудочковых тахиаритмиях перед тестированием антиаритмических препаратов класса I с помощью программированной электростимуляции желудочков или мониторирования ЭКГ.
При тяжелом течении пароксизмальных тахиаритмий и рефрактерности к медикаментозной терапии применяют хирургические способы лечения аритмий, имплантацию кардиостимулятора и кардиовертера-дефибриллятора.
Подбор антиаритмической терапии у больных с рецидивирующимим аритмиями
С учетом безопасности антиаритмических препаратов оценку эффективности целесообразно начинать с β-блокаторов или амиодарона. При неэффективности монотерапии оценивают действенность назначения амиодарона в комбинации с β-блокаторами [17]. Если нет брадикардии или удлинения интервала РR, с амиодароном можно сочетать любой β-блокатор. У больных с брадикардией к амиодарону добавляют пиндолол (вискен). Показано, что совместный прием амиодарона и β-блокаторов способствует значительно большему снижению смертности пациентов с сердечно-сосудистыми заболеваниями, чем прием каждого из препаратов в отдельности. Некоторые специалисты даже рекомендуют имплантацию двухкамерного стимулятора (в режиме DDDR) для безопасной терапии амиодароном в сочетании с β-блокаторами. Антиаритмические препараты класса I применяют только при отсутствии эффекта от β-блокаторов и/или амиодарона. Препараты класса I C, как правило, назначают на фоне приема бета-блокатора или амиодарона. В настоящее время изучается эффективность и безопасность применения соталола (β-блокатора, обладающего свойствами препаратов класса III).
П. Х. Джанашия, доктор медицинских наук, профессор
Н. М. Шевченко, доктор медицинских наук, профессор
С. М. Сорокoлетов, доктор медицинских наук, профессор
РГМУ, Медицинский центр Банка России, Москва
Сравнение препаратов Беталок ЗОК и Бисопролол: какой из них лучше?
Оба медпрепарата относятся к одной фармакологической группе, но активные компоненты у них различные, у Беталок ЗОК – это метопролол, а у Бисопролола – бисопролол. Эти два разных компонента и составляют разницу в назначениях, а также в противопоказаниях использования бета-блокаторов, хотя и данные отличия минимальны и не всегда учитываются врачами при назначении.
Именно поэтому важно понимать, что лучше использовать в терапии Бисопролол или Беталок ЗОК при нарушенной ритмичности сердца при гипертонии и других кардиологических патологиях.
Обзор Бисопролола и Беталока ЗОК
Терапевтический эффект лечения гипертензии и кардиологических болезней одинаков, однако есть и отличия в терапии этими средствами. Лекарства подбирает лечащий врач в зависимости от показателей АД, особенностей организма пациента и результатов ЭКГ или ЭхоКГ.
Бисопролол
Бисопролол – это бета-блокатор адреналиновых рецепторов 2 поколения. Медикамент используется в монотерапии гипертонической болезни и в лечении нарушений ритма сердца, а также в комбинированном лечении с ингибиторами АПФ, антагонистами ангиотензина 2 и кальция, и с другими кардиологическими медпрепаратами. Бисопролол производится в форме таблеток с дозировкой основного компонента 10 мг.
Прием медпрепарата понижает частоту сердцебиения при тахикардии, что понижает необходимость в кислороде клеток кардиомиоцитов. Также медпрепарат понижает общее периферическое сопротивление кровотока, что способствует снижению индекса АД до нормативных показателей, а также укреплению интимы артерий и восстановлению их эластичности. При комплексном применении с периферическими вазодилататорами Бисопролол эффективен в терапии синдрома Рейно.
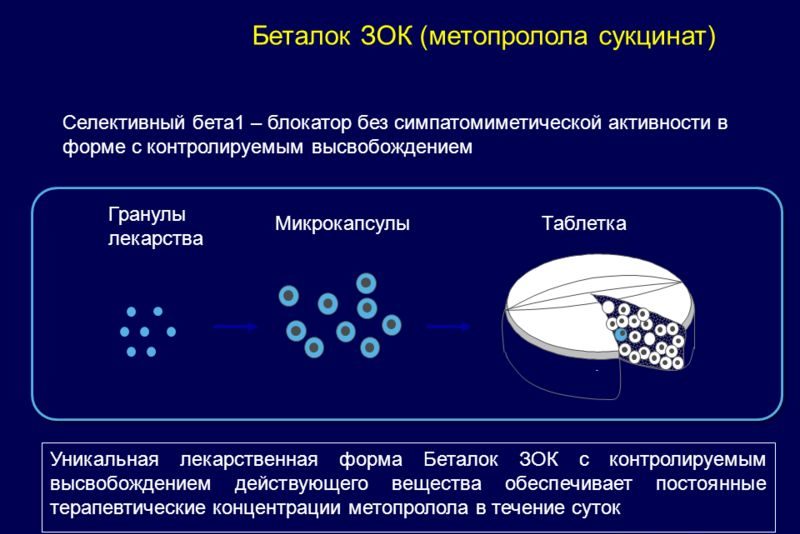
Беталок ЗОК
Беталок ЗОК – это шведский медпрепарат, который разрабатывался для лечения кардиологических патологий, которые формируются вследствие развития гипертонической болезни. Препарат применяется при гипертензии разной этиологии.
Активный компонент в медикаменте – это метопролол тартрат, который блокирует стимулирующее воздействие волокон нервной системы на миокард и способствует за короткий промежуток терапии снизить сердцебиение, восстановить ритмичность миокарда, нормализовать сердечный выброс. Все эти действия в миокарде происходят по причине нормализации давления.
Препарат назначают в качестве вторичной профилактики в постинфарктный и в постинсультный период. Также медпрепарат назначают для предотвращения развития приступов мигренозных болей.
Основные отличия и какое средство эффективнее
Если провести сравнение, что лучше, Беталок ЗОК или Бисопролол, то большой разницы в них не выявлено. Медпрепараты входят в фармакологическую группу блокаторов адренорецепторов, но имеют разные действующие компоненты в своем составе.
Бисопролол чаще прописывают при хронических кардиологических патологиях, осложненных высоким давлением, а Беталок ЗОК – при гипертензии и развитии кардиологических болезней на ее основе.
Подбирает препараты только кардиолог, который основывается на показателях лабораторных и инструментальных исследованиях. Невозможно определенно сказать, какой из двух медпрепаратов эффективнее, потому что медикаменты используются в терапии не один десяток лет, и показывают хорошие терапевтические действия. Бисопролол эффективнее медпрепаратов на основе метопролола и имеет меньше побочного воздействия.
Принцип действия медпрепаратов
Бисопролол и Беталок ЗОК не одно и то же лекарство, хотя принцип действия обоих медпрепаратов очень схож и направлен на блокирование адреналиновых рецепторов. Бисопролол, кроме адреналина, активно блокирует и норадреналин.
Первый лечебный эффект медпрепаратов можно почувствовать спустя 30-40 минут после процедуры приема таблетки, а максимальное воздействие наступает спустя 2,5-3 часа и длится на протяжении 24 часов, не уменьшая свою эффективность. Кроме блокирования рецепторов адреналиновых каналов, бисопролол проявляет такие свойства:
Положительные эффекты Бисопролола
Беталок ЗОК при помощи метопролола, стабилизирует клеточные мембраны и ингибирует активность в них антагонистов ангиотензина. Метопролол блокирует катехоламины на уровне адреналиновых рецепторов, что способствует понижению давления в кровотоке при систолическом выбросе сердца. После приема медикамента не менее 14 дней понижается АД в кровотоке в момент сердечной диастолы.
При стенокардии действующий компонент снижает необходимость в кислороде кардиомиоцитов вследствие понижения ЧСС, а также силы сокращения. Снижается необходимость в кислороде за счет понижения показателей АД в кровотоке.
Удлинение диастолы снижает количество ишемических участков в миокарде, что предотвращает инфаркт. При инфаркте прием таблеток на первоначальном этапе развития приступа помогает избежать распространения некроза на большой площади, что приводит к летальному исходу.
Метопролол и бисопролол полностью абсорбируются в отделах пищеварительного тракта. Абсорбция препарата зависит от принятой дозировки. Биодоступность обоих медпрепаратов – около 70%. В момент приема пищи и лекарства, биодоступность в системе бисопролола повышается на 30%.
Метопролол характеризуется очень низким связыванием с белковыми соединениями сыворотки крови – 5-8%. До 25% в неизменном виде препараты выводятся при помощи урины. Временной период полувыведения компонентов из организма – от 1 до 9 часов.
Показания и противопоказания
Бета-адреноблокаторы селективного типа Беталок ЗОК и медикамент Бисопролол, хотя имеют два разных активных основных компонента, но назначения у них одинаковы – это системные патологии, а также кардиологические болезни:
Противопоказаниями к назначению в терапии Бисопролола служат такие патологии:
Кроме противопоказаний, которые есть у Бисопролола, медикамент Беталок ЗОК имеет дополнительные предостережения к назначению:
Оба лекарства не назначают детям до совершеннолетия, а также женщинам при беременности, потому что существует риск развития у детей брадикардии.
Концентрация действующих компонентов в составе грудного молока высокая, поэтому в период лактации также медикамент не назначают. Если необходимо матери принимать лекарства, тогда ребенка нужно перевести на искусственное кормление.
Инструкция по применению
Дозировка Беталока ЗОК прописывается врачом в соответствии с существующими показателями АД и ЭКГ. Также врач занимается подбором дозы для терапии сердечных болезней медикаментом Бисопролол.
Рекомендуемые дозировки медикамента Беталок ЗОК при терапии различных патологий:
Бисопролол необходимо принимать перед едой или же в процессе приема пищи. Дозировка в сутки – от 5 до 10 мг. Таблетки принимаются 1 раз в сутки (рекомендуется утром в момент завтрака). Таблетка проглатывается целой и запивается достаточным количеством очищенной воды. Другими напитками запивать лекарство запрещено.
При первой и второй стадии гипертензии – первоначальная доза составляет 2,5 мг с повышением до 10 мг. Такая же дозировка назначается при первой стадии сердечной недостаточности, а также для вторичной профилактики инфаркта.
Эффективность бета-блокаторов снижается при совместном использовании с лекарствами индометациновой группы, а также теофиллином и эстрогенами. Антагонисты кальциевых каналов и бета-блокаторов в паре могут спровоцировать гипотензию.
Антиаритмические медикаменты с блокаторами могут значительно снизить проводимость в миокарде. Лекарства для анестезии повышают риск воздействия на миокард, что может спровоцировать резкое понижение АД. При совместной терапии с сердечными гликозидами увеличивается проводимость импульса. Усиливают действие блокаторов ингибиторы МАО.
Побочные действия
Негативные реакции организма на прием бета-блокаторов происходят тогда, когда пациент не придерживается прописанной дозировки и не выполняет рекомендации кардиолога. Отмечаются такие негативные действия:
Аналоги
Выбор препарата, а также его аналога может проводить только лечащий врач. Основными медикаментами, которые назначаются для замены препаратов:
Отзывы о том, что лучше выбрать Беталока ЗОК или Бисопролол
На сегодняшний день профильные специалисты расходятся во мнении, какой активный компонент в бета-блокаторах эффективнее в кардиологии – метопролол или же бисопролол.
Кардиологов
Отзывы кардиологов о назначении Беталока ЗОК или же препарата Бисопролол следующие:
Пациентов
Использование в терапии гипертензии бета-адреноблокаторов снижает риск развития сердечных болезней. Прием медпрепарата Беталок ЗОК и медикамента Бисопролол при СН на 50% снижает риск развития инфаркта с летальным исходом.