Базилярная мигрень что это
Базилярная мигрень
Базилярная мигрень – хроническое тяжелое неврологическое заболевание, от которого чаще всего страдают женщины от 20 до 55 лет. Для данной патологии характерны сильные приступы головной боли, не связанные с показателями кровяного и внутричерепного давления, патологиями органов зрения, новообразованиями и травмами головы. Частота приступов может быть различной: от ежедневных болей до неприятных ощущений всего несколько раз в год. Отличительной особенностью базилярной мигрени являются непредсказуемость приступов, появлением стойких неврологических нарушений.
Клиническая картина
При приступе базилярной мигрени наблюдаются такие же симптомы, как и при других видах мигренозных болей:
Боль во время приступа носит пульсирующий характер, сначала она локализована в затылочной области, но постепенно распространяется на всю левую или правую сторону головы, в том числе и на глаза, нижнюю челюсть, подчелюстную область, шею. Болевой синдром усиливается при воздействии внешних раздражителей. Длительность приступа у разных пациентов различна от нескольких минут до нескольких дней. Приступ, продолжающийся несколько суток, называют мигренозным статусом.
Приступ может сопровождаться легкой аурой.
У больного могут быть:
Как правило, приступ начинается спустя час после появления первых неврологических признаков.
Сопутствующие симптомы могут наблюдаться в течение нескольких часов с момента начала приступа.
Иногда при тяжелом течении болезни у пациента может наблюдаться гемипарез и тетрапарез.
Для базилярной мигрени характерна психическая анестезия вместе с помутнением сознания.
Свое названия эта форма мигрени получила из-за основной или базилярной артерии, по которой кровь поступает к мозговому стволу, мозжечку и затылочной доле коры больших полушарий.
Изменения в основной артерии могут спровоцировать кровоизлияния или инфаркт головного мозга.
Поэтому важно выбрать правильную схему терапии для устранения и предупреждения приступов.
Этиология болезни
На сегодняшний день до сих пор не известны причины заболевания. Замечено, что риск возникновения базилярной мигрени увеличивается при наличии генетической предрасположенности.
Больные, страдающие мигренью, отличаются высокой чувствительностью к провоцирующим факторам (триггерам).
К триггерам относятся:
Диагностика
Для постановки диагноза врач проводит физикальное обследование и собирает анамнез, а также назначает:
Лечение
Человеку, страдающему мигренозными болями, важно научиться предупреждать появления приступов. Для этого желательно завести дневник и записывать в него свое физическое самочувствие, а также внешние факторы, вызывающие его ухудшение.
Когда же станет ясно, что вызывает приступ, то по мере возможности избегать провоцирующих факторов.
Сама же терапия заключается в снятие острых симптомов сопровождающих приступ.
Схема лечения для каждого пациента врачом подбирается индивидуально, в зависимости от клинической картины. Обычно назначают бета-адреноблокаторы, которые нормализуют кровяное давление и сердечный ритм, а также противосудорожные средства.
Ненаркотические анальгетики не способны полностью купировать приступ, они могут лишь на время облегчить самочувствие больного в самом начале приступа.
Отличительная особенность базилярной мигрени от остальных видов в том, что ее нельзя лечить препаратами на основе суматриптана. В качестве альтернативы врачи пациентам, страдающим базилярной мигренью назначают Преднизон.
Базилярная мигрень причины, симптомы, методы лечения и профилактики
Базилярная мигрень — редкая форма мигрени с аурой, связанная с ослаблением кровотока в базилярной артерии, и последующим нарушением функций отделов головного мозга. Встречается преимущественно у женщин худощавого телосложения в возрасте 17-20 лет. С возрастом уменьшается тяжесть симптомов и продолжительность мигренозных приступов.
Приступообразные, интенсивные головные боли возникают сразу после ауры, которая включает головокружения, тошноту, зрительные, речевые, слуховые и двигательные нарушения. В ходе диагностики необходимо исключить другие заболевания с подобными симптомами, выяснить причины мигрени базилярного типа.
Симптомы базилярной мигрени
Для заболевания характерно наличие ауры. Это предвестники приступа мигрени, проявляющиеся головокружением, слабостью, состоянием расстроенного сознания, расстройством координации движений, понижением слуха, шумом в ушах, раздвоением видимых предметов, нарушением речи. Симптомы возникают последовательно, их как минимум два из вышеперечисленных. Каждый признак длится не менее пяти минут и не более часа. При этом общая продолжительность ауры не превышает 60 минут. В тяжёлых случаях аура продолжается около 8 часов уже на фоне головной боли.
Далее за аурой возникает интенсивная, пульсирующая головная боль в затылочной области, чаще односторонняя. Иногда головная боль может иметь другую локализацию. У третьей части пациентов наблюдается страх перед произнесением каких-либо звуков, повышенная чувствительность глаз к свету, тошнота, рвота. Возможна кратковременная утрата сознания с последующим нарушением памяти о событиях, предшествующих обмороку. Обычно приступ прекращает сон или рвота, после чего появляется ощущение боли в мышцах, слабость, раздражительность, снижение концентрации внимания.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 03 Декабря 2021 года
Содержание статьи
Причины
Приступ базилярной мигрени возникает на фоне нарушений в базилярной артерии, которая кровоснабжает лабиринт внутреннего уха, отделы ствола головного мозга, мозжечок, затылочные доли. Головные боли тесно связаны с гидропсом лабиринта (повышенное давление), который может быть причиной мигренозного приступа или его осложнением. Мигрень базилярного типа имеет зависимый характер с ранее полученной травмой позвоночника в шейном отделе, аномалиями развития позвоночника, нестабильностью позвонков шейного отдела.
Провоцирующие факторы, под воздействием которых развивается базилярная мигрень:
Диагностика
Диагностику базилярной мигрени проводит врач-невролог, и она основана на данных неврологического обследования, изучении истории болезни, анализе жалоб больного. Из разговора с пациентом специалист уточняет время возникновения и продолжительность приступов головной боли, наличие сопутствующих признаков. Подобные с мигренью симптомы свойственны другим заболеваниям, как транзиторная ишемическая атака, болезнь Меньера, синдром позвоночной артерии, ретинальная мигрень, что требует проведения дополнительного обследования.
Для оценки функциональной активности мозга, выявления патологических нарушений выполняют электроэнцефалографию. Для анализа мозгового кровообращения назначают ультразвуковое сканирование сосудов головы и шеи, магнитно-резонансную томографию сосудов головного мозга, реоэнцефалографию. С целью обнаружения патологических изменений в неврологическом статусе проводят компьютерную томографию или магнитно-резонансную томографию головного мозга.
При подозрении на вестибуло-кохлеарный синдром необходима консультация сурдолога, который определяет степень снижения слуха с помощью аудиометрии, электрокохлеографии. Для оценки функций вестибулярного анализатора осуществляют электронистагмографию, вестибулометрию, калорическую пробу, видеокулографию.
Базилярная мигрень
Мигрень классифицируется несколькими различными видами заболевания. Одним из таких видов является базилярная мигрень. При данном недуге происходят различные изменения патологического характера в зоне кровообеспечения базилярной.
Характеристика

Диагностировать этот недуг можно путем проведения таких исследований, как рентгенография мозга, магнитно-резонансная или компьютерная томография головного мозга, УЗДГ или КТ-ангиография позвоночных артерий головного мозга и позвоночника, а также путем посещения невролога.
Боль и прочие расстройства купируют путем ингаляции смеси углекислого газа и кислорода. Также осуществляют прием преднизолона. Профилактика против болезни проводится непосредственно в межпароксизмальный интервал.
Базилярная форма патологии встречается не так часто, как другие виды этого недуга. Заболевание классифицируется, как особо тяжелая, вызывающая различные осложнения, форма. Нарушается процесс кровоснабжения головного мозга, что чревато возникновением ишемического инсульта.
Базилярная мигрень отличается отсутствием моторной недостаточности, поскольку похожие базилярные проявления имеются в семейной гемиплегической мигрени в большинстве случаев.
Замечено, что головными болями в основном страдают люди в возрасте от 18 до 50 лет, реже такой недуг проявляется у детей и людей, чей возраст превышает 50 лет. В зоне риска в большинстве случаев находятся женщины. При диагностике специалистами часто возникают сложности из-за различных особенностей проявления болезни.
Причины
К причинам развития болезни специалисты относят:
Важная и основная роль при возникновении болезни отводится вазомоторным и рефлекторным нарушениям.
Также большинство специалистов связывают головные боли с гидропсом лабиринта (реакция эпителия на постоянное ноцицептивное раздражение, которое обуславливает развитие эндолимфатического отека). Исследователи базилярного типа считают, что из-за вовлечения лабиринта проявляется более частая дисфункция и кохлеарный неврит у людей, страдающих данным недугом. Но, в то же время, к осложнениям мигрени можно отнести гидропс.
Признаки болезни
Симптоматика для данного вида заболевания проявляет себя следующим образом:
Указанные выше признаки болезни являются транзиторными и проходят в течение 10 минут. Иногда симптомы появляются последовательно и сразу по нескольку видов. Длительность проявления симптомов составляет около 1 часа.
Более 50% людей, страдающих данной патологией, имеют преходящий очаговый неврологический дефицит. Реже встречается затяжное проявление мигрени в виде головной боли, длительностью около 8 часов.
После того, как закончилась аура мигрени, наступает односторонняя головная боль, располагающаяся в затылочной области и проявляющаяся пульсированием.
Встречается также цефалгия, которая располагается не только в затылочной области. Большинство пациентов с таким типом боли жалуются на тяжелое проявление ауры, из-за чего некоторые больные не могут охарактеризовать головную боль. Именно поэтому специалистам бывает сложно диагностировать данный вид заболевания.
Меньше 50% людей, страдающих базилярной мигренью, жалуются на тошноту и рвоту, а также на светобоязнь. Также отмечается тот факт, что у пациентов возможны обмороки и бессознательные состояния, после чего в редких случаях присутствует краткосрочная потеря памяти.
Заболевание протекает стабильно, при этом пароксизмы возникают раз в несколько недель или месяцев. Отмечается, что с увеличением возраста пациента продолжительность и интенсивность проявления патологии снижается.
Последствия
Диагностирование
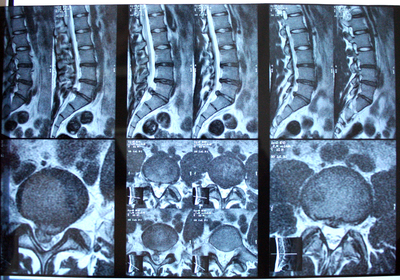
Если у пациента диагностировали базилярную мигрень, то это является причиной обследования шейного отдела позвоночника. Проводится это обследование путем проведения рентгенографии позвоночника, магнитно-резонансной или компьютерной томографии позвоночника, УЗДГ или КТ-ангиография позвоночных артерий.
Для того, чтобы обследовать слуховой аппарат, пациента направляют к сурдологу. В последствии чего, пациенту ставят диагноз, если к этому есть показания. Обследование проводится путем аудиометрии и электрокохлеографии.
Для того, чтобы обнаружить у пациента скрытый спонтанный нистагм, нарушения вестибулярной реактивности, электрокохлеографический признак гидропса, тугоухость, специалисты назначают пациенту исследования в виде видеоокулографии, вестибулометрию, калорическую пробу и электронистагмографию.
Специалисты связывают данную патологию с болезнью Меньера, с шейной мигренью (заднешейным симпатическим синдромом), синдромом позвоночной артерии, транзиторной ишемической атакой.
Шейная мигрень отличается возникновением очаговых неврологических проявлений вместе с головной болью. При шейной боли отсутствует светобоязнь, а также выраженное тоническое напряжение шейных мышц, но присутствуют триггерные точки в шейном отделе позвоночника. Болезнь Меньера характеризуется отсутствием цефалгии и расстройств зрения. При болезни Меньера пациент жалуется на тошноту и рвоту. При мигрени же отмечается головная боль. Также, при болезни Меньера образуются скотомы, которые впоследствии сливаются.
Профилактика и лечение
Процесс лечения патологии достаточно сложен. При обнаружении данного недуга пациентам назначаются следующие медикаменту:
Данные препараты не купируют пароксизм.
Малоэффективные в данном случае медикаменты:
Стоит отметить, что комбинированные обезболивающие препараты облегчают головную боль = лишь на некоторое время. Для более лучшего эффекта следует применить ингаляцию газовой смеси с содержанием 90% кислорода и 10% углекислого газа. Длительность ингаляции составляет 10 минут. Но в домашних условиях данный метод осуществить не получится. Есть вариант купировать боль путем приема преднизолона. Если данный медикамент принять, как только пациент почувствовал, что у него начинается приступ, то есть вероятность, что симптомы купируются.
В целях профилактики пациентам проводят укрепление нервной системы, путем применения следующих лекарственных средств:
Данные медикаменты позволяют снизить эмоциональную напряженность и стрессоустойчивость человека. Необходимо также отметить, что медикаменты играют лишь вспомогательную роль при лечении патологии. Для того, чтобы действительно исключить данный недуг, необходимо менять жизненную установку, путем переоценки ценностей и психологических реакций. В этом случае пациент сам должен взяться за нормализацию своей реакции поведения в стрессовых ситуациях.
Базилярную мигрень также лечат путем курсовой терапии с применением бетасерка. Препарат довольно положительно влияет на кровоток в «базилярном бассейне». Также после применения данного препарата замечено улучшение микроциркуляции в области лабиринта, а также нормализация давления эндолимфы. Электросон положительно влияет на лечение головной боли, вместе с этим применяют рефлексотерапию, массаж шейно-воротниковой зоны, водолечение. Для более лучшего эффекта при профилактике болезни пациенту необходимо соблюдать следующие меры:
При обнаружении у себя симптомов этого заболевания, следует не откладывать визит к неврологу и пройти обследование для выявления степени недуга.
Мигрень: клиника, диагностика, лечение
Мигрень известна человечеству давно: еще в папирусах древних егип
Мигрень известна человечеству давно: еще в папирусах древних египтян, написанных более 3000 лет тому назад, описана клиника мигренозных приступов и даны прописи лекарственных средств, используемых для лечения этого заболевания. Однако до сих пор проблема диагностики и лечения мигрени остается актуальной.
Мигрень — пароксизмально протекающее заболевание, проявляющееся приступами пульсирующей головной боли одностороннего характера, в основном в глазнично-лобно-височной области, сопровождающееся в большинстве случаев тошнотой, рвотой, плохой переносимостью яркого света (фотофобией), громких звуков (фонофобией), а после приступа — сонливостью и вялостью. Характерны повторяемость приступов и наследственная предрасположенность.
Мигрень является чрезвычайно распространенной патологией, ею страдает 12–15% популяции. Четверть всего населения хотя бы 1 раз за свою жизнь испытывает приступ мигрени; женщины страдают в 2–3 раза чаще, чем мужчины. Характерным признаком мигренозной головной боли является ее возникновение в молодом возрасте, до 20 лет.
Мигрень — заболевание, при котором часто прослеживаются генетически обусловленные нарушения в сосудистой, нервной и эндокринной системах. При этом предполагается аутосомно-доминантный тип наследования.
Патогенез мигрени связан с наличием у пациента генетически детерминированной лимбико-стволовой дисфункции, приводящей к изменению взаимоотношений антиноцицептивной и ноцицептивной систем. Перед приступом происходит активация тригеминоваскулярной системы, в периваскулярных окончаниях тройничного нерва выделяются медиаторы, инициирующие процесс нейрогенного воспаления, снижается уровень серотонина и повышается активность норадренергической и допаминергической систем в ЦНС; также в развитии приступа головной боли возможно участие ГАМК и монооксида азота.
Однако необходимо учитывать действие и других факторов, которые могут изменять пороговую возбудимость сосудистых болевых рецепторов, — это так называемые триггерные факторы мигрени. К ним относятся:
С точки зрения патоморфологии в приступе мигрени выделяют четыре стадии. В первой стадии возникает вазоcпазм какой-либо из ветвей сонной артерии, приводящий к ишемии мозга, длительность этой фазы составляет 15–45 мин. Во второй стадии происходит патологическая дилатация артерий, артериол и вен, приводящая к увеличению амплитуды пульсовых колебаний стенок сосудов, что вызывает характерную пульсирующую головную боль. В третьей стадии вследствие атонии мозговых сосудов возникает перивазальный отек, раскрываются артерио-венозные шунты, усиливается ишемическая гипоксия головного мозга. Кровь сбрасывается в систему венозных сосудов, которые избыточно растягиваются, обусловливая давящий, ломящий характер головной боли. В четвертой стадии происходит обратное развитие указанных изменений.
В 1988 г. Международной ассоциацией по изучению головной боли была принята международная «Классификация головных болей, краниальной невралгии, лицевых болей» [1, 2]. Согласно этой классификации выделяют следующие формы мигрени.
1. Мигрень без ауры.
2.1. С типичной аурой.
2.2. С длительной аурой.
2.3. Семейная гемиплегическая мигрень.
2.4. Базилярная мигрень.
2.5. Мигренозная аура без головной боли.
3. Офтальмоплегическая мигрень.
4. Ретинальная мигрень.
5. Осложнения мигрени: мигренозный статус, мигренозный инсульт.
Мигрень относится к заболеваниям, для которых существуют достаточно точные диагностические критерии. Они выработаны Международным обществом по изучению головной боли в 1988 г. и являются общепризнанными [1, 2, 5].
Диагностические критерии мигрени без ауры:
Для постановки клинического диагноза мигрени без ауры в анамнезе должно быть не менее пяти приступов, отвечающих вышеперечисленным критериям. Очень важно в анамнезе указание на смену стороны головной боли. Длительно существующая односторонняя головная боль заставляет искать иные причины приступов.
Кроме мигрени без ауры выделяют мигрень с аурой. Под аурой понимают возникновение очаговых неврологических симптомов, которые развиваются обязательно до головной боли и полностью регрессируют.
Диагностические критерии мигрени с аурой:
Клинически приступ мигрени без ауры состоит из трех фаз: продрома, мигренозной атаки, постдрома. Симптомы продрома обычно развиваются за несколько часов до мигренозной атаки и включают в себя повышенную чувствительность или снижение восприятия, раздражительность, плаксивость, чрезмерную зевоту, пристрастие к особенной пище (чаще всего сладкой), сонливость, отеки. Головная боль при мигрени — односторонняя, чаще имеет пульсирующий характер, усиливается при физической активности, сопровождается тошнотой и многократной рвотой. Характерно «болевое» поведение: пациент стремится лечь в постель, уединиться в затемненной комнате, стянуть голову платком или полотенцем, избегает яркого света, шума. При объективном осмотре больные астенизированы, эмоционально напряжены, у некоторых определяется набухающая височная артерия на больной стороне. Часто больные пытаются сдавить височную артерию, так как временное прекращение кровотока уменьшает пульсирующую боль. В неврологическом статусе не отмечается каких-либо очаговых изменений, однако достаточно часто наблюдается на стороне головной боли выраженная болезненность в мышцах шеи, черепа, напряжение их при пальпации.
При мигрени с аурой продром также может иметь место, но чаще всего первая фаза — это аура, клиника которой зависит от локализации патологического процесса. У 90% пациентов аура проявляется в форме расстройств зрения, обычно в виде молнии и зигзагов, вспышки, искры, сочетающихся с мерцающим спиралеподобным контуром или скотомой. Чувствительные расстройства — парестезии — стоят на втором месте по частоте встречаемости, в этот процесс обычно вовлекается рука, затем онемение распространяется на лицо и язык (возникает так называемая распространяющаяся корковая депрессия, сочетающаяся с регионарной олигемией). Симптомы ауры через 20–30 мин (до 60 мин) регрессируют полностью, и перед приступом головной боли обычно бывает «свободный» интервал без головной боли, который длится не более 1 ч, затем развивается мигренозная атака. После завершения приступа мигрени наступает постдромальный период, продолжающийся в течение 24 ч. Пациенты чувствуют усталость, боли в мышцах, отеки, частое мочеиспускание, эйфорию.
В межприступный период некоторые пациенты ощущают себя практически здоровыми и полностью социально адаптированы, у большинства из них имеется синдром вегетативной дистонии различной степени выраженности [2, 3].
Другие формы мигрени встречаются достаточно редко. При базилярной мигрени приступ начинается с двухстороннего нарушения зрения, вспышек света или слепотой на оба глаза, головокружения, атаксий, шума в ушах, парестезий, альтернирующих синдромов, длящихся 15–20 мин, примерно у 30% пациентов может наблюдаться нарушение сознания в виде неглубокого обморока, к которому затем присоединяется пульсирующая головная боль.
Офтальмоплегическая мигрень характеризуется мигренозными атаками, сочетающимися с преходящими парезами глазодвигательных нервов, диплопией, сходящимся или расходящимся косоглазием, птозом век.
Ретинальная мигрень — очень редкое заболевание, представляет собой пароксизмальное двустороннее нарушение зрения в виде скотомы или выпадения полей зрения, которое продолжается 10–15 мин. Зрительные нарушения чередуются с приступами мигрени без ауры или мигрени с офтальмической аурой.
Мигренозный статус представляет собой тяжело протекающий вариант приступа, при котором болевые атаки наступают одна за другой с периодами менее интенсивной головной боли. Такое состояние может продолжаться от 3 до 5 дней. В клинической картине доминируют адинамия, бледность кожи, менингеальные симптомы, иногда нарушения сознания и психические нарушения, небольшое повышение температуры тела, неукротимая рвота.
Общеклинические методы исследования, такие как общие анализы крови и мочи, рентгенограмма черепа, не выявляют каких-либо изменений. Цереброспинальная жидкость в норме. Эхоэнцефалография также не дает каких-либо изменений и используется с целью исключения объемного процесса головного мозга. Данные реоэнцефалографии при приступе свидетельствуют о межполушарной асимметрии кровенаполнения, спазме краниальных сосудов и снижении тонуса в наружной сонной артерии. На электроэнцефалограмме регистрируется генерализованная неспецифическая дизритмия, судорожная активность отсутствует. Ангиография также не выявляет каких-либо специфических изменений. При осмотре глазного дна в период приступа определяется сужение артерий сетчатки, с последующим расширением вен глазного дна. При компьютерной или магнитно-резонансной томографии в период продрома определяют приходящую ишемию и отек головного мозга, а при многолетних часто повторяющихся приступах — мелкие инфаркты, атрофию вещества мозга, расширение желудочковой системы и субарахно-идального пространства [1].
Диагноз мигрени обоснован, если тщательно собранный анамнез, характер приступов, изменчивость их в течение жизни пациента, семейный характер заболевания не вызывают подозрения на другое органическое заболевание головного мозга. Следующие симптомы указывают на исключение диагноза мигрени.
Лечение
Лечение мигрени складывается из следующих направлений: купирование приступа мигрени, терапия в период мигренозного статуса и лечение в межприступный период.
Для купирования приступа мигрени используют анальгетики и НПВС. Действие ацетилсалициловой кислоты и ее производных направлено на блокаду проведения болевых импульсов путем подавления синтеза модуляторов боли (простагландинов, кининов и др.), активацию антиноцицептивных механизмов головного мозга, также немаловажным являются антиагрегантные свойства этих препаратов, способствующие улучшению капиллярного кровотока. Аспирин или Аспизол (инъекционная форма) назначают в первые минуты или часы приступа, не позднее чем через 2 ч, по 500–1000 мг в сутки. При нетяжелых приступах эффективно также применение таблеток Парацетамола, 0,5 г — до 2–3 таблеток, Индометацина — 75 мг, Ортофена — 75 мг, Ксефокама — 8 мг. При тяжелых приступах назначают комбинированные анальгетики — Седалгин (состав: аспирин — 0,2 г, фенацетин — 0,2 г, кофеин — 0,05 г, кодеина фосфат — 0,01 г, фенобарбитал — 0,025 г), Пенталгин, Спазмовералгин, Солпадеин и др. Противопоказаниями к применению данных препаратов являются наличие заболевания ЖКТ, склонность к кровотечениям, аллергические реакции.
Препараты спорыньи обладают мощным вазоконстрикторным действием на гладкую мускулатуру стенок артерий, предотвращают нейрогенное воспаление, обладают допаминергическим и адренергическим действием. Препараты этой группы высокоэффективны (75% приступов купируются в течение 20–45 мин). Назначают Эрготамина тартрат 0,01 под язык, не более 3 таблеток в сутки. При передозировке или повышенной чувствительности к эрготамину возможны загрудинная боль, парестезии в конечностях, рвота, понос. Меньше побочных эффектов возникает у комбинированных препаратов, содержащих эрготамин и кофеин, — Кофетамин, Кофергот, Анкофен и др. В начале приступа принимаются 1–2 таблетки, но не более 6 таблеток в сутки. Наименьшими побочными эффектами обладает дигидроэрготамин (Дигидергот назальный аэрозоль).
Селективные агонисты серотонина обладают избирательным действием на серотониновые рецепторы мозговых сосудов, предотвращают нейрогенное воспаление и сужают расширенные сосуды до нормы. Применяют препараты I поколения суматриптан (Имигран), назначаемый по 50–100 мг внутрь или 6 мг подкожно; препараты II поколения: золмитриптан (Зомиг) — 2,5 мг внутрь, наратриптан (Нарамиг) — 2,5 мг, ризатриптан (Максалт) — 5 мг; препараты III поколения — элетриптан (Релпакс) — 40 мг и др. Релпакс обладает максимальной селективностью к 5-НТ/ВД-рецепторам, что обеспечивает высокую эффективность и минимальное количество побочных эффектов [1, 6].
В последние годы все большую популярность приобретают блокадные методы купирования приступов головной боли. Наиболее эффективными на сегодняшний день являются периостальные и внутрикостные блокады, автором которых является доктор медицинских наук, профессор Е. Л. Соков. Периостальные блокады выполняются в триггерные точки затылочной и височной областей, свода черепа, остистых отростков шейных позвонков. Эффективность их связана с нормализацией оттока из периостальной венозной сети, снижением возбудимости местных вегетативных центров и перераспределением регионарного кровотока, восстановлением локальной микроциркуляции, а также с местным обезболивающим, противоотечным и противовоспалительным действием.
При недостаточной эффективности периостальных блокад выполняются внутрикостные блокады в остистые отростки шейных позвонков, в скуловые кости и др. Механизм действия внутрикостных блокад основан на непосредственном воздействии анестетика и других препаратов на внутрикостные рецепторы, позволяющем уменьшить их провоцирующее влияние на процессы формирования болевого, мышечно-тонического и ангиоспастического синдромов при приступе мигрени. Одновременно с этим внутрикостное введение препаратов под повышенным давлением является шунтированием декомпенсированных костных сосудистых коллатералей, что при приступе головной боли улучшает венозный отток от костей черепа и головного мозга, нормализует тонус церебральных и краниальных артерий и восстанавливает микроциркуляцию. Применение дексаметазона в блокадной смеси также уменьшает нейрогенное воспаление. Благодаря особенностям оттока крови от позвонков и костей черепа вводимые в них препараты распространяются по расходящимся радиусам равномерно во всех плоскостях по богатой венозной сети и многочисленным анастомозам, инфильтрируя сегментарные окружающие ткани — мышцы, оболочки, сосуды, корешки и т. д. [4]. Поэтому эффект от применения внутрикостных блокад у большинства пациентов возникает достаточно быстро, иногда «на игле», при отсутствии осложнений и побочных эффектов.
Мигренозный статус является показанием для экстренной госпитализации в неврологический стационар и требует проведения интенсивной терапии. В этих случаях вводят Преднизолон 40–60 мг или Дексаметазон 4–8 мг в/в струйно, Эрготамин в/в капельно, дегидратирующие средства, нейролептики (Церукал, Реглан, Мелипрамин), транквилизаторы. В этом случае особенно показано применение периостальных и внутрикостных блокад.
Межприступное лечение мигрени рекомендуют при двух и более приступах в месяц, нарушающих нормальную деятельность пациента более 3 дней подряд и при неэффективности препаратов для купирования приступа. Курсовое лечение должно проводиться в течение 2–3 мес. Для профилактического лечения мигрени используются немедикаментозные методы, а также различные фармакологические средства. Большое значение придается рациональному режиму труда и отдыха, рекомендован регулярный достаточный сон, диета с исключением продуктов, содержащих тирамин: помидоры, сельдерей, какао, шоколад, сыр, молоко, орехи, яйца, красное вино, пиво, шампанское. Для профилактики приступов мигрени чрезвычайно важен здоровый образ жизни, полезны плавание, ходьба на лыжах, занятия лечебной гимнастикой, терренкур. Стрессовые и конфликтные ситуации утяжеляют течение мигрени, поэтому рекомендуются рациональная психотерапия и занятия аутотренингом, позволяющие пациентам снимать напряжение и релаксировать мышечную систему. В качестве немедикаментозных методов воздействия используют массаж, иглорефлексотерапию, постизометрическую релаксацию, гидротерапию и др.
Медикаментозное профилактическое лечение мигрени включает назначение препаратов различных групп, которые индивидуально подбирают каждому пациенту в зависимости от провоцирующих факторов, сопутствующих заболеваний, личностных особенностей, патогенетических факторов. Наиболее широко используются β-адреноблокаторы (Анаприлин, Атенолол и др.), блокаторы кальциевых каналов (Верапамил, Нифедипин), антидепрессанты (Амитриптилин, Коаксил, Прозак и др.), антагонисты серотонина (Метисегрид, Перитол и др.). У пациентов старшего возраста хороший эффект дает назначение ноотропных и сосудистых препаратов. Эффективно также применение миорелаксантов (Сирдалуд, Мидокалм и др.), рекомендуется включать в лечение антиконвульсанты — Карбамазепин, Габапентин, Топирамат (Топамакс) и др. [1, 6]. Наиболее оправдано сочетание медикаментозных и немедикаментозных методов лечения.
По вопросам литературы обращайтесь в редакцию.
Е. Л. Соков, доктор медицинских наук, профессор
Л. Е. Корнилова, кандидат медицинских наук
РУДН, ГКБ № 64, Москва


