Ахалазия пищевода что это
Ахалазия пищевода что это
Ахалазия пищевода – редкое заболевание, встречающееся у одного человека на 100 тысяч. Первые упоминания о болезни приходятся на 1672 год. Характерной особенностью ахалазии пищевода является отсутствие рефлекса, вызывающего раскрытие кардии при глотании. Заболеванию сопутствует понижение тонуса пищевода в грудинном отделе и проблемы с перистальтикой кишечника. Чаще всего ахалазию пищевода диагностируют у 40-50-летних пациентов, преимущественно у женщин, более склонных к заболеванию. У детей она встречается крайне редко и составляет 3,9% от общего числа пациентов. Эндоскопия пищевода один из способов обследования и выявления заболевания.
Что способствует заболеванию ахалазией
Конкретную причину, вызывающую развитие заболевания, специалисты не называют. Связывают его с инфекциями, сдавливанием пищевода, воспалениями, опухолями злокачественного происхождения, инфильтративными поражениями и т.д. В детском возрасте ахалазию пищевода обнаруживают обычно после пяти лет.
Первые проявления заболевания остаются незамеченными, поэтому диагностируется оно с опозданием. Если у ребенка дисфагия и после приема пищи у него начинается рвота, необходимо бить тревогу. Это распространенные симптомы, характерные для ахалазии.
Часто встречающиеся симптомы
В симптоматике ахалазии главной считается дисфагия, встречающаяся почти у всех заболевших. Время между появлением первых симптомов и визитом к доктору может составлять от одного до десяти лет. Второй по распространенности признак – застойные явления в пищеводе. Проявляется кашлем и приступами удушья ночью.
Изжога и болезненные ощущения в грудной клетке также могут быть признаками ахалазии. Локализуясь в основном за грудиной, сжимающие или сдавливающие боли ощущаются в нижней челюсти, шее и спине. Нередко ахалазию ошибочно принимают за желудочно-пищеводный рефлюкс или другое заболевание, сопровождающееся изжогой. Если она возникает не от еды и не проходит после употребления антацидных препаратов, есть вероятность, что проблема имеет отношение к ахалазии пищевода.
Какие бывают осложнения
При ахалазии во всем организме происходят необратимые изменения. Среди наиболее распространенных осложнений, связанных с заболеванием пищевода, называют:
При продолжительном протекании заболевания пищевод расширяется, истончаются его стенки, что и становится причиной осложнений. У страдающих ахалазией в большинстве случаев (85%) отмечают заметное снижение веса.
Как диагностировать ахалазию пищевода
Обструкция кардии и несущественная дилятация проксимального отдела наблюдается на всех стадиях заболевания. Характерные признаки прогрессирующей болезни можно увидеть на рентгеновских снимках. Заметным становится расширение пищевода, в нижнем отделе которого наблюдается сужение и клювовидное расширение в месте сужения.
Клинические признаки заболевания характерные, но нередко при обследовании пациентов после 50 лет их принимают за раннюю стадию рака пищевода. Наиболее эффективной для диагностики ахалазии является эзофагоскопия. Заболевание подтверждается изучением функциональных особенностей пищевода.
В нем выявляется дилятация просвета, сопровождаемая пониженным давлением. Также отсутствует перистальтика после глотания, а по всей протяженности пищевода поднимается давление. Точность диагноза подтверждает не раскрытый эзофагеальный сфинктер. У некоторых пациентов нарушения, связанные с отсутствием перистальтики, приводят к диффузному спазму. После глотания спазмы повторяются и усиливаются.
Как лечат ахалазию
Медикаментозному лечению заболевание поддается с трудом, оно лишь облегчает симптомы. Назначают щадящую диету, витаминные и седативные препараты, антиспастики. Терапию медикаментами проводят лишь с целью временного облегчения, но не излечения заболевания.
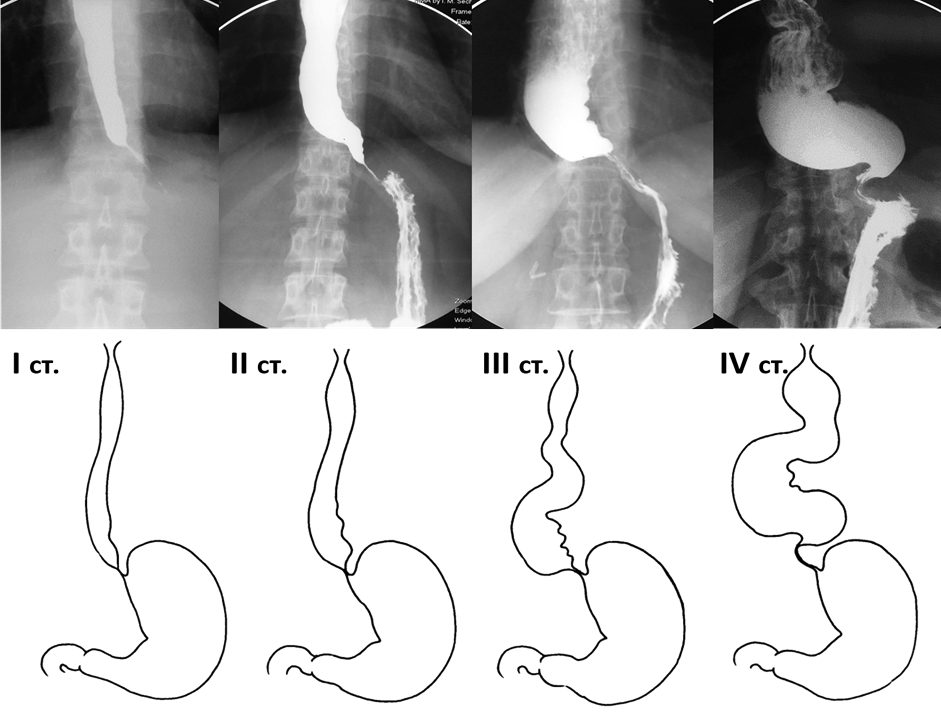
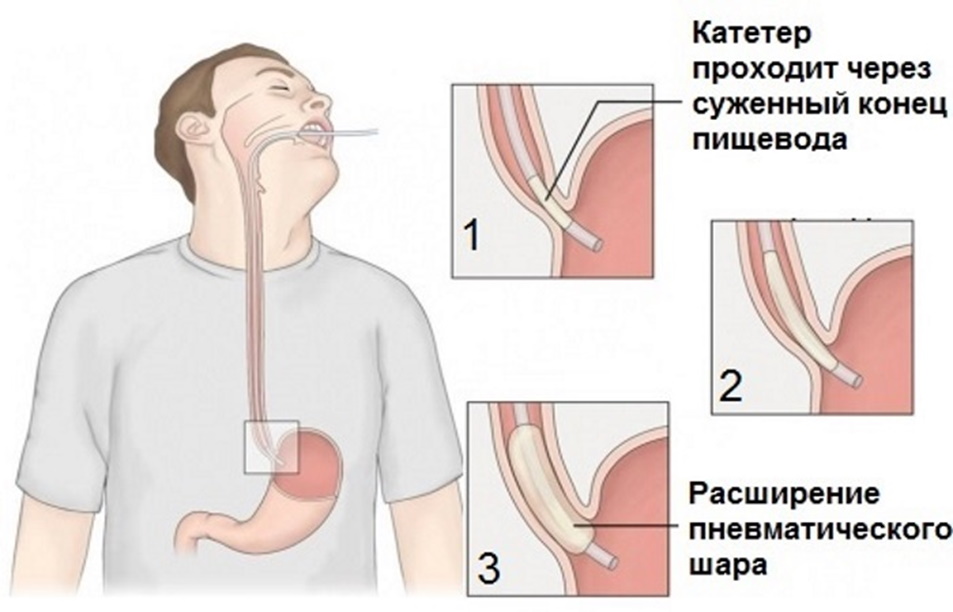
Форсировать расширение кардии можно при помощи дилятатора. Используются приборы механического, пневматического или гидростатического действия. Самыми распространенными и безопасными считаются пневматические.
Зонд с прикрепленным на его конец баллоном вводится в желудок. Процесс отслеживается при помощи рентгенологического исследования. Попадая в желудок, воздух надувает баллон и вытягивает его наружу. Так происходит расширение просвета пищевода.
При использовании дилятации симптомы исчезают у 80% больных, что говорит об эффективности метода. Применение механического устройства в 6% случаев может вызывать разрыв слизистой или стенок пищевода. При использовании эластичного дилятатора риск снижается до 1%.
Если лечение не эффективно, понадобится хирургическое вмешательство. Наиболее актуальной на сегодняшний день считают двустороннюю кардиомиотомию – продольное рассечение мышц дистального отдела пищевода. В некоторых случаях делается только передняя кардиомиотомия.
Операция дает шанс излечиться 90% больных. Отрицательные последствия имеют отношение в основном к рубцеванию. Этот метод предпочтителен при лечении запущенной детской ахалазии.
Ахалазия кардии
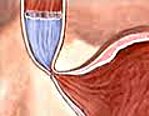
Ахалазия кардии – это отсутствие расслабления или недостаточное расслабление нижнего отдела пищевода нейрогенной этиологии. Сопровождается расстройством рефлекторного открытия кардиального отверстия во время акта глотания и нарушением попадания пищевых масс из пищевода в желудок. Ахалазия кардии проявляется дисфагией, регургитацией и болями в эпигастрии. Ведущими методами диагностики служат рентгеноскопия пищевода, эзофагоскопия, эзофагоманометрия. Консервативное лечение заключается в проведении пневмокардиодилатации; хирургическое – в выполнении кардиомиотомии.
МКБ-10
Общие сведения
Ахалазия кардии в медицинской литературе иногда обозначается терминами мегаэзофагус, кардиоспазм, идиопатическое расширение пищевода. Ахалазия кардии, по разным данным, в практической гастроэнтерологии составляет от 3 до 20% всех заболеваний пищевода. Среди причин, вызывающих нарушение проходимости пищевода, кардиоспазм стоит на третьем месте после рака пищевода и послеожоговых рубцовых стриктур.
Патология с одинаковой частотой поражает женщин и мужчин, чаще развивается в возрасте 20-40 лет. При ахалазии кардии в результате нервно-мышечных нарушений снижается перистальтика и тонус пищевода, не происходит рефлекторного расслабления пищеводного сфинктера при глотании, что затрудняет эвакуацию пищи из пищевода в желудок.
Причины
Выдвинуто множество этиологических теорий происхождения ахалазии кардии, которые связывают развитие патологии с врожденным дефектом нервных сплетений пищевода, вторичным повреждением нервных волокон при туберкулезном бронхоадените, инфекционных или вирусных заболеваниях; дефицитом витамина В и т. д. Распространена концепция нарушений центральной регуляции функций пищевода, рассматривающая ахалазию кардии как следствие нервно-психических травм, ведущих к расстройству корковой нейродинамики, иннервации пищевода, дискоординации в работе кардиального сфинктера. Однако до конца факторы, способствующие развитию заболевания, остаются невыясненными.
Ведущая роль в патогенезе ахалазии кардии отводится поражению отделов парасимпатической нервной системы, регулирующей моторику пищевода и желудка (в частности ауэрбаховского сплетения). Вторичная (симптоматическая) ахалазия кардии может быть вызвана инфильтрацией сплетения злокачественной опухолью (аденокарциномой желудка, гепатоцеллюлярным раком, лимфогранулематозом, раком легкого и др.). В ряде случаев ауэрбаховское сплетение может поражаться при миастении, гипотиреозе, полиомиозите, системной красной волчанке.
Патогенез
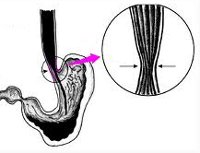
Фактическая денервация верхних отделов ЖКТ вызывает снижение перистальтики и тонуса пищевода, невозможность физиологического расслабления кардиального отверстия во время акта глотания, мышечную атонию. При таких нарушениях пища поступает в желудок только благодаря механическому раскрытию кардиального отверстия, происходящего под гидростатическим давлением жидких пищевых масс, скопившихся в пищеводе. Длительный застой пищевого комка приводит к расширению пищевода – мегаэзофагусу.
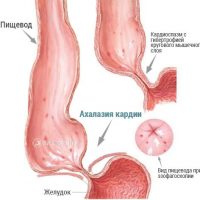
Морфологические изменения в стенке пищевода зависят от длительности существования ахалазии кардии. В стадии клинических проявлений отмечается сужение кардии и расширение просвета пищевода, его удлинение и S-образная деформация, огрубление слизистой оболочки и сглаживание складчатости пищевода. Микроскопические изменения при ахалазии кардии представлены гипертрофией гладкомышечных волокон, разрастанием в пищеводной стенке соединительной ткани, выраженными изменениями в межмышечных нервных сплетениях.
Классификация
По выраженности нарушений функций пищевода выделяют стадии компенсации, декомпенсации и резкой декомпенсации ахалазии кардии. Среди множества предложенных вариантов классификации наибольший клинический интерес представляет следующий вариант стадирования:
В соответствии с рентгенологическими признаками различают два типа ахалазии кардии. Первый тип патологии характеризуется умеренным сужением дистального отрезка пищевода, одновременной гипертрофией и дистрофией его циркулярных мышц. Дилатация пищевода выражена умеренно, участок расширения имеет цилиндрическую или овальную формы. Ахалазия кардии первого типа встречается у 59,2% пациентов.
О втором типе ахалазии кардии говорят при значительном сужении дистального участка пищевода, атрофии его мышечной оболочки и частичном замещении мышечных волокон соединительной тканью. Отмечается выраженное (до 16-18 см) расширение супрастенотического отдела пищевода и его S-образная деформация. Ахалазия кардии первого типа со временем может прогрессировать во второй тип. Знание типа ахалазии кардии позволяет гастроэнтерологам предусмотреть возможные трудности при проведении пневмокардиодилатации.
Симптомы ахалазии кардии
Клиническими проявлениями патологии служат дисфагия, регургитация и загрудинные боли. Дисфагия характеризуется затруднением глотания пищи. В некоторых случаях нарушение акта глотания развивается одномоментно и протекает стабильно; обычно дисфагии предшествует грипп или другое вирусное заболевание, стресс. У части пациентов дисфагия вначале носит эпизодический характер (например, при торопливой еде), затем становится более регулярной, затрудняющей прохождение как плотной, так и жидкой пищи.
Дисфагия при ахалазии кардии может быть избирательной и возникать при употреблении только определенного вида пищи. Приспосабливаясь к нарушению глотания, пациенты могут самостоятельно находить способы регуляции прохождения пищевых масс – задерживать дыхание, заглатывать воздух, запивать пищу водой и т. д. Иногда при ахалазии кардии развивается парадоксальная дисфагия, при которой прохождение жидкой пищи затрудняется в большей степени, чем твердой.
Регургитация при ахалазии кардии развивается в результате обратного заброса пищевых масс в полость рта при сокращении мышц пищевода. Выраженность регургитации может носить характер небольшого срыгивания или пищеводной рвоты, когда развивается обильное срыгивание «полным ртом». Регургитация может быть периодической (например, в процессе еды, одновременно с дисфагией), возникать сразу после приема пищи или спустя 2-3 часа после еды. Реже при ахалазии кардии заброс пищи может случаться во сне (так называемая, ночная регургитация): при этом пища нередко попадает в дыхательные пути, что сопровождается «ночным кашлем». Небольшая регургитация характерна для I – II стадии ахалазии кардии, пищеводная рвота – для III – IV стадий, когда происходит переполнение и перерастяжение пищевода.
Осложнения
Нарушение прохождения пищи и постоянные срыгивания при ахалазии кардии приводят к похуданию, потере трудоспособности, снижению социальной активности. На фоне характерной симптоматики у пациентов развиваются неврозоподобные и аффективные состояния. Нередко больные длительно и безуспешно лечатся у невролога по поводу данных расстройств. Между тем, неврогенные нарушения практически всегда регрессируют после излечения ахалазии кардии.
Диагностика
Кроме типичных жалоб и данных физикального обследования в диагностике ахалазии кардии чрезвычайно важны результаты инструментальных исследований. Обследование пациента при подозрении на ахалазию кардии начинают с обзорной рентгенографии грудной клетки. При выявлении на рентгенограмме тени расширенного пищевода с уровнем жидкости показано проведение рентгенографии пищевода с предварительным приемом бариевой взвеси. Рентгенологическая картина при ахалазии кардии характеризуется сужением конечного отдела пищевода и расширением вышележащего участка, S-образной формой органа.
Ценным диагностическим критерием ахалазии кардии служат результаты фармакологических проб с карбахолином или ацетилхолином: при их введении возникают непропульсивные беспорядочные сокращения мускулатуры в грудном отделе пищевода и усиление тонуса нижнего пищеводного сфинктера, что указывает на денервационную гиперчувствительность органа. Дифференциальный диагноз при ахалазии кардии проводят с доброкачественными опухолями пищевода, эзофагеальными дивертикулами, кардиоэзофагеальным раком, стриктурами пищевода.
Лечение ахалазии кардии
Лечение предусматривает устранение кардиоспазма и может проводиться с помощью консервативных или хирургических методов, иногда – лекарственной терапии. Консервативным методом устранения ахалазии кардии является пневмокардиодилатация – баллонное расширение кардиального сфинктера, которое проводится поэтапно, баллонами разного диаметра с последовательным увеличением давления. С помощью кардиодилатации достигается перерастяжение пищеводного сфинктера и снижение его тонуса. Осложнениями баллонной дилатации могут стать трещины и разрывы пищевода, развитие рефлюкс-эзофагита и рубцовых стриктур кардиального сфинктера.
Если ахалазия кардии сочетается с язвенной болезнью двенадцатиперстной кишки, дополнительно показана селективная проксимальная ваготомия. При наличии тяжелого пептического эрозивно-язвенного рефлюкс-эзофагита и выраженной атонии пищевода производится проксимальная резекция желудка и абдоминальной части пищевода с наложением инвагинационного эзофагогастроанастомоза и пилоропластика.
Лекарственная терапия при ахалазии кардии играет вспомогательную роль и направлена на продление ремиссии. С этой целью целесообразно назначение антидофаминергических препаратов (метоклопрамида), спазмолитиков, малых транквилизаторов, антагонистов кальция, нитратов. В последние годы для лечения ахалазии кардии используется ведение ботулотоксина. Важными моментами при ахалазии кардии служит соблюдение щадящей диеты и режима питания, нормализация эмоционального фона, исключение перенапряжения.
Прогноз и профилактика
Течение ахалазии кардии медленно прогрессирующее. Несвоевременное лечение патологии чревато кровотечением, прободением стенки пищевода, развитием медиастинита, общим истощением. Ахалазия кардии повышает риск развития рака пищевода. После проведения пневмокардиодилатации не исключен рецидив через 6-12 месяцев. Наилучшие прогностические результаты связаны с отсутствием необратимых изменений моторики пищевода и ранним проведением оперативного лечения. Пациентам с ахалазией кардии показано диспансерное наблюдение врача-гастроэнтеролога с выполнением необходимых диагностических процедур.
Ахалазия пищевода
Ахалазия пищевода — это нарушение моторики пищевода, характеризующееся ослаблением перистальтики и неполным расслаблением нижнего пищеводного сфинктера при глотании.
Причины ахалазии пищевода
Причинами могут быть:
Большинство пациентов с ахалазией – люди 20-50 лет, в равной мере ахалазия пищевода наблюдается среди мужчин и женщин.
Физиология заболевания. Признаки ахалазии
В норме нижний пищеводный сфинктер находится в состоянии постоянного сокращения. Глотание вызывает возникновение перистальтической волны, которая приводит к кратковременному расслаблению нижнего пищеводного сфинктера.
Трудности во время приема пищи
У больных с ахалазией пищевода прогрессивно увеличивается время, затрачиваемое на прием пищи, они запивают пищу большим количеством жидкости, чтобы улучшить прохождение пищи по пищеводу. Иногда пациенты употребляют шипучие напитки или теплое питье, облегчающие прохождение пищи по пищеводу.
Затруднение глотания
Дисфагия – нарушение акта глотания и затруднение прохождения пищи по пищеводу, развивается постепенно, но иногда возникает остро с эмоциональным напряжением. Сначала развивается затруднение прохождения только твердой пищи, но в более поздних стадиях заболевания развивается затруднение прохождения и жидкой пищи. При этом наблюдаются ощущения давления и тяжести за грудиной, затрудненное дыхание, сердцебиение, может возникнуть удушье, цианоз лица, указывающий на сдавление средостения. Эта ситуация разрешается способом Вильсальвы в положении стоя с отведенной кзади головой, глубокое дыхание, прием большого количества жидкости.
Возможная рвота
Второй частый симптом у пациентов с ахалазий пи щевода – регургирация или пищеводная рвота. Рвотные массы содержат неизмененную пищу и не содержат кислого желудочного сока и желчи. Сначала регургитация проявляется срыгиваниями небольшими порциями, затем рвота становится более обильной (полным ртом), возникает через 2-4 часа после еды, чаще в горизонтальном положении, при наклоне туловища и физических нагрузках. Существует симптом «мокрой подушки», когда рвота появляется ночью, рвотные массы могут попасть в дыхательные пути и вызвать кашель или удушье.
У пациентов с ахалазией пищевода нередко возникают боли распирающего и давящего за грудиной, иррадиирующие в спину, лопатку, шею и напоминают стенокардию.
Похудение
Снижение массы тела наблюдается у 85% пациентов с диагносцированной ахалазией пищевода и является показателем тяжести заболевания, а истощение (кахексия) может явиться причиной смерти. Сочетание выраженной дисфагии и снижение массы тела может имитировать клиническую картину рака пищевода.
Осложнения
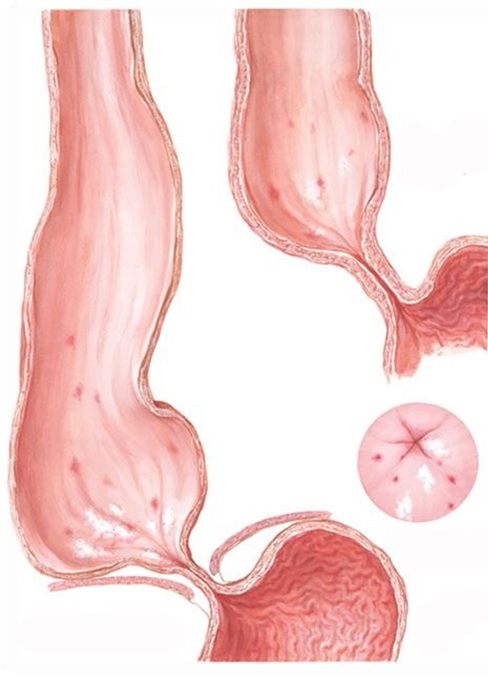
Развитие заболевания постепенное, сначала имеются функциональные расстройства без расширения пищевода, затем развивается сужение (стеноз) и расширение пищевода. При длительном течении заболевания могут развиться осложнения в виде воспаления или эрозивно-язвенного процесса в пищеводе, образование дивертикула пищевода, хронический бронхит, воспаление легких.
Ахалазия пищевода. Диагностика
Диагностическими методами для установления диагноза ахалазия пищевода являются:
Питание при ахалазии пищевода
Клинических опыт показывает, что временной интервал между появлением клинических симптомов болезни до первичного обращения к врачу варьирует от 1 до 12 лет.
Питание пациентов должно быть механически, химически и термически щадящим, частое дробное питание не менее 4-6 раз в сутки, последний прием пищи за 3-4 часа до сна, после еды полезно выпить стакан теплой воды и побыть вертикально 40-60 минут. Исключаются продукты, усиливающие затруднение прохождение пищи – это мягкие булочные изделия, вареный картофель, фрукты (яблоки, хурма, персики) в свежем виде. Запрещается алкоголь и курение. Спать пациент должен с высоко приподнятым изголовьем.
Ахалазия пищевода. Консервативное и инвазивное лечение
Лечение больных с ахалазией пищевода на ранних стадиях проводится в амбулаторных условиях и включает методы консервативного лечения.
Лекарственная терапия назначается врачом и включает группы следующие препаратов: нитраты, прокинетики, холинолитики и т.д. Назначается также лечебная физкультура, физиотерапевтическое лечение.
Если консервативного лечения недостаточно, то проводится пневматическая баллонная дилятация (расширение) нижнего пищеводного сфинктера.
Для этого с помощью баллона, диаметр которого постепенно расширяется, достигают расширения и разрыва круговой мускулатуры кардии и суженного отдела пищевода. Обычно проводят несколько процедур с интервалом 3-4 дня. Основным признаком успешно проведенной дилятации является уменьшение степени дисфагии (затруднения прохождения пищи по пищеводу) и увеличение массы тела.
Хорошие и отличные результаты отмечаются у 60-80% пациентов, причем у пожилых даже более успешно.
Пневматическая дилятация пищевода – менее инвазивный метод и не сопряжен с операционным риском, не осложняется развитием желудочно-пищеводного рефлюкса.
Хирургическое лечение – эзофагокардиомиотомия, резекция кардии и другие варианты хирургического лечения проводятся при малой эффективности расширения пищевода с помощью баллона и при выраженных рубцовых изменениях нижнего пищеводного сфинктера (15-20% больных).
Пациенты с ахалазией пищевода должны находиться на диспансерном наблюдении. Проведение предупредительного и текущего лечения рецидивов и осложнений болезни улучшают ее прогноз.
Ахалазия кардии
Ахалазия поражает одинаково часто как мужчин, так и женщин, чаще всего в возрасте 30 — 45 лет. Встречается это заболевание в 3 — 20% всех заболеваний пищевода. Раньше считалось, что ахалазия встречается у 1 человека на 100000 населения, но с улучшением диагностики и накоплением данных, стали появляться сообщения, что она встречается с частотой 5 и некоторые авторы считают, что даже 10 человек на 100000 населения
Причина возникновения ахалазии кардии
Сразу необходимо сказать, что достоверно причина ахалазии кардии не известна. Существую различные теории возникновения этого заболевания.
Генетическая теория основывается на том, что у пациентов с ахалазией пищевода находят изменения в одних и тех же локусах генов, кроме того риск заболевания ахалазией у детей с синдромом Дауна выше в 200 раз, чем в популяции
Инфекционная гипотеза — основывается на том, что при инфицировании Trypanosoma cruzi, которая вызывает болезнь Чагаса, также наблюдается дисфагия, по своему механизму похожая на ахалазию кардии. Кроме того рассматривается возможность развития ахалазии на фоне инфицирования вирусом Herpes zoster и вирусом кори
Аутоимунная теоррия — основывается на том, что у пациентом с ахалазией пищевода часто встречаются аутоимунные заболевания. Так у пациентов с ахалазией кардии, риск развития таких заболеваний как увеличивается: сахарного диабета 1-го типа в 5,4 раза, гипотиреоза в 8,5 раза, синдрома Шегрена в 37 раз, системной красной волчанки в 43 раза, увеита в 259 раз.
Но не одна из этих теорий, на сегодняшний день не получила убедительных подтверждений, поэтому нельзя говорит о том что известна причина этого заболевания
Классификация ахалазии кардии
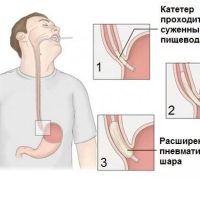
Классификация ахалазии кардии важна, так как в зависимости от степени заболевания, принимается решение о выборе той или иной тактики лечения. Всего различают 4 стадии:
I стадия (ранняя) — преходящие нарушения прохождения пищи, диаметр и перистальтика пищевода вне приступа не изменены ;
II стадия — устойчивое нарушение прохождения пищи, перистальтика пищевода усилена, пищевод не значительно расширен;
III стадия – выявляется стриктура кардиального отдела пищевода, последний значительно расширен, перистальтика вялая, поверхностная. В пищеводе натощак имеется жидкость;
IV стадия – стадия осложнений с изъязвлениями и эрозиями пищевода. Последний расширен до 10 см, S образно изогнут, перистальтика либо отсутствует полностью, либо разнонаправленная, поверхностная.
Клиническая картина ахалазии кардии
Чаще всего опытному гастроэнтерологу или хирургу не составит труда заподозрить ахалазию пищевода по жалобам пациента. Чаще всего пациенты жалуются на дисфагию, затруднение или полная невозможность прохождения пищи по пищеводу. Часто возникает так называемая парадоксальная дисфагия. когда твердая пища проходит легче чем жидкая. Со временем дисфагия прогрессирует и в особо тяжелых случаях пациенты теряют возможность питаться через рот, что приводит их к истощению. Частым симптомом ахалазии кардии является так называемый симптом мокрой подушки, когда у пациента появляется заброс содержимого расширенного пищевода в рот, и если человек спит то содержимое вытекает на подушку, это может быть как мокрота так и остатки пищи. Часто боли усиливаются на фоне стрессовых ситуаций, либо когда пациент нервничает, что нередко приводит пациентов с ахалазией кардии на прием к психиатру, вместо хирурга.
Нередко данное заболевание сопровождается достаточно интенсивными болями. В начале заболевания боли спастического характера, приступообразные, по мере прогрессирования заболевания боли становятся менее интенсивными, но практически постоянными.
Еще одним частым симптомом ахалазии кардии является регургитация, это заброс содержимого расширенного пищевода в рот, так называемая пищеводная рвота. Это состояние на самом деле напоминает рвоту, но в отличии от нее пациент не испытывает тошноты, и возникает она чаще всего при наклонах или в положении лежа.
Нередким симптомом ахалазии пищевода также является кашель, и развитие бронхитов, а иногда и воспаления легких. Проблема в том что во время регургитации агрессивное и инфицированное содержимое попадает в дыхательные пути, что и вызывает вышеуказанные осложнения.
Диагностика ахалазии кардии
Диагностика ахалазии кардии чаще всего не составляет большого труда.
ФГДС (гастроскопия) — необходимо начинать обследование именно с этой процедуры. При выполнении ФГДС выявляется сужение пищевода в месте его впадения в желудок, эндоскопически аппарат проходит в желудок с усилием. При ахалазии 3 и 4 степени, пищевод расширен, содержит натощак остатки пищи, нередко выявляются язвы и эрозии пищевода.
Рентгенография пищевода с барием — позволяет оценить скорость прохождения контраста по пищеводу у пациентов с ахалазией пищевода. Также оценивается поперечный размер пищевода, перистальтика, и наличие изгибов. Именно на основании рентгенографии выставляется степень ахалазии кардии.
КТ исследование — выполняется для оценки наличия или отсутствия воспаления в окружающих тканях, наличие бронхита или пневмонии
Моторика пищевода — считается “золотым стандартом” диагностики ахалазии кардии, однако оборудование для его выполнения крайне дорогостоящее, и при этом его применение достаточно ограничено. В связи с этим такое оборудование имеет несколько клиник, в основном научно исследовательских.
Лечение ахалазии кардии
Сразу необходимо сказать, лечение ахалазии кардии возможно только хирургическим путем, медикаментозное лечение и использование народных средств не приносит значимого облегчения состояния пациентов и носит вспомогательный характер. В лечение ахалазии пищевода используют следующие методы: баллонная дилатация пищевода, инъекции ботулотоксина, лапароскопическая внеслизистая кардиомиотомия, пероральная эндоскопическая миотомия
Баллонная дилатация пищевода — наиболее часто используемый метод лечения ахалазии, в
связи с достаточной простотой. Суть метода заключается в том. что под контролем эндоскопа в желудочно пищеводный переход устанавливается силиконовый баллон на зонде, после чего он раздувается воздухом, и тем самым фактически разрывая неработающий сфинктер. Недостатком метода служит, нестойкий эффект, обычно длящиеся 1 — 2 года, и сокращающийся по мере повторения процедуры. Также при баллонной дилатации присутствует риск разрыва пищевода, хоть и достаточно не высокий.
Инъекция ботулотоксина — применяется чаще всего у пациентов с тяжелыми сопутствующими заболеваниями, кому противопоказано хирургическое вмешательство. Применяется крайне редко из-за неустойчивого эффекта. который длится не более 6 месяцев.
Операция при ахалазии кардии — лапароскопическая внеслизистая кардиомиотомия выполняется без разреза, через 1 см проколы. Выделяется часть пищевода, впадающая в желудок, и рассекается кардиальный сфинктер. Для предотвращения рецидива, края разреза мышечного слоя пищевода подшиваются к стенкам желудка, а для предотвращения рефлюкса желудочного содержимого в пищевод, формируется фундопликационная манжета. Этот метод показал свою эффективность в 90% случаев. при низком проценте осложнений, и на сегодняшний день является ведущим методом лечения ахалазии пищевода.
Пероральная эндоскопическая миотомия (ПОЭМ) — достаточно новый метод эндоскопического лечения ахалазии пищевода. Был внедрен в 2007 году хирургами из Японии, в 2010 стал выполняться в некоторых клиниках России. Суть метода та же что и при оперативном лечение, то есть рассечение кардиального сфинктера, только в данном случае, эта манипуляция выполняется из просвета пищевода. В настоящее время идет накопление опыта и результатов такого метода лечения ахалазии. Первые полученные данные говорят о сопоставимой эффективности с оперативным лечением, однако выявился и не достаток. У 40 — 60% перенесших ПОЭМ появляется другое заболевание, рефлюкс-эзофагит, что требует постоянного приема антисекреторных препаратов. Дело в том, что рассекая сфинктер мы добиваемся свободного прохождения пищи, однако сфинктер после рассечения перестает закрываться вообще. В связи с этим желудочное кислое содержимое попадает в пищевод, и вызывает его воспаление. При лапароскопической операции формируется фундопликационная манжета, предотвращающая заброс желудочного содержимого в пищевод.
Перечисленные метода лечения ахалазии кардии дают хороший эффект при ахалазии 1 и 2 степени, удовлетворительный результат при ахалазии 3, при 4 степени приходится удалять пищевод, и замещать его желудочным трансплантатом.
В целом при своевременном обращении к врачу, возможно достигнуть высокого качества жизни пациентов, и предупредить осложнения ахалазии пищевода.