Афс это в медицине что это
Антифосфолипидный синдром
Антифосфолипидный синдром (АФС) – симптомокомплекс, который включает следующие проявления болезни:
Антифосфолипидный синдром чаще всего является генетическим заболеванием. Диагностику антифосфолипидного синдрома в Юсуповской больнице проводят с помощью современных методов лабораторного исследования. Серологическими маркерами антифосфолипидного синдрома являются антитела к фосфолипидам, кардиолипину, волчаночный антикоагулянт, b2-гликопротеин-1-кофакторозависимые антитела. Для лечения пациентов ревматологи используют зарегистрированные в РФ эффективные лекарственные средства, которые оказывают минимальное побочное действие. Тяжёлые случаи фосфолипидного синдрома обсуждают на заседании Экспертного Совета. В его работе принимают участие доктора и кандидаты медицинских наук, врачи высшей категории. Медицинский персонал внимательно относится к пожеланиям пациентов.
В основе антифосфолипидного синдрома образование в организме в высоком титре бимодальных аутоантител, которые взаимодействуют с отрицательно заряженными мембранными фосфолипидами и связанными с ними гликопротеинами.
Виды и симптомы антифосфолипидного синдрома
В дебюте антифосфолипидного синдрома преобладают признаки поражения мозговых сосудов – от снижения памяти, мигрени, постоянной головной боли, преходящих нарушений зрения и мозгового кровообращения до тромбозов мозговых синусов, сосудов головного мозга, эпилепсии, тромботических инсультов и синдрома Снеддона. Первыми могут возникать тромбозы вен конечностей с тромбоэмболией легочной артерии или без неё, синдром Рейно.
Чтобы установить точный диагноз, ревматологи при подозрении на антифосфолипидный синдром назначают анализы. Антитела к фосфолипидам определяют при наличии следующих показаний:
Исследование выполняют при наличии у пациента родственников с тромботическими нарушениями.
Симптомы антифосфолипидного синдрома
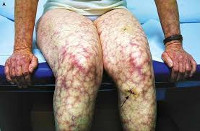
На коже определяются следующие клинические проявления антифосфолипидного синдрома:
К кожным признакам антифосфолипидного синдрома относится некроз кожи дистальных отделов нижних конечностей, кровоизлияние в подногтевое ложе (симптом занозы), хронические язвы конечностей, ладонная и подошвенная эритема, кожные узелки.
У пациентов, страдающих антифосфолипидным синдромом, может развиваться тромбоз глубоких вен, тромбофлебит; ишемия в результате хронического артериального тромбоза, гангрена. Поражаются крупные сосуды с развитием синдром верхней или нижней полой вены, синдрома дуги аорты. При поражении костей развивается асептический некроз, транзиторный остеопороз в отсутствие приёма глюкокортикоидных гормонов. Может возникнуть тромбоз почечной артерии, инфаркт почки, внутриклубочковый микротромбоз с последующим развитием гломерулосклероза и хронической почечной недостаточности.
При антифосфолипидном синдроме определяется клиника поражения органа зрения. Развивается тромбоз вен, артерий и артериол сетчатки, атрофия зрительного нерва, инфаркты сетчатки; мелкие экссудаты, которые появляются вследствие закупорки артериол сетчатки.
Проявлением антифосфолипидного синдрома может быть патология надпочечников: тромбоз центральной вены, инфаркты и кровоизлияния, болезнь Аддисона, надпочечниковая недостаточность. Если пациент получает глюкокортикоиды, поражение надпочечников диагностировать достаточно трудно. Одним из основных проявлений антифосфолитического синдрома является акушерская патология:
При подозрении на антифосфолипидный синдром ревматологи назначают анализы. Известны следующие лабораторные критерии заболевания: наличие антител к кардиолипину IgG или IgM в сыворотке в средних или высоких титрах, которые определяются по крайней мере в 2 раза в течение шести недель при определении с помощью стандартизированного иммуноферментного метода, и волчаночный антиген, который выявляется в плазме по крайней мере 2 раза в течение шести недель стандартизированным методом. Диагноз «антифосфолитический синдром» ревматологи устанавливают при наличии, по крайней мере, одного клинического и одного лабораторного критерия.
Профилактика и лечение антифосфолипидного синдрома
Профилактика и лечение тромбозов при антифосфолипидном синдроме является не менее сложной задачей, чем его корректная диагностика. Это связано с неоднородностью механизмов развития, которые лежат в основе АФС, разнородностью клинических проявлений, отсутствием достоверных лабораторных и клинических показателей, которые позволяют прогнозировать развитие рецидивов тромботических нарушений. Глюкокортикоиды, цитотоксические препараты и плазмаферез при АФС врачи применяют только для подавления активности основного заболевания или при катастрофическом антифосфолитическом синдроме. В остальных случаях они неэффективны и даже противопоказаны, поскольку длительная гормональная терапия потенциально увеличивает риск повторного развития тромбозов, а некоторые цитотоксические препараты приводят развитию осложнений антикоагулянтной терапии.
В связи с высоким риском повторного образования тромбозов подавляющему большинству пациентов с АФС в течение длительного времени, иногда пожизненно, проводят профилактическую антикоагулянтную терапию. Исключение составляют пациенты со стойкой нормализацией уровня антител к фосфолипидам в отсутствие рецидивов тромбозов. В этом случае риск повторных тромбозов не может быть полностью исключён, поэтому ревматологи Юсуповской больницы проводят тщательное динамическое наблюдение. Лицам с высоким уровнем антител к фосфолипидам в сыворотке, но без клинических признаков АФС назначают низкие дозы аспирина.
Дополнительный профилактический эффект оказывают аминохинолиновые препараты (гидроксихлорохин). Он подавляет агрегацию и адгезию тромбоцитов, уменьшает размер тромба и снижает уровень липидов в крови. Для профилактики тромбозов пациентам назначают непрямые антикоагулянты, в первую очередь варфарин. Поскольку применение непрямых антикоагулянтов увеличивает риск развития кровотечений, лечение проводят под тщательным лабораторным и клиническим контролем.
Лечение варфарином позволяет предотвратить повторные венозные тромбозы, но у некоторых пациентов с артериальными тромбозами оно недостаточно эффективно. Им проводят комбинированную терапию непрямыми антикоагулянтами и низкими дозами аспирина или дипиридамола. Она более оправдана у лиц молодого возраста без факторов риска развития кровотечений.
Для лечения острых тромботических осложнений при АФС используют прямой антикоагулянт — гепарин и препараты низкомолекулярного гепарина. Лечение катастрофического АФС проводят с использованием всего арсенала методов интенсивной и противовоспалительной терапии, который применятся для лечения критических состояний при ревматических болезнях. Пациентам проводят сеансы плазмафереза у которые сочетают с максимально интенсивной антикоагулянтной терапией, использованием для замещения свежезамороженной плазмы. В отсутствие противопоказаний проводят пульс-терапию глюкокортикоидами и циклофосфамидом. Внутривенно вводят иммуноглобулин (сандоглобулин или октагама).
Сколько живут с антифосфолипидным синдромом? Прогноз, в конечном счёте, зависит от риска повторного возникновения тромбозов. Для того чтобы предотвратить осложнения, угрожающие жизни человека, записывайтесь на приём к ревматологу по телефону контакт центра. Диагностика и лечение пациентов, страдающих АФЛ, является трудной задачей. С ней успешно справляются врачи Юсуповской больницы.
Антифосфолипидный синдром
МКБ-10
Общие сведения
Антифосфолипидный синдром (АФС) – комплекс нарушений, вызванных аутоиммунной реакцией к фосфолипидным структурам, присутствующим на клеточных мембранах. Заболевание было детально описано английским ревматологом Hughes в 1986 году. Данные об истинной распространенности антифосфолипидного синдрома отсутствуют; известно, что незначительные уровни АТ к фосфолипидам в сыворотке крови обнаруживаются у 2-4% практически здоровых лиц, а высокие титры – у 0,2%. Антифосфолипидный синдром в 5 раз чаще диагностируется среди женщин молодого возраста (20-40 лет), хотя заболеванием могут страдать мужчины и дети (в т. ч. новорожденные). Как мультидисциплинарная проблема, антифосфолипидный синдром (АФС) привлекает внимание специалистов в области клинической ревматологии, акушерства и гинекологии, кардиологии.
Причины
Основополагающие причины развития антифосфолипидного синдрома неизвестны. Между тем, изучены и определены факторы, предрасполагающие к повышению уровня антител к фосфолипидам. Так, высокий титр антифосфолипидных антител наблюдается на фоне:
Имеются сведения о генетической предрасположенности к повышенному синтезу антител к фосфолипидам у лиц-носителей антигенов HLA DR4, DR7, DRw53 и у родственников больных антифосфолипидным синдромом.
Патогенез
В зависимости от структуры и иммуногенности различают «нейтральные» (фосфатидилхолин, фосфатидилэтаноламин) и «отрицательно заряженные» (кардиолипин, фосфатидилсерин, фосфатидилинозитол) фосфолипиды. К классу антифосфолипидных антител, вступающих в реакцию с фосфолипидами, относятся волчаночный антикоагулянт, Ат к кардиолипину, бета2-гликопротеин-1-кофакторзависимые антифосфолипиды и др. Взаимодействуя с фосфолипидами мембран клеток эндотелия сосудов, тромбоцитов, нейтрофилов, антитела вызывают нарушение гемостаза, выражающиеся в склонности к гиперкоагуляции. В целом иммунобиологические механизмы развития антифосфолипидного синдрома требуют дальнейшего изучения и уточнения.
Классификация
С учетом этиопатогенеза и течения различают следующие клинико-лабораторные варианты антифосфолипидного синдрома:
Симптомы
Согласно современным взглядам, антифосфолипидный синдром представляет собой аутоиммунную тромботическую васкулопатию. При АФС поражение может затрагивать сосуды различного калибра и локализации (капилляры, крупные венозные и артериальные стволы), что обусловливает чрезвычайно разнообразный спектр клинических проявлений, включающий венозные и артериальные тромбозы, акушерскую патологию, неврологические, сердечно-сосудистые, кожные нарушения, тромбоцитопению.
Наиболее частым и типичным признаком антифосфолипидного синдрома являются рецидивирующие венозные тромбозы: тромбоз поверхностных и глубоких вен нижних конечностей, печеночных вен, воротной вены печени, вен сетчатки. У больных с антифосфолипидным синдромом могут возникать повторные эпизоды ТЭЛА, легочная гипертензия, синдром верхней полой вены, синдром Бадда-Киари, надпочечниковая недостаточность.
Венозные тромбозы при антифосфолипидном синдроме развиваются в 2 раза чаще артериальных. Среди последних преобладают тромбозы церебральных артерий, приводящие к транзиторным ишемическим атакам и ишемическому инсульту. Прочие неврологические нарушения могут включать мигрень, гиперкинезы, судорожный синдром, нейросенсорную тугоухость, ишемическую нейропатию зрительного нерва, поперечный миелит, деменцию, психические нарушения.
Поражение сердечно-сосудистой системы при антифосфолипидном синдроме сопровождается развитием инфаркта миокарда, внутрисердечного тромбоза, ишемической кардиомиопатии, артериальной гипертензии. Довольно часто отмечается поражение клапанов сердца – от незначительной регургитации, выявляемой с помощью ЭхоКГ, до митрального, аортального, трикуспидального стеноза или недостаточности. В рамках диагностики антифосфолипидного синдрома с сердечными проявлениями требуется проведение дифференциальной диагностики с инфекционным эндокардитом, миксомой сердца.
У женщин АФС часто выявляется в связи с акушерской патологией: повторным самопроизвольным прерыванием беременности в различные сроки, задержкой внутриутробного развития плода, фетоплацентарной недостаточностью, гестозом, хронической гипоксией плода, преждевременными родами. При ведении беременности у женщин с антифосфолипидным синдромом акушер-гинеколог должен учитывать все возможные риски.
Диагностика
Учитывая полиорганность поражения, диагностика и лечение антифосфолипидного синдрома требуют объединения усилий врачей различных специальностей: ревматологов, кардиологов, неврологов, акушеров-гинекологов и др. Антифосфолипидный синдром диагностируется на основании клинических (сосудистый тромбоз, отягощенный акушерский анамнез) и лабораторных данных. Диагноз считается достоверным при сочетании, по меньшей мере, одного основного клинического и лабораторного критерия:
Дифференциально-диагностические мероприятия должны быть направлены на исключение:
Лечение антифосфолипидного синдрома
Основной целью терапии антифосфолипидного синдрома служит предотвращение тромбоэмболических осложнений. Режимные моменты предусматривают умеренную физическую активность, отказ от долгого нахождения в неподвижном состоянии, занятий травматичными видами спорта и длительных авиаперелетов. Женщинам с антифосфолипидным синдромом не следует назначать пероральные контрацептивы, а перед планированием беременности необходимо обязательно обратиться к акушеру-гинекологу. Беременным пациенткам в течение всего периода гестации показан прием малых доз глюкокортикоидов и антиагрегантов, введение иммуноглобулина, инъекции антикоагулянтов под контролем показателей гемостазиограммы.
Медикаментозная терапия при антифосфолипидном синдроме может включать назначение непрямых антикоагулянтов, прямых антикоагулянтов, антиагрегантов. Профилактическая антикоагулянтная или антиагрегантная терапия большинству больных с антифосфолипидным синдромом проводится длительно, а иногда пожизненно. При катастрофической форме антифосфолипидного синдрома показано назначение высоких доз глюкокортикоидов и антикоагулянтов, проведение сеансов плазмафереза, переливание свежезамороженной плазмы и т. д.
Прогноз
Своевременная диагностика и профилактическая терапия позволяют избежать развития и рецидивирования тромбозов, а также надеяться на благоприятный исход беременности и родов. При вторичном антифосфолипидном синдроме важным представляется контроль за течением основной патологии, профилактика инфекций. Прогностически неблагоприятными факторами служат сочетание антифосфолипидного синдрома с СКВ, тромбоцитопения, быстрое нарастание титра Ат к кардиолипину, стойкая артериальная гипертензия. Все пациенты с диагнозом «антифосфолипидный синдром» должны находиться под наблюдением ревматолога с периодическим контролем серологических маркеров заболевания и показателей гемостазиограммы.
Афс это в медицине что это
Комплексное исследование лабораторных маркеров антифосфолипидного синдрома (антинуклеарного фактора, антител к кардиолипину и бета-2-гликопротеину), используемое для диагностики и оценки прогноза этого состояния.
Серологические тесты при АФС, анализы крови при АФС.
Lab Panel, Antiphospholipid Syndrome (APS), Laboratory Criteria, APS.
Непрямая реакция иммунофлюоресценции.
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Антифосфолипидный синдром (АФС) – это приобретенный аутоиммунный гиперкоагуляционный синдром, характеризующийся венозными и/или артериальными тромбозами и/или осложнениями беременности и наличием антифосфолипидных антител. Антифосфолипидные антитела (АФА) – это гетерогенная группа аутоантител, направленных против белков, связанных с мембранными фосфолипидами. В группу АФА входят антикардиолипиновые антитела (АКА); антитела к бета-2-гликопротеину; волчаночный антикоагулянт; антитела к аннексину V; антитела к фосфатидилсерин-протромбиновому комплексу и другие.
Хотя роль АФА в патогенезе АФС до конца не ясна, предполагается, что они являются причиной возникновения этого синдрома. Диагностика АФС сложна и носит комплексный характер. Лабораторные исследования являются неотъемлемой частью диагностического алгоритма. Во избежание ошибок необходимо понимать, какова роль лабораторных анализов в диагностике АФС и как правильно интерпретировать их результаты.
В настоящее время для диагностики АФС наиболее часто ориентируются на австралийские (сиднейские) критерии 2006 г. Эти критерии включают клинические и лабораторные признаки. К лабораторным критериям АФС относятся:
Для диагностики АФС необходимо наличие клинических и 1 или более указанных лабораторных критериев в двух или более анализах, выполненных с интервалом по крайней мере 12 недель.
Особенности интерпретации результата исследования
Положительный результат этих дополнительных тестов может указывать на наличие АФС, несмотря на отсутствие «стандартных» критериев состояния.
Анализ на АФА используется не только для непосредственной диагностики АФС, но и для оценки риска тромбоза. По-видимому, разные виды АФА обладают разным тромбогенным потенциалом. Кроме того, риск тромбоза зависит также и от сочетания АФА. Так, наличие трех основных видов АФА (АКА, волчаночного антикоагулянта и антител к бета-2-гликопротеину), так называемая тройная серопозитивность ассоциирована с более высоким риском тромбоза, чем позитивность только по одному из АФА. Для более точной оценки риска тромбоза у пациентов с подтвержденным АФС целесообразно исключить другие известные факторы риска гиперкоагуляции:
В данное комплексное исследование вошли наиболее значимые аутоантитела при АФС (АКА, антитела к бета-2-гликопротеину и АНА). Следует еще раз подчеркнуть, что, хотя лабораторные тесты играют огромную роль в диагностике АФС, их стоит оценивать только в комплексе с клиническими данными. Повторные анализы рекомендуется выполнять с помощью одних и тех же тест-систем, то есть в одной лаборатории.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Для каждого определяемого показателя:
Лабораторные критерии АФС (Sidney, 2006):
Что может влиять на результат?
Кто назначает исследование?
Терапевт, врач общей практики, ревматолог.
Антифосфолипидный синдром
Было несколько выкидышей? Во время прошлой беременности диагностировали тяжелую форму преэклампсии? В прошлом развивался артериальный или венозный тромбоз? Чтобы повысить шансы на успешное вынашивание беременности, необходимо исключить АФС.
Что такое АФС?
АФС – аутоиммунное состояние, когда антитела к фосфолипидным комплексам, присутствующим в самых разных органах человека, начинают атаковать ткани собственного организма, поскольку воспринимают их как чужеродные и, как следствие, пытаются противостоять мнимой угрозе.
Несмотря на то что теоретически пострадать может любая система, чаще всего АФС становится причиной тромбозов (как артериальных, так и венозных), в результате чего развиваются такие опасные патологии, как тромбоэмболия, инсульт и инфаркт. Кроме того, синдром провоцирует серьезные осложнения во время беременности.
Сразу следует отметить, что сама по себе продукция антител к фосфолипидам не может стать причиной тромбоза. Необходимо некое событие, которое станет фактором, запускающим активацию иммунных сил организма. Что это может быть? Например, беременность, травма и стрессовое состояние.
Виды АФС
Антифосфолипидный синдром подразделяется на первичный и вторичный. Клинические проявления у обеих форм одинаковые – это тромбозы различной локализации, невынашивание беременности, акушерские осложнения (задержка роста плода, преэклампсия, отслойка плаценты). Разница лишь в наличии или отсутствии фонового заболевания, которое могло стать причиной появления АФС.
Возникает у пациентов без сопутствующей аутоиммунной патологии, онкологических, инфекционных процессов. Другими словами, нет никакой явной причины для выработки антифосфолипидных антител.
«Наслаивается» на уже имеющуюся у пациента сопутствующую патологию:
Критерии антифосфолипидного синдрома
Чтобы поставить диагноз «Определенный антифосфолипидный синдром», необходимо присутствие одновременно хотя бы одного клинического и одного лабораторного критерия:
1. Клинические критерии:
2. Лабораторные критерии:
Важно: лабораторный критерий считается соблюденным, если выявлены позитивные антитела как минимум дважды с интервалом не менее 12 недель между анализами, но не более 5 лет.
Кроме того, диагноз АФС не считается подтвержденным, если между клиническими проявлениями (тромбоз или потеря беременности) и положительным лабораторным тестом прошло более 5 лет.
Вероятный антифосфолипидный синдром
Если у пациента присутствуют антифосфолипидные антитела, но в совокупности критерии определенного АФС не соблюдены, может быть сформулирован диагноз «вероятный АФС». Это бывает, например, при одной или двух потерях плода на сроке до 10 недель и наличии антифосфолипидных антител; при непоследовательных потерях плода (выкидыш, потом роды, потом еще два выкидыша), или если, к примеру, беременность осложнилась преэклампсией или отслойкой плаценты, но роды произошли позднее 34 недели, и так далее.
Также диагноз «вероятный АФС» может быть установлен при неполном соблюдении лабораторных критериев: титр антител не достигает необходимых 40 Ед/мл, или же положительные тесты на антитела выполнены с интервалом менее 12 недель, и так далее.
Симптомы антифосфолипидного симптома
Обеспокоенность врача могут вызвать такие эпизоды в прошлом пациентки, как:
Также в группе риска находятся женщины, у которых в прошлом развивались венозные или артериальные тромбозы во время беременности, на фоне приема оральных контрацептивов или после рождения ребенка.
Диагностика антифосфолипидного синдрома
На консультации гемостазиолога специалист назначает пациентке анализ крови на АФС, позволяющий обнаружить специфические антитела и определить их титр (количество). Дополнительно врач ориентируется на такие проявления синдрома, как выкидыши и преждевременные роды, тромбозы, а также другие критерии.
АФС во время беременности
Чтобы предотвратить развитие опасных осложнений, врач назначает лечение с самого начала беременности.
Если имеются соответствующие показания, специалист может назначить антикоагулянты (препараты, которые уменьшают вязкость крови) и антиагреганты (вещества, которые препятствуют склеиванию эритроцитов и тромбоцитов).
Дополнительно рекомендуется прием витаминов группы B (в том числе фолиевой кислоты) и магния.
Если беременная женщина страдает АФС, у нее развивается прогестероновая недостаточность, поэтому с самого начала беременности врач назначает препараты прогестерона.
Ведение беременности должно осуществляться под контролем опытного врача-гемостазиолога. Необходимо тщательное наблюдение за состоянием будущей мамы и малыша, а также коррекция дозировки препаратов на основании результатов исследований. При отсутствии адекватного лечения вероятность успешного исхода беременности очень мала. Если терапию начали проводить своевременно, шансы заметно возрастают.
Лечение и профилактика АФС
Рассуждая о возможности профилактики антифосфолипидного синдрома, мы вынуждены признать, что предотвратить (в буквальном смысле) его появление невозможно. Нарушения в иммунной системе могут возникать как спонтанно, непредсказуемо, так и после воздействия провоцирующих факторов (хроническое заболевание, инфекция, прием гормональных препаратов). Поэтому работа с пациентами, имеющими антифосфолипидный синдром, сводится к лечению и профилактике тромбозов, а также предупреждению осложнений беременности.
Важно: следует понимать, что никакие современные методы лечения не преследуют цель полностью устранить антифосфолипидные антитела из крови. Процесс их выработки стихийный. Количество антител в крови может спонтанно меняться с течением времени: повышаться или понижаться, вплоть до полного исчезновения, либо появляться вновь после долго отсутствия. Динамика уровня антител мало зависит от применяемых методов лечения.
Цель назначения лекарственных препаратов – предупредить осложнения, вызываемые присутствием патогенных антител в крови. Другими словами, зная о наличии антифосфолипидных антител, мы предпринимаем меры для того, чтобы из воздействие на организм не привело к макро- и микротромбозам.
1. Антикоагулянтная и антиагрегантная терапия.
Пациенты, у которых не было тромботических осложнений в прошлом и нет беременности в настоящее время, никакие разжижающие препараты принимать не должны.
Антикоагулянты и дезагреганты (препараты, снижающие активность свертывающей системы крови) назначаются в следующих ситуациях:
2. Противомалярийные средства
В ряде случаев пациенткам с невынашиванием беременности или акушерскими осложнениями в анамнезе дополнительно назначаются препараты, относящиеся к группе противомалярийных. Они имеют свойство снижать агрессивность антифосфолипидных антител даже при очень высоком их титре в крови. Такие препараты не используются рутинно, но могут быть полезны в случаях, когда назначение только лишь антикоагулянтов и антиагрегантов оказалось неэффективным.
3. Иные методы лечения
В индивидуальном порядке, в комплексе с вышеописанными методами лечения антифосфолипидного синдрома, врач может назначать такие процедуры, как проведение гирудотерапии (например, перед вступлением в протокол ЭКО или при планировании естественной беременности), плазмаферез, курсы введения человеческого иммуноглобулина. Данные методы лечения не доказали свою эффективность в клинических исследованиях, однако могут быть использованы в некоторых ситуациях по усмотрению лечащего врача.